Дистрофия стадии. Алиментарная недостаточность
Спасибо
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Дистрофия тела
 Дистрофия
тела является патологией, при которой нарушается процесс обмена веществ, что тормозит нормальный рост, развитие и функциональность организма. Это расстройство может быть диагностировано у людей любой возрастной категории, но среди детей дистрофия встречается чаще. Различают несколько видов и степеней этого патологического процесса.
Дистрофия
тела является патологией, при которой нарушается процесс обмена веществ, что тормозит нормальный рост, развитие и функциональность организма. Это расстройство может быть диагностировано у людей любой возрастной категории, но среди детей дистрофия встречается чаще. Различают несколько видов и степеней этого патологического процесса.Виды и степени дистрофии
Дистрофия классифицируется по нескольким факторам, в числе которых форма проявления и время возникновения. Также, в зависимости от факторов, спровоцировавших это расстройство, различают первичную и вторичную форму дистрофии.Формы проявления дистрофии
Форма проявления дистрофии подразумевает характер патологических изменений в организме, которые развиваются вследствие этого расстройства. По этому фактору различают 3 формы дистрофии.
Формами дистрофии являются:
- Гипотрофия. Характеризуется недостаточным весом по отношению к длине тела и возрасту пациента.
- Гипостатура. При этой форме наблюдается равномерная нехватка массы тела и роста.
- Паратрофия. Эта патология проявляется избыточным весом по отношению к длине тела.
Виды дистрофии по времени появления
По времени возникновения дистрофия может быть пренатальной (внутриутробной
) и постнатальной (внеутробной
). Пренатальная форма дистрофии развивается в момент внутриутробного развития, вследствие чего ребенок появляется на свет с врожденной патологией. Постнатальная дистрофия возникает после рождения и относится к категории приобретенных заболеваний. Также различают комбинированную форму дистрофии, при которой отклонения в весе являются следствием факторов, действовавших как при внутриутробном развитии, так и после рождения.
Первичная и вторичная форма дистрофии
Первичная форма дистрофии развивается как самостоятельная патология под влиянием различных (чаще всего алиментарных
) факторов. Вторичная форма этого расстройства является следствием разных заболеваний, которые тормозят нормальное усвоение пищи, что влечет нарушение обмена веществ.
Степени дистрофии
Различают 3 степени дистрофии, главным отличием которых является интенсивность проявления симптомов этого заболевания. Также степени болезни отличаются между собой по дефициту веса, который диагностируется у пациента. Чтобы определить степень расстройства, сравнивают фактический вес человека с тем, который должен у него быть в соответствии с возрастом и полом.
Нехваткой веса, характерной для различных степеней дистрофии являются:
- первая степень – дефицит веса варьирует от 10 до 20 процентов;
- вторая степень – нехватка веса может составлять от 20 до 30 процентов;
- третья степень – недостаток веса превышает 30 процентов.
Причины дистрофии у детей
Причины, провоцирующие дистрофию тела у людей, делятся на две категории. В первую группу входят факторы, под влиянием которых развивается пренатальная, то есть врожденная дистрофия. Ко второй категории относятся обстоятельства, на фоне которых возникает постнатальная, приобретенная дистрофия.Причины пренатальной дистрофии
Врожденная дистрофия развивается под действием негативных факторов, которые нарушают здоровое формирование и развитие плода.
Причины врожденной формы дистрофии следующие:
- Главной причиной этой формы расстройства является токсикоз , которым страдает беременная женщина.
- Зачатие ребенка в возрасте до 20 или после 40 лет также значительно увеличивает вероятность врожденной дистрофии.
- Регулярные стрессы , отсутствие сбалансированности и полезных элементов в рационе, курение и другие отклонения от здорового образа жизни во время беременности тоже относятся к причинам этого расстройства.
- Спровоцировать пренатальную дистрофию может работа будущей матери на вредном производстве, которая сопровождается повышенным уровнем шума, вибрациями, взаимодействием с химическими веществами.
- Большую роль в развитии врожденной формы дистрофии играют заболевания беременной женщины (нарушенная функциональность эндокринной системы, болезни сердца , различные хронические инфекции ).
- Неправильное прикрепление плаценты , нарушения плацентарного кровообращения и другие отклонения от норм нормального течения беременности тоже могут стать причиной внутриутробной дистрофии.
Факторы, которые создают оптимальную среду для развития приобретенной (внеутробной ) дистрофии делятся на внутренние и внешние.
К внутренним причинам относятся патологии, в результате которых переваривание и всасывание пищи нарушается.
Внутренними причинами внеутробной дистрофии являются:
- различные отклонения в физическом развитии;
- нарушения количества или нормальной структуры хромосом;
- расстройства эндокринной системы;
- аномалии центральной нервной системы;
- синдром иммунодефицита (СПИД ).
Другую, многочисленную группу внутренних причин дистрофии образуют заболевания желудочно-кишечного тракта, которые больше характерны для взрослых пациентов.
Болезнями, которые провоцируют дистрофию у взрослых, являются:
- онкологические заболевания отделов желудочно-кишечного тракта;
- полипы желудка или кишечника одиночного или множественного типа;
- гастрит (воспалительные изменения слизистых тканей желудка );
- панкреатит (воспалительное поражение поджелудочной железы );
- холецистит (воспаление стенок желчного пузыря );
- желчекаменная болезнь (формирование твердых образований в желчном пузыре ).
Внешними причинами приобретенной дистрофии являются:
- Пищевой фактор. Является самой значимой причиной этой формы дистрофии. В случае с детьми расстройство развивается по причине нехватки грудного молока, неправильно выбранной смеси для искусственного вскармливания , позднего введения прикорма . У взрослых дистрофию провоцирует недостаточное количество калорий (например, из-за жестких диет ), несбалансированный рацион, преобладание или нехватка жиров/белков/углеводов.
- Токсический фактор. Постоянное влияние плохой экологии, пищевые отравления или другие формы интоксикации , длительный прием лекарств – все эти факторы могут стать причиной дистрофии.
- Социальный фактор. Отсутствие внимания со стороны взрослых, частые ссоры родителей вызывают стресс и могут спровоцировать дистрофию у детей. У взрослых пациентов расстройство может развиться на фоне неудовлетворительного эмоционального состояния из-за работы, проблем в личной жизни.
Симптомы дистрофии тела (веса )
Симптоматика дистрофии может варьировать от незначительных признаков (небольшого снижения аппетита ) до серьезных проблем со здоровьем (задержки умственного и/или физического развития ). К общим признакам этого расстройства относятся потеря аппетита , снижение веса (для детей также характерно отставание в росте ), плохой сон, утомляемость . Интенсивность проявления общих симптомов зависит от степени выраженности дистрофии. Также для некоторых стадий дистрофии характерны специфические, несвойственные другим стадиям, проявления.Признаки первой степени дистрофии
Начальная форма дистрофии проявляется снижением аппетита, проблемами со сном, отсутствием спокойствия. Эти признаки проявляются не сильно выражено и не регулярно. Упругость кожных покровов может быть снижена, также может наблюдаться слабый тонус мышц. Могут присутствовать слабые проблемы со стулом, которые выражаются в запорах или поносах . Если дистрофией первой степени страдает ребенок, он может чаще своих сверстников болеть инфекционными заболеваниями. Отклонения в весе на данном этапе варьируют от 10 до 20 процентов. При этом дефицит массы тела визуально сложно отличить от обычной худобы. Отличительной характеристикой похудения при начальной стадии дистрофии является худоба в области живота.
Признаки второй степени дистрофии
На этой стадии все симптомы, которые присутствовали вначале заболевания, становятся более выраженными и проявляются чаще. Пациенты плохо спят, мало двигаются, часто отказываются от приема пищи. Тонус кожи и мышц сильно снижен, появляются провисания кожных покровов, сухость, дряблость. Худоба на животе усиливается до такой степени, что начинают сильно проглядывать ребра. Кроме живота худеть начинают руки и ноги. Дети, страдающие дистрофией второй степени, минимум раз в квартал болеют простудными заболеваниями. Отклонения в весе могут быть от 20 до 30 процентов, дети также отстают в росте от 2 до 4 сантиметров.
Другими симптомами второй степени дистрофии являются:
- чувство тошноты , рвота ;
- частые срыгивания (у детей );
- в стуле могут присутствовать непереваренные продукты;
- авитаминоз , который проявляется сухостью кожи и волос, ломкостью ногтей, трещинами в уголках рта;
- проблемы с терморегуляцией организма, при которых организм быстро перегревается и/или охладевает;
- нарушения нервной системы в виде крикливости, нервозности, неусидчивости.
Для дистрофии последней стадии характерны выраженные изменения во внешности и поведении пациента. Также при третьей степени развиваются многочисленные патологии со стороны различных систем организма. Нехватка веса превышает 30 процентов, дети отстают в росте от 7 до 10 сантиметров. По внешнему виду человека сразу можно определить наличие серьезных нарушений обмена веществ. Подкожно-жировой слой отсутствует повсеместно по телу, сухая дряблая кожа обтягивает кости. Также кожные покровы утрачивают эластичность и сопротивление, в результате чего по всему телу формируются глубокие складки. Все это делает человека похожим на мумию.
Другие симптомы дистрофии последней стадии могут проявляться следующим образом:
- Аппетит сильно ухудшается или отсутствует совсем. Нарушения стула становятся постоянными, также может присутствовать частая рвота.
- На лице из-за уменьшения жирового слоя на щеках сильно выступают вперед скулы и заострен подбородок. В уголках рта образуются глубокие трещины, слизистая глаз сухая.
- Слабый тонус мышц проявляется растянутым животом (ослабевают мышцы пресса ), впалыми ягодицами, нависшими складками кожи над коленями. Кожа приобретает сероватый оттенок, из-за отсутствия витаминов может появиться шелушение кожи .
- Температура тела волнообразно увеличивается, затем опускается ниже стандартных показателей. Конечности пациента холодные.
- Иммунитет таких пациентов снижается, из-за чего нередко развиваются воспалительные процессы в легких (пневмония ), почках (пиелонефрит ). Часто пациенты с третьей стадией дистрофии страдают дисбактериозом .
- Присутствуют нарушения частоты сердечных сокращений и другие патологии со стороны сердечной мышцы. Дыхание становится слабым и прерывистым.
- У детей приостанавливается физическое и психическое развитие. При запущенных случаях могут быть утрачены уже приобретенные навыки. У взрослых снижаются рефлексы, преобладает подавленное состояние.
Питание при дистрофии
 Коррекция рациона является основным методом лечения дистрофии. Специфика диеты зависит от ряда факторов, среди которых самыми главными являются степень истощения организма и состояние желудочно-кишечного тракта пациента.
Коррекция рациона является основным методом лечения дистрофии. Специфика диеты зависит от ряда факторов, среди которых самыми главными являются степень истощения организма и состояние желудочно-кишечного тракта пациента.
При дистрофии наблюдается дефицит тех или иных питательных веществ, поэтому целью диетотерапии является восстановление нехватки необходимых организму ресурсов. Вместе с тем усвоение пищи у пациента затруднено, из-за нарушенной функции пищеварения. В связи с этим быстрое увеличение объемов потребляемой пищи может спровоцировать ухудшение состояния больного. Поэтому диетотерапия при дистрофии состоит из 3 этапов. При реализации каждого этапа диеты нужно соблюдать строгие правила.
Правила питания при дистрофии
Существует ряд общих правил диетотерапии, которые следует неукоснительно соблюдать при лечении этого расстройства. Помимо общих положений есть и конкретные рекомендации по организации рациона (предоставляются врачом ), в зависимости от формы и степени дистрофии. Соблюдение общих правил и врачебных рекомендаций позволит провести эффективную диетотерапию и ускорить выздоровление пациента.Общие правила диетотерапии при дистрофии следующие:
- Сокращение пауз между приемами пищи. Количество трапез и продолжительность перерывов между ними зависит от степени дистрофии. При первой степени частота приемов пищи должна быть не меньше 7 раз в день. При второй степени дистрофии трапез должно быть не менее 8, при третьей степени – минимум 10. Эти рекомендации актуальны для первого этапа диеты. На последующих этапах количество трапез постепенно сокращают, и, соответственно, паузы между ними увеличивают.
- Контроль питания. При дистрофии необходимо контролировать реакцию организма на употребляемую пищу. Для этого нужно завести дневник, в котором следует отмечать качественный и количественный состав трапезы. Также нужно вносить данные о стуле и мочеиспусканиях больного (количество походов в туалет, состав и внешний вид мочи и кала ).
- Регулярный анализ. При дистрофии 2 и 3 степени регулярно нужно сдавать копрограмму (анализ кала ). Анализ позволит оценить переваривающую способность желудочно-кишечного тракта и откорректировать диетотерапию в случае необходимости.
- Регулярное взвешивание. Для оценки эффективности диетотерапии необходимо взвешиваться не менее 3 – 4 раз в неделю. Диета считается действенной, если начиная со 2 этапа вес начинает увеличиваться на 25 – 30 грамм в день.
Продуктами, которые необходимо изъять из меню, являются:
- модифицированные жиры (маргарин, бутербродное масло );
- некоторые животные жиры (сало, топленый жир, смалец );
- консервированные овощи, соленья, маринады;
- любые виды мяса и рыба, приготовленные методом копчения, сушения, вяления;
- алкоголь, а также напитки содержащие газы, кофеин, стимулирующие вещества (преимущественно находятся в энергетических напитках ).
Этапы диеты при дистрофии
Диета при этом расстройстве включает три этапа. Вначале проводится разгрузочный этап, для того чтобы восстановить функциональность пищеварительной системы. Помимо того, разгрузка рациона позволяет вывести из организма вещества, которые накопились в результате нарушенного обмена веществ. Также на первом этапе проводится определение реакции организма на те или иные пищевые товары. Второй этап диеты является промежуточным и направлен на постепенное привыкание организма к нормальному питанию . Завершающим этапом диетотерапии является обеспечение пациента всеми необходимыми питательными веществами для скорого восстановления. Продолжительность каждого из этапов зависит от формы дистрофии и особенностей пациента.Первый этап диеты при дистрофии
Первый этап диетотерапии (адаптационный
) направлен на то, чтобы определить влияние тех или иных продуктов на пищеварительную систему. Выводы о том, насколько качественно усваивается тот или иной продукт и не вызывает ли он осложнений типа диареи и других признаков непереносимости, делаются на основе записей из пищевого дневника.
Определение переносимости пищи продолжается 2 – 3 дня при дистрофии первой степени. При дистрофии 2 степени этот этап занимает от 3 до 5 дней, при 3 степени – примерно 7 дней. Для того чтобы определить, насколько качественно перерабатываются и усваиваются потребляемые продукты, рацион пациента необходимо сократить.
Правила сокращения рациона на первом этапе диеты следующие:
- при начальной форме дистрофии рацион уменьшается на 30 процентов от ежедневной нормы;
- при дистрофии 2 степени объем потребляемых продуктов должен быть меньше на 50 процентов;
- при дистрофии 3 степени количество пищи уменьшают на 60 – 70 процентов от стандартной нормы.
Количество питательных веществ, необходимое для функционирования организма, возмещают путем увеличения объемов употребляемой жидкости. Для этого могут использоваться натуральные овощные отвары, травяные чаи. В некоторых случаях для восполнения дефицита солей и электролитов показано употребление таких препаратов как оралит и/или регидрон . При тяжелых формах дистрофии назначается внутривенное введение раствора альбумина (белка ) или других питательных жидкостей.
Второй этап диеты при дистрофии
Второй этап диеты называется репарационным, и его целью является плавный перевод организма на нормальный режим питания. На этом этапе постепенно увеличивается объем и калорийность потребляемой пищи. Проводить трапезы нужно на 1 – 2 раза реже, чем на первом этапе диеты.
Количественный и качественный состав рациона при дистрофии 2 и 3 степени определяется врачом. Доктор определяет необходимое для организма количество белков, жиров и углеводов, принимая к сведению возраст пациента и существующий дефицит массы тела. При первой степени дистрофии объем и состав трапез определяется состоянием и вкусовыми предпочтениями пациента. Длительность второго этапа составляет примерно 3 недели.
Третий этап
Завершающий этап диеты продолжается до восстановления нормальной массы тела пациента и нормализации пищеварительных процессов. Третий этап характеризуется усиленным приемом пищи. При этом количество трапез сокращается в сравнении со вторым этапом на один прием пищи, а количество и калорийность продуктов увеличивается.
Продукты питания при дистрофии
При дистрофии в меню следует вводить продукты, отличающиеся высокой питательной ценностью. В рацион включают как натуральные продукты, так и специальное лечебное питание. Ежедневное меню должно включать сбалансированный состав белков (1 часть ), жиров (1 часть ) и углеводов (4 части ). В некоторых случаях при дефиците, например, белка врач увеличивает норму белковых продуктов в рационе пациента.Натуральными продуктами, которые надо включать в лечебный рацион, являются:
- Белки. При дистрофии в рацион следует включать легкоусвояемые белки, которые содержат достаточное количество аминокислот. Больше всего качественного белка присутствует в мясе (телятине, курице, крольчатине ). Для сохранения питательной ценности мясо рекомендуется готовить на пару. Маленьким детям из мяса можно готовить пюре. Достаточно белка находится в яйцах, твороге, слабосоленой брынзе. Обязательно при дистрофии в меню нужно включать рыбу (скумбрию, сельдь, тунца ), так как в ней кроме белка присутствует много полезных жирных кислот .
- Жиры. Чтобы восполнить норму животных жиров, в рацион следует включать рыбу и мясо средней жирности, яичный желток. Много полезного для организма животного жира содержится в сливочном масле и сливках. Обеспечивать необходимый объем растительных жиров следует при помощи растительного масла (подсолнечного, оливкового ), орехов (не рекомендуются маленьким детям ), семян (льна , полсолнечника ).
- Углеводы. Для обеспечения организма необходимым объемом углеводов, в рационе пациента с дистрофией должны присутствовать фруктовые соки, овощные пюре, натуральный мед . При дефиците углеводов рекомендуется принимать сахарный сироп, который готовится из 150 миллилитров теплой воды и 100 граммов сахара.
Видами энпитов являются:
- Белковый. Этот лечебный продукт на 44 процента состоит из белка и его применяют для обогащения рациона полноценным белком, который легко усваивается. Изготавливается этот энпит из таких продуктов как молоко, сливки, сахар. Помимо этого порошок обогащен витаминами А, Е, С, В1, В2, В6.
- Жировой. Показан при отсутствии подкожно-жирового слоя. Продукт содержит сбалансированный состав полезных жиров, доля которых составляет 39 процентов. Изготавливается из цельного молока , сливок, кукурузного масла и различных витаминов.
- Обезжиренный. Рекомендуется в тех случаях, когда необходимо свести к минимуму количество потребляемых жиров, но при этом надо обеспечить достаточное поступление белка. Жирность этого энпита составляет 1 процент, так как производят его из обезжиренного молока.
Питание при дистрофии у грудничков
Для грудничков (детей до года ), у которых была диагностирована дистрофия, существуют отдельные рекомендации по выбору продуктов. Детей в возрасте до 3 месяцев следует кормить грудным молоком. При сильном дефиците веса рекомендуется использовать белково-минеральные добавки для обогащения состава грудного молока. Это могут быть добавки пре-семп, семпер. Если грудное молоко отсутствует, кормить ребенка необходимо адаптированными детскими смесями.Важным условием при дистрофии является своевременное введение прикорма. В некоторых случаях вводить «взрослые» продукты в рацион грудничка рекомендуется на более ранних сроках.
- 3 месяца. С трехмесячного возраста грудничку рекомендуется давать яичный желток, который должен быть сварен вкрутую.
- 4 месяца. С этого возраста в рацион ребенка нужно вводить овощи, готовить которые нужно в виде пюре.
- 5 месяцев. После того как ребенку исполнится 5 месяцев, в его меню нужно постепенно вводить мясо (курицу, индейку, телятину ), из которого готовят пюре (дважды перекрученное на мясорубке или в блендере ).
- 6 месяцев. После полугода в рацион нужно включать кисломолочные продукты. Это может быть специальный детский кефир, йогурт для детей, специализированная смесь агу-2.
Как бороться с плохим аппетитом?
Слабый аппетит – распространенное явление при дистрофии. У здорового человека желание поесть возникает тогда, когда освобождается желудок. При дистрофии процесс переваривания пищи замедляется, поэтому человек не испытывает чувство голода. Иногда при попытке что-нибудь съесть у пациентов развивается рвота, которая является своеобразным защитным механизмом. Существует несколько способов стимуляции аппетита, которые могут быть использованы пациентами с дистрофией.Способы повышения аппетита следующие:
- Перед трапезой пациенту необходимо съесть блюдо или выпить напиток, который усиливает выделение пищеварительных ферментов . Для этого можно использовать сок из кислых фруктов или ягод, квашеные или соленые овощи (немного ). Также перед едой можно выпить 50 – 100 миллилитров крепкого мясного бульона. Мясной бульон для улучшения аппетита можно давать и маленьким детям с 3 – 4 месяцев по 1 – 2 чайных ложки.
- Большое значение при слабом аппетите имеет режим питания. Принимать пищу необходимо в определенные часы, а в промежутках между трапезами нельзя перекусывать.
- Немалую роль в стимуляции аппетита играет внешний вид блюда, сервировка стола, спокойная атмосфера. Принимать пищу следует в компании родственников, друзей, так как пример других людей, которые с аппетитом кушают, оказывает положительное влияние.
- В жаркое время года аппетит снижается, так как организм теряет много жидкости. В таких случаях за некоторое время до еды рекомендуется выпить немного прохладной воды, сока или кефира. Также следует в обед, когда температура достигает максимальных значений, не проводить традиционную трапезу, а перенести ее на более позднее время.
Нервная дистрофия (нервная анорексия )
 Такого заболевания как нервная дистрофия не существует, но это определение часто используют для обозначения такого расстройства как анорексия . Объясняется этот факт тем, что дистрофия и анорексия обладают схожими симптомами (дефицит веса, плохой аппетит, расстройства нервной системы
). Вместе с тем причины нервной анорексии во многом отличаются от факторов, которые провоцируют дистрофию.
Такого заболевания как нервная дистрофия не существует, но это определение часто используют для обозначения такого расстройства как анорексия . Объясняется этот факт тем, что дистрофия и анорексия обладают схожими симптомами (дефицит веса, плохой аппетит, расстройства нервной системы
). Вместе с тем причины нервной анорексии во многом отличаются от факторов, которые провоцируют дистрофию.Причины нервной анорексии
Нервная анорексия относится к категории психических расстройств и проявляется отклонениями в поведении пациента, вследствие которых он сильно худеет. Если при дистрофии потеря веса является следствием различных патологий или недостаточного питания, то при анорексии человек сознательно ограничивает себя в приемах пищи.Люди с этим заболеванием часто страдают пониженной самооценкой и худеть они начинают, для того чтобы увеличить собственную значимость. Специалисты отмечают, что истинной причиной анорексии выступают серьезные личностные проблемы, и контроль собственного веса является попыткой справиться с этими трудностями.
В большинстве случаев нервная анорексия развивается в подростковом возрасте. Спровоцировать болезнь может отсутствие популярности у противоположного пола, насмешки сверстников. Иногда этого психическое расстройство появляется на фоне стремления подростка соответствовать своему кумиру. Часто анорексия является протестом ребенка на чрезмерную опеку со стороны родителей. Чаще всего так манифестируются конфликты между дочерью и матерью. Наиболее распространена нервная анорексия в экономически развитых странах, где массово пропагандируется худоба как признак идеала.
Как проявляется нервная анорексия?
Чтобы достигнуть идеального с точки зрения пациента веса, он начинает ограничивать себя в еде. На начальных стадиях заболевания человек исключает из своего рациона традиционных «виновников» избыточного веса – жиры и углеводы. Постепенно больной начинает отказываться от употребления и других жизненно необходимых продуктов. Часто при анорексии развиваются отклонения от стандартных норм в поведении. Так, пациенты могут проглатывать пищу, не разжевывая ее, прятать еду от самого себя, кушать маленькими приборами.Кроме диеты страдающие анорексией люди нередко применяют слабительные средства, усиленно занимаются спортом или прибегают к другим методам похудения.
Лечение нервной анорексии
Как и в случае с дистрофией, лечение подразумевает устранение как симптомов, так и причин заболевания. Только если при дистрофии корректируется процесс переваривания и усвоения пищи, то при анорексии проводится работа с мыслями и убеждениями пациента. Поэтому главным терапевтическим методом при анорексии является психотерапия .Для устранения дефицита массы тела при нервной анорексии назначается диетотерапия.
В некоторых случаях показано внутривенное введение различных препаратов. Перед применением необходимо проконсультироваться со специалистом.
Врач II-ой категории
– это заболевание, характеризующееся тяжелой белковой и чаще более выраженной энергетической недостаточностью. Проявления могут быть самыми различными, основные - потеря массы тела более 20% (или ИМТ менее 16), сухость и дряблость кожи, ломкость волос и ногтей, вялость, сонливость и слабость, повышенный аппетит. Диагностика строится в основном на анамнезе, сочетании объективных и субъективных признаков, а также на исключении других заболеваний. Лечение комплексное, заключается в налаживании питания и восстановлении запасов питательных веществ, витаминов и микроэлементов в организме.
Общие сведения
Алиментарная дистрофия (алиментарный маразм) - это социальное заболевание, которое может развиться в результате вынужденного или осознанного голодания. На сегодняшний день алиментарным маразмом страдают люди не только в развивающихся странах, во время войн и катастроф – а это более полумиллиона человек. Многие готовы морить себя голодом осознанно в погоне за красивой фигурой и в угоду своим комплексам. Однако заболевание может иметь тяжелые последствия, вплоть до летального исхода. При длительном голодании, отсутствии поступления незаменимых веществ в организме могут произойти необратимые изменения метаболических процессов. В развитых странах все чаще можно услышать о случаях анорексии - а это та же алиментарная дистрофия тяжелой степени.
Причины
Причиной алиментарного маразма служит длительное голодание, во время которого в организм поступает недостаточное количество питательных веществ и энергии. При этом учитывается и их относительная недостаточность: когда поступление калорий не соответствует их расходу. Голодание может наступить по разным причинам (война, экологическое бедствие и другие случаи, когда человек вынужденно длительно не получает пищу; диеты; сужение и рубцы пищевода и прочее), однако усугубление процесса провоцируется тяжелым физическим трудом, переохлаждением .
Следует заметить, что развитие дистрофии возможно только при длительном энергетическом голодании. При этом в организме сначала полностью истощаются запасы гликогена и жиров, затем для обеспечения основного обмена используются запасы внутритканевого белка. В первую очередь процессы дистрофии начинаются в коже, мышцах, затем задействуются внутренние органы, в самую последнюю очередь – жизненно важные (сердце, почки и мозг). В какой-то момент процессы катаболизма принимают такую форму, что летальный исход становится неизбежным даже при начале полноценного лечения.
На последних стадиях заболевания в организме истощаются запасы витаминов и минералов, перестает функционировать иммунная система. Летальный исход обычно наступает или от сердечной недостаточности , или от присоединившейся инфекции на фоне значительного угнетения иммунитета.
Классификация
Прогноз и профилактика
Обычно заболевание без должного лечения приводит к летальному исходу в течение не больше чем 3-5 лет. При своевременно начатом лечении внешний эффект может быть достигнут достаточно быстро, однако восстановление функции внутренних органов может растянуться на годы. Профилактикой является пропаганда здорового образа жизни и правильного питания.
Лечение алиментарной дистрофии II и I степени сводится вначале к постельному режиму, III степени — к строгому, в светлых и теплых палатах; при дистрофии I степени лечение возможно в амбулаторных условиях.
Основное в лечении алиментарной дистрофии — рациональное полноценное питание, в особенности в отношении содержания белков животного происхождения. Правильный режим и тщательный уход, а также ряд дополнительных терапевтических мероприятий, в том числе медикаментозное лечение, дополняют терапию.
Питание в легких случаях ограничивается общей диетой (№ 15) с доведением общего калоража до 3500-4000 ккал в сутки при 100- 150 г белка, 70-80 г жиров и 400- 600 г углеводов. Питание больных дистрофией II степени также должно быть полноценным, но более щадящим, обязательна замена черного хлеба белым. При поносе в первое время особенно необходимо назначение щадящей, но достаточно калорийной диеты (до 3000 ккал за 5-6 приемов, с достаточным количеством белка — 100-120 г). Мясо надо давать в рубленом виде: мясной фарш, кнели, рубленая печень. До прекращения поноса нет смысла в дополнительном питании. При гнилостном характере кишечного содержимого рекомендуется назначение протертой, преимущественно углеводной пищи с добавлением достаточного количества масла (60 г); при бродильном характере целесообразно преимущественно механически щадящий белковый стол (творог, яйца, мясной фарш, паровые мясные кнели). Примерно такое же питание назначают и в случаях алиментарной дистрофии III степени. Пища должна быть не только механически щадящей, она должна быть калорийной, содержать полноценные белки и витамины.
При отеках следует строго ограничить прием соли (до 5-7 г) и жидкости (до 1 л в сутки). Всем больным, независимо от степени дистрофии, следует назначать витамины, особенно группы В, и кислоту аскорбиновую либо в виде зелени, овощей и корнеплодов (зеленый лук, петрушка, морковь, помидоры), либо концентратов, настоев из плодов шиповника, хвои, листьев дикорастущих трав (клевер, одуванчик, земляника), листьев липы и березы, пивных дрожжей, зародышей пшеницы. В тяжелых случаях помимо назначения кислоты аскорбиновой в питье и настоях необходимо внутривенное введение ее (5 мл 5% раствора); назначают аскорбиновую кислоту и внутрь по 0,3 г 3 раза в день. Назначают рибофлавин (1-2 мл 1% раствора или внутрь по 5-10 мг в день); никотиновую кислоту (по 1-2 мл 1% раствора внутримышечно или 0,3- 0,5 г внутрь в течение дня); цианокобаламин (200-300 мгк внутримышечно ежедневно); рутин (0,05 г 3 раза в день) и др. Весьма эффективно назначение печеночных экстрактов.
Особенно большую пользу в лечении алиментарной дистрофии оказывают повторные переливания крови или плазмы дробными дозами (100-150 мл), причем в тяжелых случаях необходима особая осторожность при переливании крови (первоначально вливают не более 80-100 мл). Рационально назначение внутрь гематогена и гемостимулина.
В случаях коллапса и при коматозном состоянии проводят ряд экстренных мер: общее согревание больного (обложить грелками, хорошо укутать), внутривенное введение 20-40 мл 40% раствора глюкозы, дробные переливания крови или плазмы по 100-200 мл, введение под кожу 1 мл 1 % раствора кофеина, 1 мл 0,1% раствора стрихнина, коразола (кардиазола), корамина (кордиамин), лобелина, адреналина или норадреналина, вдыхание кислорода или карбогена.
В случае неостро развивающихся явлений сердечно-сосудистой недостаточности назначают те же препараты, а также настой горицвета и его аналоги, адреналин в физиологическом растворе натрия хлорида. Назначение препаратов наперстянки противопоказано (часто отмечается при алиментарной дистрофии брадикардия).
При значительных отеках целесообразно назначение внутрь по 6 столовых ложек в сутки 10% раствора кальция хлорида, еще лучше калия хлорида, малых доз тиреоидина, дихлотиазида, фонурита, новурита (1-2 мл внутримышечно через 3-4 дня), настоя горицвета. В случае большого скопления жидкости в серозных полостях прибегать к эвакуации ее посредством пункции.
При значительном обезвоживании вследствие большой потери жидкости (понос и полиурия) необходимо внутривенное введение 20- 40 мл 40% глюкозы или 10% раствора натрия хлорида, подкожные вливания 500-800 мл физиологического раствора натрия хлорида или 5% глюкозы.
Для прекращения поноса назначают внутрь соляную кислоту с пепсином (на 1/4-1/2 стакана воды принимать во время еды), панкреатин (0,5-1 г), висмут с таннальбином (0,5 г), небольшие дозы настойки опия, хорошо совместно со слизистыми отварами, никотиновую кислоту (0,05 г 3-4 раза в день), сульфаниламидные препараты — сульфазол, сульфатиазол (0,3-0,5 г 5 раз в сутки в течение 4-6 дней), еще лучше — фталазол (1 г 2- 5 раз в сутки). Можно назначить антибиотики — биомицин, тетрациклин (до 1000 000 ЕД в сутки).
При сочетании с алиментарной дистрофией авитаминоза обязательно лечение последнего.
Ред. проф. Г.И. Бурчинский
«Лечение алиментарной дистрофии, режим питания, лекарственные средства » — статья из раздела
 
|
|
 .png) |
|
|
|
Слева на рисунке указаны причины алиментарных заболеваний, возникающих в связи с недостаточностью в рационе питания витаминов, макро- и микроэлементов, а также при злоупотреблениях (избыточном потреблении) различных пищевых продуктов. Справа показаны признаки дефицита витаминов группы В. Несмотря на то, что витамины группы В принимают участие во всех процессах метаболизма, первой страдает нервная система. |
ЧТО ТАКОЕ АЛИМЕНТАРНЫЕ ЗАБОЛЕВАНИЯ?
Алиментарные заболевания (латынь alimentarius — связанный с питанием) - это болезни, обусловленные недостаточным или избыточным по сравнению с физиологическими потребностями поступлением в организм пищевых веществ.
Среди Алиментарных заболеваний, обусловленных недостатком пищевых веществ, наибольшее практическое значение имеют белково-энергетическая недостаточность, Витаминная недостаточность и заболевания, вызываемые нехваткой ряда минеральных веществ (кальция, железа, йода и др.). К белково-энергетической недостаточности относятся Алиментарная дистрофия, квашиоркор и алиментарный маразм (при Квашиоркоре преобладает недостаточность белка, а при алиментарном маразме — энергии). Недостаточное обеспечение организма железом, медью, фолиевой кислотой и витамином В12 приводит к развитию Анемии. Недостаточное поступление йода является причиной йоддефицитных заболеваний (ЙДЗ), в частности зоба эндемического.
Во многих случаях Алиментарные заболевания развиваются при сочетании дефицитов ряда пищевых веществ, например белков, витаминов, железа, цинка.
Алиментарные болезни могут быть вызваны как дисфункциями ЖКТ (например, нарушениями процессов кишечного всасывания), так и однообразным питанием продуктами какой-либо одной группы (например, недостаточностью меди при молочном питании), разбалансированностью рациона (например, подавлением усвоения меди при избытке в рационе сахара), а также присутствием в пище так называемых антинутритивных веществ, препятствующих усвоению пищевых веществ. Так, фитиновая кислота мешает всасыванию в кишечнике кальция, цинка и ряда других элементов из зерновых продуктов.
Профилактика Алиментарных заболеваний основана на рациональной организации питания с соблюдением рекомендуемой калорийности рациона, использованием разнообразных наборов продуктов, применением в необходимых случаях препаратов витаминов. Важную роль в борьбе с Алиментарными заболеваниями играет обучение населения принципам и навыкам рационального питания.
БОЛЕЗНИ, СВЯЗАННЫЕ С ПИТАНИЕМ: ОСНОВНОЕ БРЕМЯ НЕЗДОРОВЬЯ В ЕВРОПЕ
 Бремя болезней оценивается показателем “годы жизни с коррекцией на инвалидность” (ГЖКИ, или DALYs). DALYs включают в себя оценку числа лет жизни, потерянных вследствие различных болезней в возрасте до 82,5 лет у женщин и 80 лет у мужчин (1)
, и числа лет, прожитых в состоянии инвалидности (2)
. Состояниям здоровья, не связанным с летальным исходом, на основании результатов обследований присваиваются значения (веса инвалидности) для оценки числа лет, потерянных вследствие инвалидности. Число лет, потерянных вследствие инвалидности (с поправкой на степень тяжести) суммируется затем с числом лет, потерянных вследствие преждевременной смертности, и получается комплексная единица здоровья - DALY; одна единица DALY представляет собой потерю одного года здоровой жизни.
Бремя болезней оценивается показателем “годы жизни с коррекцией на инвалидность” (ГЖКИ, или DALYs). DALYs включают в себя оценку числа лет жизни, потерянных вследствие различных болезней в возрасте до 82,5 лет у женщин и 80 лет у мужчин (1)
, и числа лет, прожитых в состоянии инвалидности (2)
. Состояниям здоровья, не связанным с летальным исходом, на основании результатов обследований присваиваются значения (веса инвалидности) для оценки числа лет, потерянных вследствие инвалидности. Число лет, потерянных вследствие инвалидности (с поправкой на степень тяжести) суммируется затем с числом лет, потерянных вследствие преждевременной смертности, и получается комплексная единица здоровья - DALY; одна единица DALY представляет собой потерю одного года здоровой жизни.
На рис. 1.1 показан вклад питания в бремя болезней в Европе (3) и иллюстрируется доля DALYs, потерянных вследствие заболеваний, имеющих под собой существенную алиментарную основу (как, например, сердечно-сосудистые болезни (ССЗ) и рак), отдельно от доли DALYs, в потерю которых пищевые факторы вносят менее существенный, но все же важный вклад.

В 2000 году было потеряно 136 миллионов лет здоровой жизни; важнейшие пищевые факторы риска явились причиной потери более 56 миллионов, а в потере еще 52 миллионов определенную роль играли другие факторы, связанные с питанием. Ведущей причиной смерти являются ССЗ, вызывающие в Европе смерть свыше 4 миллионов человек в год. Факторами питания объясняются многие различия в этих заболеваниях в Европе. The world health report (4) включает оценку количественного вклада пищевых факторов риска, таких как повышенное кровяное давление, содержание холестерина в сыворотке, избыточная масса тела, ожирение и низкое потребление фруктов и овощей. Лица, определяющие политику в Европе, должны будут дать собственную оценку значимости относительного бремени пищевых факторов риска для распространенности заболеваний в своих странах.
Питание как детерминанта здровья
Во вкладе питания в ССЗ, рак, сахарный диабет 2 типа и ожирение имеется много общих компонентов, и ко всем четырем заболеваниям также имеет отношение малоподвижный образ жизни. Следует рассчитать суммарный эффект каждого компонента вклада питания и малоподвижного образа жизни и оценить их относительное количественное значение. К сожалению, на сегодняшний день опубликована только одна такая оценка бремени болезней, относимого на счет питания, в Европе (5)...
Подробнее о проблеме "питание и болезни" см. в публикации ВОЗ:
Питание и здоровье в Европе: новая основа для действий. / Региональные публикации ВОЗ, Европейская серия, № 96
- MURRAY, C.J.L. & LOPEZ, A.D. The global burden of disease. A comprehensive assessment of mortality and disability from diseases, injuries, and risk factors in 1990 and projected to 2020. Cambridge, MA, Harvard School of Public Health, 1996.
- MURRAY, C.J. & LOPEZ, A.D. Global mortality, disability, and the contribution of risk factors: Global Burden of Disease Study. Lancet, 349: 1436-1442 (1997).
- Доклад о состоянии здравоохранения в мире 2000 г. Системы здравоохранения: улучшение деятельности (http://whqlibdoc.who.int/whr/2000/WHR_2000_rus.pdf ). Женева, Всемирная организация здравоохранения, 2000 г. (взято 1 ноября 2004 г.).
- The world health report 2002: reducing risks, promoting healthy life. Geneva, World Health Organization, 2002 (accessed 3 September 2003).
- POMERLEAU, J. ET AL The burden of disease attributable to nutrition in Europe. Public health nutrition, 6(5): 453-461 (2003)
НОРМИРУЕМЫЕ ПОКАЗАТЕЛИ ПИТАНИЯ

В целях профилактики алиментарных заболеваний
очень важно знать потребности людей в обязательных пищевых веществах (с учетом возраста, пола и некоторых других особенностей человеческого организма), т.е. уметь определять индивидуальные нормы питания. Для этого сегодня существуют различные методические рекомендации, причем в разных странах они могут отличаться друг от друга.
Одним из таких документов, устанавливающих нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации , являются методические рекомендации Федерального центра гигиены и эпидемиологии Роспотребнадзора, разработанные в 2008 г. при непосредственном участии профильных специалистов из таких нучных центров, как ГУ НИИ питания РАМН, Научный центр здоровья РАМН, Московская медицинская академия им. И. М. Сеченова, Институт медико-биологических проблем РАН, Российская медицинская академия последипломного образования Минздрава России и др.
Ознакомиться с разработанными нормами ф
изиологических потребностей в незаменимых (эссенциальных) пищевых веществах (макро- и микронутриентах), а также минорных и биологически активных веществах пищи с установленным физиологическим действием можно ниже,
перейдя
по ссылке:
Методические рекомендации МР 2.3.1.2432-08 о нормах физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации
КЛАССИФИКАЦИЯ АЛИМЕНТАРНЫХ ЗАБОЛЕВАНИЙ
В основу современной классификации алиментарных заболеваний положена природа пищевых веществ. Объединенный Комитет экспертов по питанию ФАО/ВОЗ (смотри Всемирная организация здравоохранения ) предложил следующую классификацию болезней, связанных с неправильным или недостаточным питанием.
I. Недостаточное питание.
Болезни белковой и калорийной недостаточности:
квашиоркор (включая марантический квашиоркор); маразм (атрепсия, кахексия, чрезмерное исхудание); неспецифические (включая исхудание взрослых, голодные отеки).
Недостаточность минеральных веществ:
|
Название |
Химический знак |
Признаки недостаточности микроэлементов в организме |
|
Кобальт |
Со |
|
|
Марганец |
Mn |
Стерильность (бесплодие), нарушение костеобразования |
|
Медь |
С u |
|
|
Цинк |
Zn |
Нарушение роста, выпадение волос |
|
Йод |
I |
|
|
Селен |
Se |
|
|
Железо |
Fe |
|
|
Магний |
Mg |
Мускульные судороги |
|
Молибден |
Mo |
Замедление клеточного роста, кариес |
|
Никель |
Ni |
Учащение депрессий, дерматиты |
|
Хром |
Cr |
|
|
Кремний |
Si |
Нарушение роста скелета |
|
Фтор |
F |
Кариес зубов |
Недостаточность витаминов (гиповитаминозы):
- недостаточность витамина А: а) ксерофтальмия, кератомаляция; б) другие болезни (напр., куриная слепота);
- недостаточность других витаминов группы В : а) недостаточность тиамина (включая бери-бери ); б) недостаточность никотиновой кислоты (включая пеллагру ); в) недостаточность других витаминов группы
- недостаточность других витаминов К, Е;
- недостаточность аскорбиновой кислоты (включая цингу );
- недостаточность витамина D: а) рахит (активная фаза); б) рахит (поздние проявления); в) остеомаляция;
Другие болезни пищевой недостаточности:
- недостаточность незаменимых жирных кислот (Омега-3 ПНЖК );
- недостаточность отдельных аминокислот ;
II. Чрезмерное питание.
Ожирение. Гипервитаминоз А. Каротинемия. Гипервитаминоз D. Флюороз. Другие болезни.
III. Пищевые отравления.
Латиризм; Эпидемическая водянка.
IV. Анемии из-за дефицита пищевых веществ.
- анемии (микроцитарная, гипохромная).
- Фолиевой кислоты (витамина В9) ;
- Анемия, возникающая в результате недостаточности Цианокобаламина (витамина В12) ;
- Анемия, возникающая в результате недостаточности пиридоксина (витамина В6) ;
- Анемия, возникающая в результате белковой недостаточности (нехватки аминокислот );

Следует отметить, что возникновение тех или иных дефицитных состояний зачастую связано с заболеваниями желудочно-кишечного тракта, т.е. с нарушениями процессов белкового, жирового и минерального обмена, а также процессов кишечного всасывания микронутриентов в тонком кишечнике. Так как всасывание жирорастворимых веществ, наиважнейших витаминов и микроэлементов происходит преимущественно в тощей кишке, то систематическое включение в рацион пробиотических продуктов и биодобавок, которые содержат микроорганизмы, напрямую регулирующие кишечное всасывание ( а также являются продуцентами ряда витаминов, аминокислот и ферментов) становится очень эффективным инструментом в профилактике и лечении алиментарных заболеваний .
НЕКОТОРЫЕ ФОРМЫ АЛИМЕНТАРНЫХ ЗАБОЛЕВАНИЙ
Алиментарный фактор (питание) и здоровье тесно связаны. В настоящее время установлена четкая взаимосвязь характера питания и показателей здоровья. Питание оказывает влияние на важнейшие показатели здоровья населения:
- рождаемость и продолжительность жизни;
- состояние здоровья и физическое развитие;
- уровень работоспособности;
- заболеваемость и смертность.
Изучение характера питания долгожителей свидетельствует о том, что важнейшим условием этого долголетия являлась диета с полноценными продуктами питания. Характер питания определяет особенности формирования и развития целого ряда заболеваний. В частности, питание и болезни, несомненно, связаны с характером питания. Нарушение характера питания во многом определяет развитие раннего атеросклероза, коронарной недостаточности, гипертонической болезни, болезней желудочно-кишечного тракта. Нарушение режима питания способствует появлению онкологических заболеваний. Характер питания оказывает влияние на жировой, холестериновый обмен и способствует раннему развитию заболеваний сердечно-сосудистой системы и других органов. Проблемой является избыточное питание, которое приводит к развитию ожирения.
Существует широкий перечень заболеваний, связанных с недостаточностью питания (алиментарные заболевания). К наиболее изученным относится прежде всего белковая недостаточность. Белково-калориевая недостаточность может проявляться в виде алиментарного маразма. Тяжелой формой белково-калориевой недостаточности является квашиоркор. Также, к наиболее известным алиментарным заболеваниям относятся эндемический зоб, алиментарная анемия, рахит, ожирение, различные авитаминозы.
Белково-калориевая недостаточность
 Присутствие в рационе полноценных белков является наиважнейшим фактором здоровья. Все белки являются высокомолекулярными пептидами. Белки не являются взаимозаменяемыми. Они синтезируются в организме из аминокислот, которые образуются в результате расщепления белков, находящихся в пищевых продуктах.
Присутствие в рационе полноценных белков является наиважнейшим фактором здоровья. Все белки являются высокомолекулярными пептидами. Белки не являются взаимозаменяемыми. Они синтезируются в организме из аминокислот, которые образуются в результате расщепления белков, находящихся в пищевых продуктах.
Таким образом, именно аминокислоты, а не сами белки являются наиболее ценными элементами питания. Следует отметить, что простые белки содержат только аминокислоты, а сложные белки - еще и неаминокислотные компоненты: гем, производные витаминов, липидные или углеводные компоненты (гемопротеины, гликопротеины, липопротеины). В литературе наиболее подробно освещена белково-калориевая недостаточность - комплекс патологических состояний, связанный с недостаточностью поступления в организм белка и калорий (как правило, с параллельно протекающей инфекцией). Наиболее часто данная патология встречается у детей грудного и раннего возраста.
Белково-калориевая недостаточность включает целый комплекс патологических состояний - от алиментарного маразма до квашиоркора.
Алиментарный маразм - состояние, характеризующееся мышечной атрофией, отсутствием подкожно-жировой клетчатки и очень низким весом тела. Все это является результатом приема низкокалорийной пищи в течение длительного времени, а также недостатка в ней белков и других питательных веществ. Большое значение при этом имеют инфекционные заболевания.
Наиболее тяжелой формой белково-калориевой недостаточности является заболевание квашиоркор . Это тяжелый клинический синдром, главной причиной которого является недостаток аминокислот, необходимых для синтеза белков. Клинически квашиоркор характеризуется задержкой роста, отеками, атрофиями мышц, дерматозами, изменением цвета волос, увеличением печени, диареей, психомоторными вменениями, такими как апатия, страдальческий вид. Для квашиоркора характерно выявление низкого содержания уровня аргенина в сыворотке крови. Наиболее часто данный синдром проявляется у детей в возрасте от 1 до 3 лет. В период грудного вскармливания или в период его прекращения состояние отягощается инфекцией, которая усиливает распад белка или снижает его поступление в организм.
На втором году имеют значение инфекции, особенно корь и коклюш, которые приводят к распаду белка и усугубляют белково-калориевую недостаточность и, в частности, недостаточность в аминокислотах .
Проявлением белково-калориевой недостаточности являются психическое нарушение и расстройства психического и физического развития. Поражение психики характеризуется развитием маразма, отмечаются снижение массы тела, изменение конституционных признаков (большой живот). Наибольшее значение в лечении квашиоркора имеет рациональное питание.
По теме см. также:
- Недостаточность питания у детей раннего возраста. Принципы нутритивной поддержки. - М.: ООО ≪КСТ Интерфорум≫, 2015 - 24 с.
Эндемический зоб
 Эндемический зоб (кретинизм)
- алиментарное заболевание, связанное с недостатком поступления в организм йода - это основная причина эндемического зоба. Имеет значение и поступление других микроэлементов: меди, никеля, кобальта, несбалансированность рациона, его белковая и жировая неполноценность. По данным экспертов ВОЗ, эндемическим зобом на планете страдает около 200 млн человек.
Эндемический зоб (кретинизм)
- алиментарное заболевание, связанное с недостатком поступления в организм йода - это основная причина эндемического зоба. Имеет значение и поступление других микроэлементов: меди, никеля, кобальта, несбалансированность рациона, его белковая и жировая неполноценность. По данным экспертов ВОЗ, эндемическим зобом на планете страдает около 200 млн человек.
В настоящее время установлено, что в той местности, где население получает питание, обеспечивающее поступление йода в организм на уровне 100—200 мкг в сутки, эндемический зоб не наблюдается. Эндемический зоб распространен на тех территориях, где отмечается низкий уровень содержания йода в почве, воде, продуктах растительного и животного происхождения. В суточном балансе основное поступление йода обеспечивается продуктами растительного происхождения. 50 % общего поступления йода в организм обеспечивается продуктами питания растительного происхождения.
В районах с высокой эндемичностью отмечаются нарушения физического и умственного развития. Это может отмечаться у населения в ранние периоды жизни в результате угнетения функций железы и уменьшения выработки секрета. Результатом этого является нарушение психики в виде кретинизма, идиотизма. ВОЗ приводит данные (обзор) по 120 странам в отношении распространенности эндемического зоба.
Ряд продуктов питания усугубляет развитие эндемического зоба. В частности, таким эффектом обладают вещества, содержащиеся в обычной капусте. Она обладает зобогенным эффектом. Зобогенным эффектом обладает и ряд химических веществ, что следует учитывать при профилактике этого заболевания.
Отмечено, что в семьях, где родители страдают эндемическим зобом или получают недостаточное количества йода, рождаются дети с врожденной глухонемотой. Таким образом, проблема эндемического зоба должна рассматриваться во всех ее аспектах и проявлениях.
Нужно сказать, что одним из профилактических мероприятий по снижению уровня заболеваемости эндемическим зобом является полноценное рациональное питание. Также положительное влияние на снижение уровня заболеваемости эндемическим зобом оказывают полноценный животный белок и достаточный уровень содержания в рационе полиненасыщенных жирных кислот и других биологически активных веществ пищевого характера.
Подробнее о йоддефицитных заболеваниях (в т.ч. эндемическом зобе) их профилактике и лечении можно ознакомиться по ссылкам:
- Йоддефицитные заболевания у детей и подростков: диагностика, лечение, профилактика / Научно-практическая программа / М.: Международный фонд охраны здоровья матери и ребенка, 2005, 48 с.
- Дефицит йода — угроза здоровью и развитию детей России: Национальный доклад / Колл. авт. — М., 2006. — 124 с.
- Н.А. Курмачева. Профилактика йододефицитных заболеваний у детей разных возрастных групп / Мед. совет., 2014. - №1 - С.11-15
- З.В. Забаровская и соавт. Заболевания щитовидной железы, обусловленные дефицитом йода: Учеб.-метод. пособие. / Минск: БГМУ, 2007. - 27 с.
Алиментарные анемии
Научная группа ВОЗ дала следующее определение алиментарным анемиям - это состояние, при котором содержание гемоглобина в крови ниже нормы вследствие недостаточности одного или нескольких важных питательных веществ независимо от причины этой недостаточности.
Анемия существует, если уровень гемоглобина ниже приведенного здесь показателя из расчета на 1 г или 1 мл венозной крови:
- Дети в возрасте от 6 месяцев до 6 лет - 11 г на 100 мл венозной крови,
- Дети от 6 лет до 14—12 г/100 мл,
- Взрослые мужчины - 13 г/100 мл венозной крови,
- Женщины (не беременные) - 12 г/100 мл венозной крови
- Беременные - 11 г/100 мл венозной крови.

Анемии более широко распространены в государствах Африки. В Кении 80 % населения имеет признаки недостаточности железа - железодефицита . В начале прошлого столетия анемия считалась самой распространенной патологией среди сельскохозяйственных рабочих и чайных плантаций Индии. 14 % мужчин и женщин страдают тяжелой формой анемии, т. е. содержание гемоглобина отмечается в количествах менее 8 г на 100 мл венозной крови. Анемиями в основном страдают женщины.
Профилактика анемий - это рациональное питание, потребление продуктов, содержащих достаточное количество железа. К этим продуктам относятся: телячья печень, содержание в которой железа на уровне 13,3 мг на 100 г продукта, говядина сырая - 3,5 мг на 100 г, яйцо куриное - 2,7 мг на 100 г, шпинат - 3,0 мг на 100 г продукта. Менее 1,0 мг содержат морковь, картофель, помидор, капуста, яблоки. При этом большое значение имеет содержание в этих продуктах ионизированного биологически активного железа.
О распространенности и видах анемии (железодефицитной анемии, витамин-В12-дефицитной анемии, фолиево-дефицитной анемии и др.), а также об их профилактике и лечении можно ознакомиться по ссылкам:
- А.Г. Румянцев с соавт. Распространенность железодефицитных состояний / Мед. совет, 2016. - №6 - С.62-66
- Л.Б. Филатов. Анемии: метод. пособие для врачей. / Екатеринбург., 2006. - 91 с.
Авитаминозы и Гиповитаминозы
Болезни, которые возникают вследствие отсутствия в пище тех иных витаминов , стали называть авитаминозами. Если болезнь возникает вследствие отсутствия нескольких витаминов, ее называют полиавитаминозом. Однако типичные по своей клинической картине авитаминозы в настоящее время встречаются довольно редко. Чаще приходится иметь дело с относительным недостатком какого-либо витамина - такое заболевание называется гиповитаминозом. Если правильно и своевременно поставлен диагноз, то авитаминозы и гиповитаминозы легко излечить введением в организм соответствующих витаминов.
 Итак, при нарушении поступления или усвоения витаминов могут возникнуть 3 группы заболеваний:
Итак, при нарушении поступления или усвоения витаминов могут возникнуть 3 группы заболеваний:
1) Гиповитаминозы - обусловлены недостаточным поступлением в течение длительного времени витаминов с пищей или неполным их усвоением. Особенно неприятны скрытые формы дефицита витаминов, при которых организм получает витамины в количествах, доступных для предотвращения тяжелых авитаминозов, но недостаточных для обеспечения полноценного здоровья. Эти коварные состояния могут тянуться годами, исподволь подтачивая здоровье человека, ухудшая его работоспособность и снижая продолжительность жизни.
2) Авитаминозы - обусловлены полным отсутствием поступления витаминов. В настоящее время явные формы авитаминозов составляют большую редкость в сравнении с полигиповитаминозами, которые являются более актуальными в экономически развитых странах.
3) Гипервитаминозы - связаны с бесконтрольным использованием витаминов (главным образом 2-х витаминов: А и Д, длительный прием которых в количествах, превышающих потребность в десятки тысяч раз может вызвать гипервитаминоз). Все остальные витамины в организме практически не накапливаются и, следовательно, их передозировка невозможна. Излишки этих витаминов выделяются с мочой. Развитие гипервитаминозов А и Д связано либо с приемом в пищу печени белого медведя, лося, оленя, моржа, тюленя; либо со случайным приѐмом людьми высококонцентрированного препарата витамина Д, который предназначен для птиц и животных на птицефабриках и зверофермах.
Эндогенный гипо- и авитаминозы. При расстройствах нормальной деятельности пищеварительного тракта, сопровождающихся нарушением всасывания витаминов, авитаминозы и гиповитаминозы развиваются и при нормальном содержании витаминов в пище. Эти состояния носят название эндогенных гипо- и авитаминозов. В этих случаях препараты витаминов нередко приходится вводит больному не через рот (что бесполезно), а парентерально, т. е. минуя кишечник: под кожу, в мышцы или в кровь. Эндогенные гиповитаминозы могут возникать и при нарушении межуточного метаболизма витаминов.
Проявления авитаминозов (гиповитаминозов)
- При недостатке витамина А развивается три вида симптомов: гемеролопия, или куриная слепота (нарушение темновой адаптации), ксерофтальмия (высыхание роговицы глаза, нарушение слезообразования) и кератомаляция (размягчение и потеря прозрачности оболочки глаза, образование бельма, и, как следствие, полная потеря зрения).
- Признаки авитаминоза тиамина - витамина В1 : потеря аппетита, повышенная возбудимость, чувство усталости, потеря способности к концентрации внимания, нарушение секреторной и моторной функции кишечника. При длительном отсутствии витамина возникают боли в нервных волокнах, мышечная слабость, атрофия мышц, параличи, сильное истощение (кахексия), развивается заболевание бери-бери .
- Основными признаками авитаминоза
рибофлавина - витамина В2
являются поражения кожи и слизистых оболочек, которые проявляются как ангулярный стоматит, глоссит, хейлоз, конъюнктивит, васкуляризация роговицы, а также себорейная экзема открытых участков тела, ороговение выводящих протоков сальных желез, сухой дерматит.
При длительном отсутствии рибофлавина возникают нарушения кроветворения (гипохромная анемия) и нервной системы (апатия, головная боль, парестезия). - Выраженные признаки авитаминоза - витамина В3 (витамина РР, ниацина) встречаются редко. Наиболее часто возникает авитаминоз в комплексе с недостатком других витаминов (С, В12, фолиевой кислоты) и при недостатке белков в рационе. Характерными признаками является слабость, быстрая утомляемость, парестезии конечностей, снижение кислотности желудочного сока, нарушение пищеварения, склонность к инфекционным заболеваниям. У птиц и животных наблюдается депигментация кожи и перьев, задержка роста, дерматиты.
- Авитаминоз витамина В5 (пантотеновой кислоты) - наступает п ри длительном белковом голодании, при этом развивается заболевание пеллагра . Признаками ее является покраснение и шелушение кожи на открытых участках тела - лице, руках, шее. Симптомами пеллагры является также нарушение функций органов пищеварения (диарея), которое сопровождается воспалением слизистых оболочек кишечника и ротовой полости. Язык становится красным, появляются трещины. Снижается секреция соляной кислоты в желудке, нарушается кислотность желудочного сока, возникают тошнота, понос, организм истощается. В тяжелых формах В5-авитаминоза наблюдается деменция - расстройство деятельности нервной системы, потеря памяти, галлюцинации.
- Признаки авитаминоза - пиридоксина - витамина В6 : повышенная возбудимость, мышечная слабость, вялость, себорейные изменения на разных участках кожи, дегенеративные изменения в различных органах, нарушение деятельности центральной нервной системы - эпилептиформные явления.. Основной признак недостатка витамина В6 у животных - симметрический дерматит, который характеризуется выпадением шерсти на конечностях, возле глаз, носа, ушей.
- Признаки авитаминоза цианокобаламина - витамина В12 : пернициозная анемия.
- Признаки авитаминоза витамина С у человека является цинга - вид патологии, которая сопровождается гингивитом, ломкостью сосудов, точечными кровоизлияниями, нарушением некоторых метаболических процессов в организме.
- Авитаминоз витамина Д : рахит.
- При авитаминозе витамина К нарушаются процессы свертывания крови, наблюдается уменьшение прочности кровеносных сосудов, что приводит к геморрагии (точечные кровоизлияния) и длительных кровотечений; геморрагический диатез.
- Авитаминоз витамина Р (рутин) - ломкость сосудов.
- При авитаминозе фолиевой кислоты (В9 ) нарушаются кроветворные процессы - эритро-, лейко- и тромбопоэз. Возникают расстройства функций внутренних органов, наблюдаются изменения слизистых оболочек. При этом развиваются различные виды анемии - макроцитарной; спру, Аддисона-Бирмера.
О роли витаминов в обменных процессах, а также об основных клинических проявлениях гиповитаминозов см. по ссылке:
- О. А. Булавинцева. Витамины: учебное пособие для иностранных студентов / ГБОУ ВПО ИГМУ Минздрава России, Кафедра химии и биохимии. - Иркутск ИГМУ, 2014. - 41с.
АНТИАЛИМЕНТАРНЫЕ ФАКТОРЫ

Ряд продуктов имеет в своем составе вещества, препятствующие перевариванию и усвоению многих содержащихся в них питательных компонентов. Среди этих антиалиментарных компонентов пищи выделяют ингибиторы протеаз, антивитамины и деминерализующие факторы.
По мнению академика А.А. Покровского , к антиалиментарным факторам относят соединения, не обладающие общей токсичностью, но обладающие способностью избирательно ухудшать или блокировать усвоение нутриентов. Этот термин распространяется только на вещества природного происхождения, являющиеся составными частями натуральных продуктов питания. Представители этой группы веществ рассматриваются как своеобразные антагонисты обычных пищевых веществ. В указанную группу входят антиферменты, антивитамины, деминерализующие вещества, другие соединения.
Прим. ред.: В настоящее время в нашей стране принята теория рационального сбалансированного питания , которая прошла длительный путь совершенствования, но более подробную научную основу придал ей именно А.А. Покровский - академик АМН СССР.
Ингибиторы протеиназ (антиферменты ) - вещества белковой природы, блокирующие активность ферментов. Содержатся в сырых бобовых, яичном белке, пшенице, ячмене, других продуктах растительного и животного происхождения, не подвергшихся тепловой обработке. Изучено воздействие антиферментов на пищеварительные ферменты, в частности, на пепсин, трипсин, α-амилазу. Выявлено, что трипсин человека находится в катионной форме и поэтому нечувствителен к антипротеазе бобовых.
В настоящее время изучены несколько десятков природных ингибиторов протеиназ, их первичная структура и механизм действия. Трипсиновые ингибиторы, в зависимости от природы содержащейся в них диаминомонокарбоновой кислоты, подразделяются на два типа: аргининовый и лизиновый. К аргининовому типу относят: соевый ингибитор Кунитца, ингибиторы пшеницы, кукурузы, ржи, ячменя, картофеля, овомукоид куриного яйца и др.; к лизиновому — соевый ингибитор Баумана - Бирка, овомукоиды яиц индейки, пингвинов, утки, а также ингибиторы, выделенные из молозива коровы.
Механизм действия этих антиалиментарных веществ заключается в образовании стойких энзимингибиторных комплексов и подавлении активности главных протеолитических ферментов поджелудочной железы: трипсина, химотрипсина и эластазы. Результатом такой блокады является снижение усвоения белковых веществ рациона.
Рассматриваемые ингибиторы растительного происхождения характеризуются относительно высокой термической устойчивостью, что нехарактерно для белковых веществ. Нагревание сухих растительных продуктов, содержащих указанные ингибиторы, до 130°С или получасовое кипячение не приводит к существенному снижению их ингибирующих свойств. Полное разрушение соевого ингибитора трипсина достигается 20-минутнымавтоклавированием при 115°С или кипячением соевых бобов в течение2-3ч. Ингибиторы животного происхождения более чувствительны к тепловому воздействию.
Отдельные ингибиторы ферментов могут играть в организме специфическую роль при определенных условиях и отдельных стадиях развития организма, что в целом определяет пути их исследования. Тепловая обработка продовольственного сырья приводит к денатурации белковой молекулы антифермента, т. е. он влияет на пищеварение только при потреблении сырой пищи. Например, потребление сырых яиц в большом количестве может оказать отрицательное влияние на усвоение белковой части рациона.
Антивитамины. Согласно современным представлениям, к антивитаминам относят две группы соединений:
- соединения, по механизму действия подобные антиметаболитам. Этот механизм направлен на конкурентные взаимоотношения между витаминами иантивитаминами;
- соединения, способные модифицировать витамины, уменьшать их биологическую активность и приводить к их разрушению.
Таким образом, антивитамины — это соединения различной природы, обладающие способностью уменьшать или полностью ликвидировать специфический эффект витаминов, независимо от механизма действия этих витаминов. Следовательно, к антивитаминам не относятся вещества, увеличивающие или уменьшающие потребность организма в витаминах (например, углеводы по отношению к тиамину).
Избыточное потребление продуктов, богатых , нарушает обмен триптофана, в результате блокируется образование из триптофана ниацина (витамина РР ) — одного из важнейших водорастворимых витаминов.
Лейцин
Хим. формула : C 6 H 13 NO 2
Наряду с лейцином антивитамином ниацина являются индолилуксусная кислота и ацетилпиридин , содержащиеся в кукурузе. Чрезмерное потребление продуктов, содержащих вышеуказанные соединения, может усиливать развитие пеллагры, обусловленной дефицитом ниацина.
В отношении аскорбиновой кислоты (витамина С ) антивитаминными факторами являются окислительные ферменты — аскорбатоксидаза , полифенолоксидазы и др. Особенно сильное влияние оказывает аскорбатоксидаза, содержащаяся в овощах, фруктах и ягодах. Она катализирует реакцию окисления аскорбиновой кислоты до дегидроаскорбиновой. В организме человека дегидроаскорбиновая кислота способна проявлять в полной мере биологическую активность витамина С, восстанавливаясь под воздействием глутатионредуктазы. Вне организма она характеризуется высокой степенью термолабильности: полностью разрушается в нейтральной среде при 10-минутном нагревании до 60°С в щелочной среде — при комнатной температуре. Поэтому учет активности аскорбатоксидазы имеет важное значение при решении ряда технологических вопросов, связанных с сохранением витаминов в пище.
Содержание и активность аскорбатоксидазы в различных продуктах питания не одинаковы. Наибольшее ее количество обнаружено в огурцах и кабачках, наименьшее — в моркови, свекле, помидорах, черной смородине и др. Разложение аскорбиновой кислоты под воздействием аскорбатоксидазы и хлорофилла происходит наиболее активно при измельчении растительного сырья, когда нарушается целостность клетки и возникают благоприятные условия для взаимодействия фермента и субстрата. Смесь сырых размельченных овощей за 6 ч хранения теряет более половины аскорбиновой кислоты. Для окисления половины аскорбиновой кислоты достаточно 15 мин после приготовления тыквенного сока, 35 мин — в соке капусты, 45 мин — сока кресс-салата и т. д. Поэтому рекомендуют пить соки непосредственно после их изготовления или потреблять овощи, фрукты и ягоды в натуральном виде, избегая их измельчения и приготовления различных салатов.
Активность аскорбатоксидазы подавляется под влиянием флавоноидов, 1-3-минутном прогревании сырья при 100°С, что необходимо учитывать в технологии и приготовлении пищевых продуктов и кулинарных изделий.
Для тиамина (витамина В 1 ) антивитаминными факторами являются тиаминаза, содержащаяся в сырой рыбе, вещества с Р-витаминным действием —ортодифенолы , биофлавоноиды , основными источниками которых служат кофе и чай. Разрушающее действие на витамин В1 оказывает окситиамин , образующийся при длительном кипячении кислых ягод и фруктов.
Химическая формула витамина В1 - C 12 H 17 N 4 O S
Всасываясь из кишечника, тиамин в присутствии магния превращается в свою активную форму тиаминпирофосфат. Другими производными тиамина являются: тиаминтрифосфат, аденозинтиаминдифосфат, аденозинтиаминтрифосфат.
Тиаминаза, в отличие от аскорбатоксидазы, «работает» внутри организма человека, создавая при определенных условиях дефицит тиамина. Наибольшее количество тиаминазы обнаружено у пресноводных рыб, в частности, у семейств карповых, сельдевых, корюшковых. У трески, наваги, бычков и ряда других морских рыб этот фермент полностью отсутствует.
Потребление в пищу сырой рыбы и привычка жевать бетель у некоторых народностей (например, жителей Таиланда) приводят к развитию недостаточности витамина В1.
Возникновение дефицита тиамина у людей может быть обусловлено наличием в кишечном тракте бактерий (Bac. thiaminolytic, Bac. anekrinolytieny), продуцирующих тиаминазу. Тиаминазную болезнь в этом случае рассматривают как одну из форм дисбактериоза.
Тиаминазы могут содержаться в продуктах растительного и животного происхождения, обусловливая расщепление части тиамина в пищевых продуктах в процессе их изготовления и хранения.
Для пиридоксина (витамин В 6 ) антагонистом является линатин , содержащийся в семени льна. Ингибиторы пиридоксалевых ферментов обнаружены в ряде других продуктов — в съедобных грибах, некоторых видах семян бобовых и др.
Избыточное потребление сырых яиц приводит к дефициту биотина (витамина Н ), так как в яичном белке содержится фракция протеина — авидин , связывающий витамин в неусвояемое соединение. Тепловая обработка яиц вызывает денатурацию белка и лишает его антивитаминных свойств.
Сохраняемость ретинола (витамина А ) снижается под воздействием перегретых либо гидрогенизированных жиров. Эти данные свидетельствуют о необходимости щадящей тепловой обработки жироемких продуктов, содержащих ретинол.
Недостаточность токоферолов (витамины группы Е ) образуется под влиянием неизученных компонентов фасоли и сои при тепловой обработке, при повышенном потреблении полиненасыщенных жирных кислот, хотя последний фактор можно рассматривать с позиций веществ, повышающих потребность организма в витаминах.
Вещества, блокирующие усвоение или обмен аминокислот. Это влияние на аминокислоты, в основном лизин , со стороны редуцирующих сахаров.
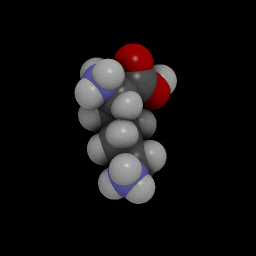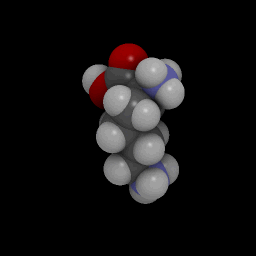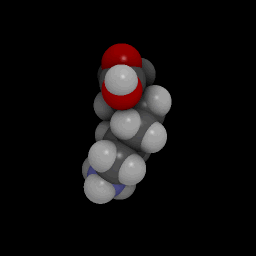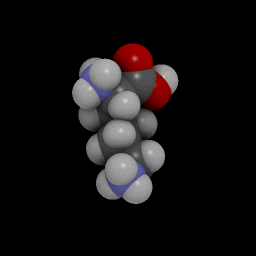
Хим. формула : C 6 H 14 N 2 O 2
Взаимодействие протекает в условиях жесткого нагревания по реакции Майяра, поэтому щадящая тепловая обработка и оптимальное содержание в рационе источников редуцирующих сахаров обеспечивают хорошее усвоение незаменимых аминокислот.
Деминерализующие факторы (факторы, снижающие усвоение минеральных веществ). К ним относят щавелевую кислоту и ее соли (оксалаты), фитин (инозитол-гексафосфорная кислота), танины, некоторые балластные вещества, содержащие соединения крестоцветных культур и т. д.
Наиболее изучена в этом плане . Продукты с высокой концентрацией щавелевой кислоты способны резко снижать утилизацию кальция путем образования нерастворимых в воде солей. Такое взаимодействие может служить причиной тяжелых отравлений за счет абсорбции кальция в тонком кишечнике.

Щавелевая кислота , также этандиовая кислота — органическое соединение, двухосновная предельная карбоновая кислота, с формулой HOOC−COOH , простейшая двухосновная кислота, первый член гомологического ряда двухосновных предельных карбоновых кислот. Принадлежит к сильным органическим кислотам. Обладает всеми химическими свойствами, характерными для карбоновых кислот. Соли и сложные эфиры щавелевой кислоты называются оксалатами. В природе содержится в щавеле, ревене, карамболе и некоторых других растениях в свободном виде и в виде оксалатов калия и кальция.
Смертельная доза для собаки составляет 1 г щавелевой кислоты на 1 кг массы! Содержание ее в корме кур на уровне 2 % может привести к их гибели. Смертельная доза щавелевой кислоты для взрослых людей колеблется в пределах 5-150 г и зависит от ряда факторов. Установлено, что интоксикация щавелевой кислотой проявляется в большей степени на фоне дефицита витамина D. Известны случаи смертельных отравлений людей как от самой щавелевой кислоты, так и от избыточного потребления продуктов, содержащих ее в больших количествах.
Высокое содержание щавелевой кислоты отмечено в овощах, в среднем, мг/100 г: шпинат - 1000; портулак - 1300; ревень - 800; щавель - 500; красная свекла - 275. В остальных овощах и фруктах щавелевая кислота содержится в незначительных количествах. Отмечено, что ее способность связывать кальций зависит от пропорции содержания в продукте кальция и оксалатов.
Фитин - кальциево-магниевая соль инозитфосфорной (фитиновой) кислоты. Благодаря своему химическому строению легко образует труднорастворимые комплексы с ионами кальция, магния, железа, цинка и меди. Этим объясняется его деминерализирующий эффект, способность уменьшать абсорбцию металлов в кишечнике. Достаточно большое количество фитина содержится в злаковых и бобовых: пшеница, фасоль, горох, кукуруза - ок. 400 мг/100 г, при этом основная часть - в наружном слое зерна. Высокий уровень в злаках не представляет крайней опасности, так как содержащийся в зерне фермент способен расщеплять фитин. Полнота расщепления зависит от активности фермента, качества муки и технологии выпечки хлеба. Фермент работает при температуре до 70°С, максимум его активности - при рН 5,0-5,5 и 55°С. Хлеб, выпеченный из рафинированной муки, в отличие от обычной муки, практически не содержит фитина. В хлебе из ржаной муки его мало благодаря высокой активности фитазы. Отмечено, что декальцинирующий эффект фитина тем выше, чем меньше соотношение кальция и фосфора в продукте и ниже обеспеченность организма витамином D.
Установлено, что усвояемость железа снижается в присутствии дубильных веществ чая , поскольку они образуют с ним хелатные соединения, которые не всасываются в тонком кишечнике. Такое воздействие дубильных веществ не распространяется на гемовое железо мяса, рыбы и яичного желтка. Неблагоприятное влияние дубильных и балластных соединений на усвояемость железа тормозится аскорбиновой кислотой, цистеином, кальцием, фосфором, что указывает на необходимость их совместного использования в рационе. Кофеин , содержащийся в кофе, активизирует выделение из организма кальция, магния, натрия, рядя других элементов, увеличивая тем самым потребность в них. Показано ингибирующее действие серусодержащих соединений на усвоение йода.
Имеющиеся сведения об антипищевых веществах и возможных путях устранения их влияния представлены в таблице.
Антипищевые вещества и пути устранения их влияния
|
Ингибируемое пищевое вещество или фермент |
Природный антипищевой фактор |
Источники и условия действия |
Пути устранения влияния |
|
Ферменты: трипсин, химотрипсин, α-амилаза |
Соответствующие антиферменты |
Бобовые, белок куриного яйца, пшеница и другие злаки - при потреблении в сыром виде |
Тепловая обработка |
|
Аминокислоты: лизин, триптофан и др. |
Редуцирующие углеводы |
Продукты, содержащие оба вида нутриентов, подвергшиеся совместной тепловой обработке |
Рациональное сочетание продуктов; щадящая тепловая обработка |
|
Триптофан |
Лейцин |
Пшено, при его избыточном потреблении |
Умеренное потребление пшена |
|
Витамины: аскорбиновая кислота |
Аскорбатоксидаза, полифенолоксидазы, пероксидаза |
Огурцы, капуста, тыква, кабачки, петрушка (листья и корень), картофель, лук зеленый, хрен, морковь, яблоки и некоторые другие овощи и фрукты - при их нарезании |
Использование в целом виде, бланширование до нарезания |
|
Хлорофилл |
Зеленые части растений - при их нарезании в слабокислой среде (зеленый лук и др.) |
Использование в целом виде |
|
|
Тиамин (B1) |
Тиаминаза |
Карповые и другие виды рыб - при недостаточной тепловой обработке |
Тепловая обработка |
|
Биофлавоноиды, ортодифенолы |
Источники веществ с Р-витаминным действием: кофе, чай -при избыточном потреблении |
Ограничение потребления |
|
|
Окситиамин |
Кислые ягоды, фрукты при длительном нагревании |
Щадящая тепловая обработка |
|
|
Ниацин (B3) |
Индолилуксусная кислота, ацетилпиридин |
Кукуруза - при одностороннем питании |
Смешанное питание |
|
Биотин (B7, H) |
Авидин |
Яичный белок - при потреблении всыром виде |
Тепловая обработка |
|
Ретинол (A) |
Длительно нагревавшиеся жиры, гидрогенизированные жиры |
Пищевые жиры |
Щадящая тепловая обработка жиров; дозированное потребление маргарина |
|
Кальциферол (D) |
Недостаточно идентифицированные вещества |
Соя - при недостаточной тепловой обработке |
Тепловая обработка |
|
Токоферол (E) |
Полиненасыщенные жирные кислоты |
Растительные масла при избыточном потреблении |
|
|
Неидентифицированные вещества |
Фасоль, соя - при недостаточной тепловой обработке |
Тепловая обработка |
|
|
Минеральные вещества: Са, Mg, Mn, некоторые другие катионы |
Щавелевая кислота |
Щавель, шпинат, ревень, инжир, черника, картофель - при избыточном потреблении |
Увеличение потребления источников усвояемого Са и других катионов |
|
Фитин |
Бобовые, некоторые крупы, отруби - при недостаточной тепловой обработке Черный хлеб - при избыточном потреблении |
Тепловая обработка |
|
|
Са, Mg, Na (кальций, магний, натрий) |
Кофеин |
Кофе- при избыточном потреблении |
Умеренное потребление |
|
Са (кальций) |
Избыток фосфора |
Большинство продуктов массового потребления |
Ежедневное потребление молока или молочных продуктов, творога, сыров |
|
Fe (железо) |
Балластные вещества |
Отруби, черный хлеб, многие крупы, овощи, плоды - при избыточном потреблении |
Увеличение потребления источников усвояемого Fe, а также аскорбиновой кислоты, Са, Р |
|
Дубильные вещества |
Чай - при избыточном потреблении |
Умеренное потребление |
|
|
I (йод) |
Капуста белокочанная, цветная, кольраби, турнепс, редис, некоторые бобовые, арахис - при избыточном потреблении |
Ограниченное потребление в условиях недостатка йода в пище |
Дополнительно см.:
ОЦЕНКА РАЦИОНА СТУДЕНТОВ И ЕГО РОЛЬ В ФОРМИРОВАНИИ ФАКТОРОВ РИСКА АЛИМЕНТАРНО-ЗАВИСИМЫХ ЗАБОЛЕВАНИЙ

По материалам ВСГУТУ
Как известно, питание является одним из важнейших компонентов, определяющих здоровье человека. А здоровое питание - это один из фундаментальных факторов профилактики заболеваний, повышения адаптивных ресурсов организма. Большая часть заболеваний середины-конца XX и начала XXI в. прямо или опосредованно связана именно с вопросами питания, т.е. они являются алиментарно-зависимыми.
Главная проблема в области здорового питания заключается в эффекте «скрытого голодания» . На современном этапе количество пищи, в котором содержится адекватное количество макро- и микронутриентов, а также минорных компонентов, значительно превышает необходимое организму суточное количество энергии. В связи с этим возникает дилемма: или человек увеличивает количество пищи и, восполняя нутриентные потребности, неизбежно начинает увеличивать массу тела, или, снижая суточное количество энергии, тем самым усугубляет дефицит нутриентов. Даже у относительно здорового человека с избыточной массой тела восполнить дефицит ряда нутриентов только за счет пищевых продуктов без повышения суточной калорийности достаточно сложно.
В настоящее время проблема питания в РФ перешла из ряда медицинских в общегосударственную. Как отмечено в «Основах государственной политики РФ в области здорового питания населения на период до 2020 г.», «питание большинства взрослого населения не соответствует принципам здорового питания из-за потребления пищевых продуктов, содержащих большое количество жира животного происхождения и простых углеводов, недостатка в рационе овощей и фруктов, рыбы и морепродуктов, что приводит к росту избыточной массы тела и ожирению, распространенность которых за последние 8-9 лет возросла с 19 до 23%, увеличивая риск развития сахарного диабета, заболевания сердечно-сосудистой системы и других заболеваний».
Государственная политика в этой области предусматривает возможность решения данной задачи путем развития производства пищевых продуктов, обогащенных незаменимыми компонентами, специализированных продуктов детского питания, продуктов функционального назначения, диетических (лечебных и профилактических) пищевых продуктов и биологически активных добавок к пище. Кроме того, одним из направлений реализации государственной политики в области здорового питания является изучение вопросов развития распространенных алиментарно-зависимых состояний , а также проведение специальных исследований по внедрению персонализированного питания населения.
Учащаяся молодежь , в том числе студенты, представляет собой особую категорию населения. На современном этапе образовательный процесс, особенно в высшем учебном заведении, характеризуется разнообразием форм и методов обучения, высокой интенсивностью умственного труда. Смена режима труда и отдыха, сна и питания, ломка школьного стереотипа, неумение самостоятельно распределять свое время, отсутствие контроля взрослых вызывают у студентов психоэмоциональный дискомфорт. В результате формируются неправильные модели пищевого, соматического и психического поведения, что является основой возникновения и прогрессирования различных патологических состояний. Отмеченный в последнее время многими отечественными исследователями рост заболеваемости студентов в значительной мере обусловлен тем, что данная группа не обеспечена адекватным питанием, у нее не сформировано пищевое поведение.
Целью настоящего исследования послужили анализ фактического питания учащейся молодежи г. Улан-Удэ в период учебного процесса и определение степени риска алиментарно-зависимых заболеваний.
Материал и методы исследования
В исследовании приняли участие 95 студентов младших курсов высших учебных заведений г. Улан-Удэ (30 юношей и 65 девушек). Оценка пищевого статуса проводилась с использованием программы ГУ НИИ питания РАМН «Анализ состояния питания человека» на основе частотного анализа питания (2004). Оценивалось потребление продуктов человеком с учетом его антропометрических данных, пола, возраста; потребность в энергии в будние и выходные дни в зависимости от физической активности. Результатом оценки состояния питания человека послужил график отклонения фактического питания от адекватного в процентах по нутриентам: белок, холестерин, пищевые волокна, натрий, кальций, магний, железо, витамины А, В1, В2, ниацин, общий жир, насыщенные жирные кислоты (НЖК), полиненасыщенные жирные кислоты (ПНЖК), омега-6 ПНЖК, омега-3 ПНЖК, добавленный сахар, общие углеводы. На основании этих данных вычислялись риски недостатка или избытка нутриентов в процентах, давались рекомендации по изменению структуры питания.
Кроме того, в программе рассчитывались индекс массы тела (ИМТ), индекс физической активности (КФА), риски основных заболеваний, связанных с питанием (ожирение, сахарный диабет), сердечно-сосудистых заболеваний, остеопороза, гиповитаминоза С и В, полигиповитаминозов и недостаточности питания.
Статистическая обработка данных проведена с помощью рекомендуемого ВОЗ пакета прикладных программ Statistica 6.0 и Excel.
Результаты исследования и их обсуждение
Качество питания студентов имеет большое значение, поскольку именно молодые люди формируют основной трудовой потенциал общества и сохранение их здоровья является первостепенной задачей государства . Многочисленные исследования свидетельствуют о дефицитности рациона питания студентов по показателям калорийности, содержанию макро- и микронутриентов, в том числе витаминов А, Е, С, микро- и макроэлементов . Отмечается снижение умственной и физической работоспособности, иммунитета, усиливается нервно-эмоциональное напряжение, что приводит к развитию обменных нарушений и различных заболеваний. В силу разных причин в России сегодня на каждую 1000 обследованных студентов приходится 800 чел. больных .
Как отмечено выше, в исследовании приняли участие 95 студентов младших курсов высших учебных заведений г. Улан-Удэ (30 юношей и 65 девушек). При оценке пищевого статуса в первую очередь проводилась оценка соматометрических показателей. Согласно полученным данным было установлено, что группа исследованных юношей имела средний возраст 18,6 лет, средний ИМТ был нормальным - 22,9±2,9; при этом избыточная масса тела отмечена у 27,3% респондентов. КФА в группе составил 1,46±0,12 (низкая физическая активность). Группа девушек имела средний возраст 19,3 лет, средний ИМТ составил 20,7±2,5; при этом избыточная масса тела отмечена у 10% респондентов и недостаточная масса - у 15%. Средний КФА в группе девушек составил 1,47±0,13.
На основании проведенных исследований по оценке пищевого статуса был определен риск избытка и недостатка нутриентов в питании студентов (табл.).
Таблица 1. Риск избытка и недостатка в рационе питания студентов
|
№ |
Нутриент |
Риск недостатка или избытка нутриента, % |
|
|
юноши |
девушки |
||
|
Белок |
49,5 |
46,9 |
|
Голодная болезнь или голодный отек – заболевание, которому предшествует продолжительное недоедание.
При этом у больного отмечаются сильное похудание и отечность.
Эпидемиология.
До сих пор население развивающихся стран питается неполноценно.
Статистические данные ужасают – около тридцати процентов от общего числа умерших погибли от голода.
Этиология и патогенез.
Алементарная дистрофия проявляется при употреблении низкоколорийной пищи. То есть при уменьшении энергетической ценности пищи в половину, начинает развиваться дистрофия. Содержание белка в пище снижается, а количество углеводов увеличивается. Также снижается количество витаминов группы В, витаминов А и С.
При голодании человек увеличивает потребление воды и соли, что нарушает обмен веществ и провоцирует появление отеков.
Также дистрофия может развиться в жарких странах при усиленной физической нагрузке и употреблении некалорийной пищи. Если у больного разовьется кишечная инфекция, его состояние сильно усугубиться. При нервной анорексии у больного развивается кахексия.
Алиментарная дистрофия разделяется на два типа:
Сухая кахектическая дистрофия
- отечная дистрофия: отечно-асцитическая (очень тяжелая форма)
Деление дистрофии на три стадии:
1. С сохранением трудоспособности : отмечается общая слабость, учащенное мочеиспускание, сильная жажда и аппетит. У больных снижен сывороточный альбумин, что приводит к гипопротеинемии.
2. Потеря работоспособности , резкое похудение, больные сохраняют способность двигаться.
3. Полное истощение организма , несамостоятельность, потеря двигательных функций. Может развиться голодная кома.
При алиментарной дистрофии второй стадии кахектической формы отмечаются: стоматит, гиповитаминоз В2, очаговая правосторонняя пневмония.
При алиментарной дистрофии третьей стадии отечной формы отмечаются: симптоматическая дистрофия миокарда, кахексия, недостаточность кровообращения в правом желудочке, гингивит, гиповитаминоз С, хроничекая дизентерия.
Диагностика алиментарной дистрофии.
После начала плохого питания пройдет около двух месяцев, прежде чем у человека начнут проявляться симптомы алиментарной дистрофии.
Диагностировать алиментарную дистрофию не сложно. Врач ставит диагноз по наличию основных симптомов, сведений в анамнезе о голодании и отсутствии заболеваний, способных вызвать исхудание. Алиментарную дистрофию необходимо дифференцировать от туберклеза, онкологии кишечника и желудка, сахарного диабета, гипофизарной кахексии и тиреотоксикоза.
У больных алиментарной дистрофией отмечаются следующие явные симптомы:
Булимия (повышенный аппетит)
- сильная жажда
- голодная психология
У больных вышеперечисленными заболеваниями таких симптомов не отмечается.
При туберкулезе и злокачественных новообразованиях мышечная атрофия не так сильно выражена.
Лечение алиментарной дистрофии.
За больным должен быть постоянный уход и контроль. Больным часто бывает зябко, поэтому необходимо поддерживать температуру воздуха около двадцати двух градусов. Показан недельный постельный режим. Так как может развиться голодная кома, больным противопоказаны физические нагрузки (нельзя вставать с постели). Нужно следить за психическим покоем пациентов с алиментарной дистрофией. Больным показано дробное питание.







