Атопический дерматит нейродермит лечение. Атопический дерматит (нейродермит): фото, симптомы, лечение
Атопический дерматит (старое название «нейродермит») - хроническое воспалительное заболевание кожи. Атопический дерматит проявляется интенсивным зудом, высыпаниями, утолщением поверхностного слоя кожи, образование на ней складок из-за сильного расчесывания. Форма высыпаний на коже зависит от возраста. Для нейродермита характерна повышенная чувствительность к веществам как белковой, так и небелковой природы в пище, вдыхаемом воздухе (включая домашнюю пыль), бактериальным агентам и т. п., воздействие которых вызывает характерные поражения кожи. Нейродермит зачастую сочетается с функциональными расстройствами нервной системы, нарушениями иммунитета, бронхиальной астмой, аллергическим ринитом, поллинозом и др. Течение нейродермита хроническое с частыми рецидивами.
Цены на услуги
Причины
Существует несколько теорий патогенеза нейродермита. Высказывается мнение о важной роли нарушений функционального состояния нервной системы, о чем свидетельствуют симметричная локализация очагов поражений, расстройства со стороны вегетативной нервной системы, белый дермографизм, обострения при нервно-психических травмах, успешное применение лечебного сна и гипноза в терапии нейродермита. В то же время наличие у многих больных нарушений деятельности желудочно-кишечного тракта, азотистого и углеводного обмена позволяет предполагать, что в развитии заболевания играет роль интоксикация. Наследственная предрасположенность подтверждается сходством аминокислотного спектра у больных нейродермитом и их родственников. Высокая частота аллергических заболеваний в семьях больных нейродермитом, сочетание его с этими заболеваниями, изменения в крови (эозинофилия, лимфоцитоз, низкие показатели СОЭ), повышенное содержание гистамина в коже и т. д. свидетельствуют о важной роли аллергии в патогенезе нейродермита.
Классификация. Симптомы
В зависимости от распространенности процесса выделяют ограниченный, диссеминированный и диффузный нейродермит.
Ограниченный нейродермит (локализованный) характеризуется бляшками, состоящими из узелков и располагающимися обычно на коже задней и боковых поверхностей шеи, локтевых и подколенных сгибов, промежности и половых органов. Ограниченный нейродермит представляет собой очаг поражения кожи с четкими границами, неправильных очертаний, различных размеров: от монеты до ладони взрослого и больше. Бляшки чаще расположены симметрично, имеют овальные очертания и резкие границы. Кожа в области очагов поражения сухая, инфильтрированная с подчеркнутым рисунком (лихенификация). Пигментированная периферическая часть очага постепенно переходит в окружающую здоровую кожу. Ближе к центру очага можно различить вторую зону, состоящую из папулезных элементов с булавочную головку, иногда несколько больше. Цвет узелков варьирует от розового до коричнево-красного. Папулы плоские, имеют неправильные, иногда полигональные очертания и блестящую поверхность. В центральной части очага инфильтрация и лихенификация наиболее выражены; в этой зоне очага уже не видно отдельных узелковых элементов вследствие их слияния в бляшки. Такая картина очага нейродермита наиболее типична, но иногда одна из трех зон может быть плохо видна или отсутствовать, в то же время центральная зона в виде лихенификации остается всегда.
Для нейродермита характерно отсутствие мокнутия, хотя в ряде случаев наблюдаются очаги с наличием экссудации, особенно при трансформации нейродермита в экзему. Обычно поверхность очагов покрыта серовато-белыми чешуйками и геморрагическими корочками, после отпадания которых могут оставаться депигментированные или гиперпигментированные пятна. Высыпания при нейродермите обычно сопровождаются сильным зудом, усиливающимся ночью или под влиянием раздражающих факторов. В отдельных случаях зуд очень интенсивный и «биопсирующий».
Различают некоторые разновидности ограниченного нейродермита. В случае развития депигментации пораженной кожи говорят о белом нейродермите; при обильном шелушении серебристо-белыми чешуйками, что наблюдается иногда в очагах на затылке, предплечьях (полосовидно у локтей), ягодицах, - о псориазиформном нейродермите. На волосистой части головы очаг нейродермита может сопровождаться выпадением волос (декальвирующий нейродермит), однако атрофия кожи при этом отсутствует.
Записаться на приемПри атипичных формах нейродермита с резко выраженными очагами лихенификации, образующимися чаще на внутренней поверхности бедер, имеются не только узелковые, но и узловатые элементы (гипертрофический нейродермит). Выделяют формы гипертрофического нейродермита: бородавчатую, которая наблюдается на голенях у мужчин, и гигантскую, развивающуюся в пахово-бедренных складках, в области корня пениса, на больших половых губах, в области заднего прохода и проявляющуюся в виде плотной, значительно возвышающейся над уровнем кожи бляшки буровато-красного цвета, разделенной глубокими бороздами как бы на отдельные крупные папулы. Очаги нейродермита (в том числе веррукозного и псориазиформного) могут располагаться в виде полос на разгибательных поверхностях конечностей, напоминая картину линейного дерматоза (линеарный нейродермит). Нейродермит может сочетаться с депигментацией, в связи, с чем заболевание в некоторой степени напоминает витилиго.
Диссеминированным нейродермитом называют нейродермит, при котором происходит появление очагов заболевания на различных участках кожного покрова.
Диффузный нейродермит - более тяжелая форма нейродермита, характеризующаяся множественными очагами поражения, располагающимися на туловище и конечностях (в локтевых сгибах и подколенных впадинах). Часто поражаются шея, лицо, область половых органов и заднего прохода. Нередко развивается диффузный процесс и заболевание приобретает характер эритродермии. Диффузный нейродермит нередко сочетается с другими аллергическими заболеваниями, такими как крапивница, бронхиальная астма, реже - с катарактой.
Лечение
В Клинике лечения кожи группы Альтермед используются авторские методики терапии нейродермита. Наши специалисты используют старинные рецептуры Петербургской дерматологической школы и новейшие авторские препараты и методики. Мы лечим кожные заболевания, как полагается, без использования гормональных мазей. Лечение нейродермита включает в себя режим, диету, физиотерапевтическое лечение, местно применяются нейтральные кремы и мази с противозудным, рассасывающим и отшелушивающим эффектом. Кортикостероидные мази мы назначаем только по строгим показаниям к их применению.
Эритематозно-сквамозная форма с лихенификацией имеет следующие проявления:
- сильный зуд;
- розоватые пятна с шелушениями (эритематозно-сквамозный очаг );
- большое количество милиарных (мелких и плоских ) папул;
- сухая кожа;
- лихенизация очага поражения;
- мелкие отрубевидные чешуйки.
- излюбленная локализация – боковые и задние поверхности шеи, локтевые сгибы, подколенные ямки, тыльная поверхность лучезапястного сустава;
- возраст – дети старше 12 лет и взрослые;
- течение – хроническое рецидивирующее (постоянные обострения );
- пиодермии – гнойные воспаления кожи;
- распространение атопии – атопическое поражение других органов;
- атопическое лицо – симптомы нейродермита кожи лица.
Атопическое лицо
 “Атопическое лицо” – это специфические и характерные изменения кожи лица, развивающиеся при тяжелом и длительном течении нейродермита.
“Атопическое лицо” – это специфические и характерные изменения кожи лица, развивающиеся при тяжелом и длительном течении нейродермита.Понятие «атопическое лицо» включает следующие признаки:
- поредение бровей вследствие постоянного трения и расчесов;
- бледное отечное лицо багрово-красного цвета;
- гиперпигментация вокруг глаз;
- складки Денни-Моргана (подчеркнутая дополнительная складка на нижнем веке );
- отечные и синюшные нижние веки;
- шелушение верхних и нижних век;
- периоральная (вокруг рта ) лихенизация;
- ангулярный хейлит (воспаление в области уголков губ ).
Лихеноидная форма
 Лихеноидная форма является синонимом ограниченного нейродермита и проявляется очагом поражения, на котором присутствуют почти все элементы сыпи.
Лихеноидная форма является синонимом ограниченного нейродермита и проявляется очагом поражения, на котором присутствуют почти все элементы сыпи.В очаге условно выделяют три зоны:
- центральная – зона лихенизации;
- околоцентральная – блестящая зона с папулосквамозными (узелково-чешуйчатыми ) высыпаниями;
- периферийная (крайняя ) – зона гиперпигментации.
Лихеноидная форма имеет следующие особенности:
- излюбленная локализация – шея, верхняя часть груди и спины, область крупных суставов конечностей, кисти и стопы, кожа вокруг заднего прохода и половых органов;
- возраст – встречается только у взрослых;
- экскориации – линейные или точечные дефекты кожи, вызванные частыми и сильными расчесами, покрытие геморрагическими корками;
- биопсирующий зуд – глубокие дефекты кожи, вызванные расчесами тупыми или острыми предметами.
Пруригинозная форма
 При пруригинозной (пруриго – почесуха
) форме наблюдаются рассеянные расчесы, экскориированные (расчесанные до крови
) плотные узелки, которые сочетается с другими высыпаниями, характерными для каждого возраста. Расположение очагов также зависит от возраста, однако чаще всего сыпь более заметна на лице и верхней части туловища.
При пруригинозной (пруриго – почесуха
) форме наблюдаются рассеянные расчесы, экскориированные (расчесанные до крови
) плотные узелки, которые сочетается с другими высыпаниями, характерными для каждого возраста. Расположение очагов также зависит от возраста, однако чаще всего сыпь более заметна на лице и верхней части туловища.Осложнения нейродермита
 Осложнения при нейродермите возникают при длительном течении заболевания или непрекращающемся действии аллергического фактора (хронический нейродермит с постоянными обострениями
).
Осложнения при нейродермите возникают при длительном течении заболевания или непрекращающемся действии аллергического фактора (хронический нейродермит с постоянными обострениями
).Осложнения при нейродермите могут быть:
- атопические – «атопический марш», эритродермия Хилла, офтальмологические (глазные ) осложнения;
- неатопические – присоединение вторичной инфекции (бактериальной, грибковой, вирусной ), развитие доброкачественной лимфаденопатии (увеличение лимфатических узлов ).
«Атопический марш» при нейродермите
«Атопический марш» – это сочетание кожных и респираторных (дыхательных ) симптомов атопии. Наблюдается у 80% детей заболевших нейродермитом в раннем детском возрасте.При «атопическом марше» к нейродермиту могу присоединиться:
- бронхиальная астма – аллергический спазм бронхов (приступы одышки , сухие хрипы );
- атопический риноконъюнктивит (круглогодичный ) – воспаление слизистых оболочек носа (чихание, насморк ) и глаз (покраснение, слезоточивость );
- поллиноз – «сенная лихорадка» или сезонный риноконъюнктивит, иногда сочетающийся с аллергическим отитом (воспаление уха ).
Эритродермия Хилла
Эритродермия Хилла – это поражение более 90% поверхности кожи при атопическом дерматите. Это осложнение наблюдается менее чем в 8% всех случаев атопического дерматита и, в основном, в первую младенческую фазу, когда наиболее выражен экссудативный компонент высыпаний. Быстрому распространению поражения способствуют также особенности кожи у детей до двух лет (тонкий эпидермис, несовершенный защитный барьер, близкое расположение кожных сосудов по отношению к поверхностным слоям ).При генерализации атопического дерматита наблюдается:
- выраженная воспалительная реакция, эритема, сухость и отечность кожи;
- выраженная лихенификация;
- присоединение вторичной инфекции;
- «атопическое лицо»;
- «атопический марш»;
- признаки эндогенной (внутренней ) интоксикации организма (лихорадка, озноб , увеличение лимфатических узлов и другое ).
Диагностика нейродермита
 Диагностика нейродермита осуществляется врачом-дерматологом, и при наличии типичных признаков заболевания не представляет трудностей. Затруднения возникают, если кроме поражения кожи у пациента имеются другие атопические заболевания, или нейродермит протекает с неявно выраженными проявлениями.
Диагностика нейродермита осуществляется врачом-дерматологом, и при наличии типичных признаков заболевания не представляет трудностей. Затруднения возникают, если кроме поражения кожи у пациента имеются другие атопические заболевания, или нейродермит протекает с неявно выраженными проявлениями.Методы диагностики нейродермита
Для выявления специфической реакции организма на антиген используют:
- Кожное аллерготестирование , при котором в кожу вводят антигены, полученные из шерсти животных, пищевых продуктов, домашней пыли и так далее.
- Лабораторные методы выявления гиперчувствительности – воспроизведение реакции антиген-антитело вне организма.
Существуют следующие виды кожных аллергических проб:
- Патч-тесты (аппликационные ) . На кожу прикрепляют пластыри, содержащие известные антигены. Применяются у детей раннего возраста, в связи возможностью обострения нейродермита под воздействием не только специфических, но и неспецифических антигенов, особенно пищевых (перекрестная или ложная аллергическая реакция ). С возрастом гиперчувствительность становится более специфичной (связанной с одним антигеном ), и реакция на аппликационный тест снижается. Однако если положительная реакция все же возникает (даже с опозданием в несколько месяцев ), то значимость такого теста считается высокой.
- Прик-тесты (тест-укол, от английского prick – укол ) . После проведения разметки на коже предплечья на кожу по каплям наносят известные антигены, а потом в местах нанесения делают неглубокие проколы.
- Скарификационный метод. Вместо проколов на коже проводят царапины специальным прибором.
Воспроизвести реакцию антиген-антитело можно пассивным методом, при этом кожные пробы проводят, например, у матери или у отца ребенка после предварительного введения им в кожу сыворотки крови, содержащей IgE.
В подготовку к кожному аллерготесту входят:
- отмена противоаллергических препаратов (антигистаминные и гормональные ) за несколько дней до теста;
- минимизация контакта с антигенами (не гладить животных, соблюдать диету , не использовать косметику, крема и так далее ).
- нейродермит в стадии обострения;
- обострение других аутоиммунных заболеваний (бронхиальная астма, аллергический ринит, гломерулонефрит и другие );
- прививки;
- недавняя постановка реакции Манту ;
- период цветения растений (если предположительно они вызывают аллергию );
- тяжелые хронические заболевания сердца , почек, печени, крови.
Формы нейродермита
 Общепринятой классификации нейродермита пока не разработано. В России используют следующую рабочую классификацию.
Общепринятой классификации нейродермита пока не разработано. В России используют следующую рабочую классификацию. | Параметр | Критерий | Способ оценки |
| Распространенность кожного процесса |
|
|
| Интенсивность клинических проявлений нейродермита |
| Выраженность признака:
|
| Субъективные признаки |
|
|
Возрастные особенности нейродермита
Нейродермит отличается от других кожных заболеваний, при которых наблюдаются зуд и узелковые шелушащиеся высыпания, наличием возрастных особенностей. Для всех возрастных групп общим и обязательным признаком является зуд.Возрастные различия нейродермита относятся к следующим его проявлениям:
- локализация (расположение ) сыпи;
- выраженность одного из двух компонентов сыпи – лихенизация (уплотнение и шелушение ) и экссудация (острого воспаления ).
Младенческая форма нейродермита
Атопический нейродермит не является врожденным заболеванием. Синтез собственных антител занимает несколько недель. Кроме того лимфоидная система способна функционировать как зрелый орган только к 2 – 3 месяцам (иногда к 5 месяцу ). Именно поэтому нейродермит развивается не ранее второго месяца жизни ребенка.Нейродермит в первой фазе имеет следующие особенности:
- высыпания располагаются на лице (лоб и щеки ), разгибательных поверхностях конечностей (локтевая, коленная область ), волосистой части головы и затылке;
- характерно симметричное расположение очагов;
- носогубной треугольник не поражается;
- наблюдается сильный зуд;
- преобладают экссудативные проявления (красные пятна, мелкопузырчатая сыпь, мокнутие );
- лихеноидные (чешуйчатые ) высыпания выражены слабо;
- иногда возникают пруригинозные (пруриго – почесуха ) узелки, более характерные для взрослой формы.
Нейродермит в этом возрасте протекает короткими периодами ремиссии и обострения. Обострение нейродермита возникает не только при контакте с атопенами (специфические антигены, вызывающие атопические реакции ), но и при попадании в организм антигенов, которые способствуют развитию ложной аллергии.
Факторы, вызывающие обострение младенческого нейродермита, следующие:
- алиментарные (пищевые ) факторы;
- заболевания пищеварительной системы;
- прорезывание зубов;
- острые респираторные инфекции (ОРВИ );
- неблагоприятные бытовые и экологические факторы.
- выздоровление к концу периода (в половине всех случаев );
- переход в следующую стадию.
Детская фаза нейродермита
Менее чем в 10% случаев нейродермит впервые проявляется в течение детского периода (вторая фаза заболевания ). В 30 – 40% случаев повторное развитие нейродермита наблюдается после длительной ремиссии. Детская форма характеризуется изменением локализации очагов нейродермита (начиная с 2 – 3 лет ) и морфологии (характера ) высыпаний.Детская форма имеет следующие особенности:
- чем старше возраст, тем умереннее зуд;
- локализация очагов в локтевых и подколенных складках, в области запястий, на шее и кистях рук;
- экссудативные проявления выражены не так резко или имеют кратковременный характер;
- наблюдаются выраженные отрубевидные шелушения на фоне фолликулярных (пузырьковых ) папул;
- трещины и чешуйки на фоне выраженной сухости кожи;
- экскориации (расчесы );
- геморрагические (кровавые ) корочки и эрозии;
- дисхромия – участки гиперпигментации с шелушением или очаги светлой непигментированной (не содержащей меланина ) кожи.
Подростковая и взрослая фаза нейродермита
После полового созревания может наступить выздоровление или длительный период ремиссии. Атопический дерматит очень редко наблюдается у людей старше 40 лет. В возрасте 30 – 40 лет нейродермитом страдают в основном женщины.Нейродермит у взрослых имеет следующие проявления:
- поражается кожа на сгибательных поверхностях коленных, локтевых, лучезапястных и голеностопных суставов;
- в отличие от детей у взрослых поражается также носогубной треугольник, шея и заушные области;
- основные проявления – лихенизация, сухость и зуд;
- ярко выраженные высыпания и экссудация наблюдаются в период обострения;
- реакция на воздействие аллергенов менее выражена;
- обострения не носят сезонный характер;
- обострения чаще возникают на фоне психоэмоциональных факторов.
Когда необходимо лечение нейродермита?
 Лечение нейродермита осуществляется в любую фазу заболевания врачом-дерматологом. При необходимости проводится консультации и последующий контроль со стороны других специалистов узкого профиля.
Лечение нейродермита осуществляется в любую фазу заболевания врачом-дерматологом. При необходимости проводится консультации и последующий контроль со стороны других специалистов узкого профиля.Лечение нейродермита начинают только после:
- уточнения диагноза;
- выявления причинно-значимого (вызвавшего сенсибилизацию ) аллергена;
- установления основного механизма развития реакции гиперчувствительности.
Диагностические критерии нейродермита
На основании клинических проявлений и данных лабораторных исследований были сформулированы критерии диагностики нейродермита, которые подразделяются на обязательные (основные ) и дополнительные (второстепенные ) критерии.В обязательные критерии нейродермита входят:
- типичный характер и расположение высыпаний в зависимости от возраста;
- хроническое рецидивирующее (с повторными обострениями ) течение;
- наличие сопутствующих атопических болезней (бронхиальная астма, аллергических ринит );
- типичное начало заболевания в детском возрасте;
- наличие наследственной предрасположенности к атопии.
- ксеродерма (сухая кожа );
- «атопические ладони» (синонимы – ладонный ихтиоз , гиперлинеарность ладоней, «складчатые ладони» ) – усиление кожного рисунка и уплотнение кожи вследствие лихенизации;
- локализация на кистях и стопах;
- зуд при сильном потоотделении;
- атопический хейлит – воспаление уголков рта при присоединении бактериальной инфекции;
- атопический дерматит грудных сосков;
- склонность к воспалительным заболеваниям кожи (стафилодермия, герпес, грибковое поражение кожи и так далее );
- эритродермия Хилла (поражение всех участков кожи );
- рецидивирующий конъюнктивит (аллергическое поражение слизистой оболочки глаза );
- складки Денье-Моргана (появление второй складки у нижнего века );
- потемнение кожи глазниц;
- кератоконус (коническая деформация роговицы глаза );
- трещины за ушами;
- белый дермографизм.
- высокое содержание общего и специфических IgE в крови;
- эозинофилия (содержание эозинофилов более 7% от общего числа лейкоцитов );
- положительная реакция при проведении кожных аллергических проб;
- характерные изменения иммунограммы;
- обсеменение кожи стафилококками и грибами по данным бактериологического исследования.
Лечение нейродермита
 Лечение нейродермита у взрослых и у детей имеет принципиальные различия, и в каждом конкретном случае схема терапии подбирается индивидуально для каждого больного с учетом механизма развития, стадии заболевания, тяжести течения, сопутствующих заболеваний и осложнений.
Лечение нейродермита у взрослых и у детей имеет принципиальные различия, и в каждом конкретном случае схема терапии подбирается индивидуально для каждого больного с учетом механизма развития, стадии заболевания, тяжести течения, сопутствующих заболеваний и осложнений.В лечении нейродермита выделяют следующие цели:
- устранение или ослабление проявлений нейродермита (зуд, высыпания );
- достижение и сохранение периода ремиссии;
- лечение и профилактика вторичных поражений кожи (бактериальных, грибковых и вирусных );
- восстановление защитного барьера кожи (ее увлажнение и смягчение );
- предупреждение развития осложнений нейродермита;
- восстановление работоспособности и улучшение качества жизни больного.
Лечебная программа при нейродермите включает:
- элиминационный режим – гипоаллергенный быт или полное прекращение контакта с аллергеном;
- десенсибилизация – создание устойчивости к аллергену (специфическая и неспецифическая );
- снижение сверхчувствительности – воздействие на иммунологические процессы;
- снижение гиперреактивности – контроль аллергической реакции;
- симптоматическое лечение – устранение проявлений нейродермита.
Гипоаллергенный быт
Исключение или максимально возможное прекращение контакта с причинным аллергеном является первым и принципиально важным шагом в терапии нейродермита.Элиминационный режим с учетом конкретного аллергена
| Аллерген | Что делать? |
| Домашняя пыль
(основные аллергены – клещи и грибки ) |
|
| Шерсть домашних животных,
водяные блохи (корм для рыб ) |
|
| Пыльца растений |
|
Важно прекратить контакт не только с причинно-значимым (специфическим ) аллергеном, но и со всеми неспецифическими антигенами, которые могут способствовать обострению или поддерживать хроническое течение нейродермита.
Неспецифические факторы, способствующие обострению нейродермита, следующие:
- стресс;
- очень высокая или очень низкая (экстремальная ) температура окружающей среды;
- влажность;
- интенсивная физическая нагрузка (усиленное потоотделение усугубляет воспалительный процесс );
- инфекционные заболевания верхних дыхательных путей (ОРВИ ) и кишечника.
Диета при нейродермите
При аллергических заболеваниях применяется специальный диетический режим, а также дозированное лечебное голодание.| Нельзя употреблять | Можно употреблять |
| Экстрактивные (содержащие много белка ) мясные и рыбные бульоны | «Вторые» бульоны («первый бульон» необходимо слить и варить дальше ) |
| Морепродукты (икра, крабы, креветки ) | Отварная рыба, отварное мясо, мясо птицы (особенно грудную часть ) |
| Цитрусовые, земляника, малина, клубника (перекрестные аллергические реакции ) | Яблоки и компот из них |
| Мед (содержит пыльцу растений ) | Оливковое и подсолнечное масла |
| Шоколад, кофе, какао | Яичный желток |
| Алкоголь | Масло |
| Сыр (некоторые сорта содержат гистамин ) | Молочнокислые продукты (простокваша, творог, сметана ) |
| Продукты, содержащие консерванты и пищевые добавки (копчености, пряности, консервы, кондитерские изделия ) | Овощные и крупяные супы (гречневые, перловые ) |
| Низкосолевая диета (не более 3 грамм или половины чайной ложки в день ) | Хлеб ржаной и пшеничный |
Специфическая десенсибилизация
Специфическая десенсибилизация или гипосенсибилизация (синоним – аллерген-специфическая иммунотерапия ) – это метод иммунотерапии, восстанавливающий адекватную чувствительность (устойчивость ) организма к конкретному аллергену.Метод основан на введении водно-солевого раствора, содержащего антиген, вызвавший сенсибилизацию и ответственный за зуд и высыпания при нейродермите. Эти лечебные аллергены начинают вводить с самых малых доз (субпороговые дозы, не вызывающие аллергической реакции ), постепенно увеличивая дозу до достижения лечебного эффекта.
Современное название этого метода – аллерген-специфическая иммунотерапия. Такое изменение в названии связано с уточнением механизма лечебного эффекта, который, по имеющимся данным, состоит в стимуляции образования так называемых блокирующих IgE. Эти новообразованные иммуноглобулины, в отличие от имеющихся ранее специфических IgE, лишены способности стимулировать развитие аллергической реакции при связывании с антигенами. Это вызывает некоторую перестройку иммунной системы. Таким образом, чем больше антигенов свяжется с блокирующими иммуноглобулинами, тем меньше шансов, что они будут взаимодействовать со специфическими (атопическими ) IgE.
Аллерген-специфическая десенсибилизация применяется при невозможности полного прекращения контакта с аллергеном и проводится только в период ремиссии. Клинический эффект может быть заметен уже с первого курса терапии, однако в среднем необходимо 3 – 5 курсов.
Преимуществами аллерген-специфической терапии являются:
- научно обоснованный подход к лечению;
- снижение потребности в противоаллергических препаратах;
- менее выраженные проявления нейродермита в период обострения;
- положительный эффект сохраняется длительное время (несколько лет );
- лечебный эффект наиболее заметен на ранних стадиях заболевания и зависит от возраста (чем меньше возраст, тем эффективнее процедура );
- предупреждается развитие осложнение (атопический марш ).
- нежелательные побочные эффекты в виде местных (кожных ) или общих (не связанных с местом введения антигена ) аллергических реакций;
- низкая эффективность метода при наличии у больного поливалентной аллергии (чувствительность сразу к нескольким специфическим антигенам ).
- период обострения хронических очагов инфекций и тяжелый заболеваний внутренних органов;
- длительная терапия гормональными противовоспалительными препаратами (глюкокортикостероидами );
- психические заболевания;
- беременность и период грудного вскармливания ;
- активная фаза ревматизма.
Неспецифическая десенсибилизация
Под неспецифической десенсибилизацией понимают комплекс мер, направленных на снижение чувствительности к различным (не обязательно специфическим ) аллергенам.К методам неспецифической гипосенсибилизации относятся:
- дезинтоксикация организма (разгрузка от скопившихся вредных продуктов обмена веществ );
- лечение гистаглобулином;
- лечение адаптогенами (фитотерапия ).
- энтеросорбенты (активированный уголь );
- обильное питье (более двух литров в день, при отсутствии почечной недостаточности );
- слабительные;
- желчегонные;
- мочегонные;
- антиоксиданты (тиосульфат натрия, димефосфон, веторон );
Гистаглобулин вызывает в организме следующие изменения:
- стимуляция выработки антител к гистамину;
- повышение способности сыворотки крови инактивировать гистамин;
- торможение выделения гистамина из тучных клеток.
- менструация (гистамин усиливает кровотечение );
- лихорадка;
- лечение гормональными противоаллергическими препаратами (глюкокортикоидами );
- период обострения нейродермита;
Медикаментозное лечение нейродермита
Лекарственные препараты, назначаемые при нейродермите, могут применяться местно (наружная терапия ) и внутрь (системная терапия ).Выделяют два направления медикаментозной терапии:
- купирование обострения – лечение, направленное на прекращение островоспалительных проявлений нейродермита;
- предупреждение повторных обострений – лечение, направленное на сохранение длительной ремиссии.
Системная терапия нейродермита
| Препарат | Показания | Механизм действия | Противопоказания |
| Антигистамин-ные препараты |
|
|
|
| Кортико-стероиды (гормональные препараты ) |
|
|
|
| Иммуно-супрессоры |
|
|
|
| Седативные (психотропные ) препараты |
|
|
|
| Антибиотики |
|
|
|
| Противо-вирусные препараты (ацикловир ) |
|
|
|
| Стабилиза-торы мембран тучных клеток |
|
|
|
При нейродермите применяют следующие антигистаминные препараты:
- препараты первого поколения – оказывают седативный и снотворный эффекты (супрастин , димедрол, тавегил , фенистил и другие );
- препараты второго поколения – не имеющие седативного и снотворного эффектов (клиритин, зиртек , телфаст, кестин, эриус и другие ).
- топические – для местного применения в виде мазей, кремов и лосьонов;
- системные – оказывающие действие на весь организм (таблетки, капсулы, растворы для внутривенного и внутримышечного введения ).
Кортикостероиды являются синтетическими аналогами гормонов надпочечников (при нейродермите имеется дефицит этих гормонов в организме ).
Иммуносупрессивная (синоним – иммунодепрессивная ) терапия при нейродермите является «третьей линией терапии» и применяется при отсутствии эффекта от антигистаминных препаратов и кортикостероидов.
К иммуносупрессивным препаратам относятся:
- циклоспорин А;
- азатиоприн;
- метотрексат.
Циклоспорин А, в отличие от азатиоприна и метотрексата, относится к группе антибиотиков (макролидов ) и оказывает непрямой цитостатический эффект, обусловленный блокадой белка кальциневрина в лимфоцитах и торможением выделения интерлейкина-2 (активатора иммунных реакций ). Из всех побочных эффектов циклоспорина наиболее часто наблюдается поражение почек и повышение артериального давления.
Седативные препараты (атаракс , амитриптилин ) выписываются неврологом при выраженном нервном возбуждении.
Антибиотики и противовирусные препараты применяются при развитии вторичных инфекционных воспалительных осложнений.
Наружная терапия нейродермита
Иногда для устранения аллергической кожной реакции достаточно применить препарат местно, а иногда необходимо комплексное лечение. В любом случае наружная терапия является обязательной.Наружная терапия нейродермита включает следующие препараты:
- кортикостероиды;
- ингибиторы кальциневрина;
- активированный пиритион цинка;
- другие наружные средства.
Классификация топических кортикостероидов
| Активность | Лекарственный препарат | Форма выпуска | Особенности применения |
| Слабые | Гидрокортизон | 0.5%, 1%, 2.5% мазь |
|
| Преднизолон | 0.5% мазь | ||
| Умеренные | Латикорт | 0.1% крем, мазь | |
| Сильные | Адвантан | 0.1% крем, мазь, мазь жирная, эмульсия | |
| Элоком | 0.1% крем, лосьон | ||
| Целестодерм | 0.01% крем | ||
| Фторокорт | 0.5% мазь | ||
| Очень сильные | Дермовейт | 0.05% мазь, крем |
Имеются следующие противопоказания к местному применению кортикостероидов:
- бактериальные, вирусные и грибковые кожные инфекции;
- розацеа (розовые угри );
- периоральный дерматит;
- акне (черные угри );
- чувствительность к препарату;
- выраженные трофические (связанные с нарушением питания и кровообращения ) изменения кожи.
Негормональные средства для наружного применения при нейродермите
| Препарат | Механизм действия | Показания | Противопоказания |
| Такролимус, Пимекролимус | - блокирование белка кальциневрина в лимфоцитах и торможение выделения интерлейкина-2. |
|
|
| Пиритион цинка | - препятствует размножению грибков и бактерий; - уменьшает зуд; - снижает потребность в антигистаминных препаратах и кортикостероидах. |
|
|
| Деготь (березовый ) | - оказывает антисептическое действие; - препятствует размножению бактерий; - улучшает кровоснабжение кожи; - стимулирует регенерацию эпидермиса; - ускоряет процесс заживления ран. |
|
|
| Ихтиол | - антисептическое действие; - восстановление нарушения образования рогового слоя. |
|
|
| Нафталан | - местный обезболивающий эффект; - ускоряет процессы регенерации; - местное десенсибилизирующее действие. |
|
|
Народные методы лечения нейродермита?
 Народная медицина успешно лечит многие аллергические заболевания, в том числе и нейродермит.
Народная медицина успешно лечит многие аллергические заболевания, в том числе и нейродермит.К основным народным методам лечения нейродермита относятся:
- компрессы и примочки на очаги поражения;
- мази на основе трав;
- лекарственные ванны;
- употребление лечебных отваров внутрь.
В острую стадию нейродермита при появлении мокнутия и корок можно применять примочки из настоев трав, принимать ванны с дезинфицирующими и противовоспалительными свойствами, а в период ремиссии – фитомази.
| Лекарственная форма | Компоненты | Как приготовить? | Как использовать? |
| Настой из трав для приема внутрь |
| 40 грамм сырья залить 0.5л кипятка, настаивать в течение часа, процедить. | Принимать внутрь по пол стакана настоя за 30 минут до еды 4 раза в день. |
| Примочки |
| Свежую траву вымыть, измельчить и выжать из нее сок. | Ставить примочки на пораженный участок (для каждой процедуры готовится свежий сок ). |
| Фитомазь |
| Мелко измельчить и смешать все растения, столовую ложку полученной смеси смешать с птичьим жиром. | Наносить мазь на пораженную кожу 2 раза в день. |
| Фитомазь |
| Растопить свиное сало на тихом огне и добавить к нему сок алоэ и пихтовое масло. Хорошо перемешать, дать остыть. | Наносить на пораженную кожу 2 раза в день (смесь хранить в холодильнике ). |
| Компресс |
| Измельчить одну крупную морковь на терке, добавить столовую ложку рафинированного подсолнечного масла, тщательно смешать. | Полученную массу распределить на марлевой салфетке и приложить в виде компресса на пораженный участок на 30 минут. После снятия компресса удалить с поверхности кожи частички моркови, но не смывать водой. Проводить процедуру каждый день перед сном до заживления. |
| Компресс |
| Измельчить на мелкой терке свежий картофель. | Прикладывать в виде компресса на пораженный участок на 2 часа, прикрыв марлевой повязкой. После снятия компресса дать коже высохнуть (не смывать водой ) и обработать облепиховым маслом. |
| Серная мазь |
| Мелко нарезать свиное сало и растопить на водяной бане, в горячем виде процедить и смешать с серным порошком до получения однородной массы. | Обрабатывать пораженные участки два мазью раза в день (второй раз – после принятия ванны или душа ). Хранить в холодильнике. |
| Лечебный настой для ванны |
| 20 – 30 грамм березовых почек высыпать в термос и залить 700 мл крутого кипятка, настаивать в термосе 3 часа, процедить. | Полученный настой добавить в ванну. |
| Лечебный настой для ванны |
| Смешать компоненты, запарить кипятком, настаивать в закрытой емкости 3 часа, процедить | Добавить в ванну для купания. |
Растительные адаптогены
Растительные адаптогены – вещества природного происхождения, повышающие сопротивляемость организма к различным факторам.Лечение адаптогенами при нейродермите является методом неспецифической десенсибилизации организма, который приводит к улучшению местной иммунной защиты кожи и общего иммунитета. Некоторые адаптогены способны тормозить выделение гистамина из тучных клеток.
Адаптогены используют в фазу ремиссии.
При нейродермите применяют следующие адаптогены:
- экстракт элеутерококка по 30 капель 3 раза в день;
- сапарал (аралия маньчжурская ) 0.05 г 3 раза в день;
- настойка китайского лимонника по 30 капель 3 раза в день;
- настойка женьшеня по 30 капель 3 раза в день;
- настойка радиолы розовой по 30 капель 3 раза в день.
Гомеопатическое лечение нейродермита
Гомеопатическое лечение применяется для предупреждения обострения нейродермита, а также в качестве дополнительного метода при недостаточной эффективности основной терапии. В некоторых случаях применение гомеопатических средств позволяет снизить дозу гормональных и негормональных препаратов.При нейродермите применяются следующие гомеопатические препараты для приема внутрь:
- противовоспалительные препараты – апис, белладонна, силицея, гепар сульфур, меркуриус солюбилис и другие;
- дренажные средства (уменьшают отек и зуд ) – агарикус, берберис, уртика и другие;
- препараты, уменьшающие потоотделение – сульфур, калькарея карбоника.
- комбинированная мазь апис + белладонна;
- мазь Флеминга;
- мазь Траумель;
- мазь Ирикар.

Заразен ли нейродермит?
 Нейродермит является аллергическим заболеванием. Зуд и высыпания при нейродермите являются следствием чрезмерной чувствительности организма на действие чужеродных веществ, попавших в кожу. Это особая аллергическая реакция организма развивается при наличии наследственной предрасположенности к заболеванию (атопия
), поэтому заразиться самим нейродермитом от другого человека нельзя. Однако из-за ослабления защитной функции кожи у больных нейродермитом часто развивается вторичное поражение кожи, вызванное бактериями, вирусами или грибками. При контакте с таким очагом инфекции, эти микробы могут попасть на кожу другого человека. При этом у этого человека развивается не сам нейродермит, а его осложнение – инфекция кожи.
Нейродермит является аллергическим заболеванием. Зуд и высыпания при нейродермите являются следствием чрезмерной чувствительности организма на действие чужеродных веществ, попавших в кожу. Это особая аллергическая реакция организма развивается при наличии наследственной предрасположенности к заболеванию (атопия
), поэтому заразиться самим нейродермитом от другого человека нельзя. Однако из-за ослабления защитной функции кожи у больных нейродермитом часто развивается вторичное поражение кожи, вызванное бактериями, вирусами или грибками. При контакте с таким очагом инфекции, эти микробы могут попасть на кожу другого человека. При этом у этого человека развивается не сам нейродермит, а его осложнение – инфекция кожи.Для развития инфекционного воспаления кожи одного попадания микробов на кожу недостаточно.
Для развития вторичной инфекции при нейродермите необходимо:
- ослабление иммунитета;
- наличие микротрещин на кожи;
- сухость кожи;
- неправильный уход за кожей, ослабляющий защитную функцию кожи.
Что может вызвать обострение нейродермита?
 Обострения нейродермита может возникнуть под воздействием различных веществ, к которым у организма сформировалась сенсибилизация (повышенная чувствительность
). Сенсибилизированный организм вырабатывает особые защитные белки – антитела, цель которых нейтрализовать чужеродные вещества (антигены или аллергены
).
Обострения нейродермита может возникнуть под воздействием различных веществ, к которым у организма сформировалась сенсибилизация (повышенная чувствительность
). Сенсибилизированный организм вырабатывает особые защитные белки – антитела, цель которых нейтрализовать чужеродные вещества (антигены или аллергены
).Однако в процессе связывания антител с антигенами (иммунная реакция ) запускается каскад реакций, который вызывает выраженное аллергическое поражение кожи.
Аллергенами могут быть самые безобидные вещества окружающего мира, которые у человека, не имеющего наследственной предрасположенности к нейродермиту, не вызывают аллергии.
Обострение нейродермита могут вызвать:
- аллергенные факторы – сами аллергены;
- неаллергенные факторы – вещества небелкового происхождения.
- домашняя пыль, а именно содержащиеся в ней клещи и грибки;
- шерсть животных, перья птиц, а именно частички перхоти, состоящие из белков;
- пыльца растений;
- пищевые продукты;
- лекарственные препараты;
- микроорганизмы (бактерии, грибки и вирусы );
- водяные рачки (дафнии ), используемые в качестве корма для рыб.
- Эмоциональный стресс . Нарушение функции нервной системы нарушает регуляцию аллергических процессов в организме. Пот может вызвать или усилить раздражение кожи.
- Изменение метеоусловий. Слишком холодная погода усиливает сухость кожи, а слишком жаркая – усиливает потоотделение.
- Табачный дым. Содержащиеся в табаке вещества стимулируют аллергические реакции.
- Пищевые продукты. Могут содержать растительные аллергены (пыльца, входящая в состав меда ) или вещества, стимулирующие аллергию (сыр содержит вещество гистамин, который вызывает зуд ).
- Поллютанты . Ядовитые химические вещества, содержащиеся в воздухе, усиливают действие аллергенов.
Как ухаживать за кожей при нейродермите у взрослых?
 Уход за кожей при нейродермите у взрослых является способом продления ремиссии (период отсутствия симптомов
). У больных нейродермитом кожа отличается выраженной сухостью. И без того слабый защитный барьер перестает функционировать при неблагоприятном воздействии окружающей среды. Поэтому уход за кожей является способом восстановить барьерную функцию кожи и предотвратить обострение заболевания.
Уход за кожей при нейродермите у взрослых является способом продления ремиссии (период отсутствия симптомов
). У больных нейродермитом кожа отличается выраженной сухостью. И без того слабый защитный барьер перестает функционировать при неблагоприятном воздействии окружающей среды. Поэтому уход за кожей является способом восстановить барьерную функцию кожи и предотвратить обострение заболевания.При сухой коже необходимо соблюдать следующие правила:
- Несколько раз в день умываться теплой водой. Теплая воду лучше увлажняет кожу, а слишком горячая или холодная вода могут раздражать кожу, вызвав обострение нейродермита.
- Не использовать для чистки ванной слишком сильные вещества (хлор, аммиак ). Они могут оставаться на поверхности и попадать на кожу, вызывая раздражение при принятии ванны.
- Главным лечебным эффектом при принятии водных процедур является увлажнение кожи, поэтому ее не нужно тереть мочалками (это способствует образованию микротравм ).
- Необходимо использовать гипоаллергенные средства с высокой pH для сухой кожи.
- Не рекомендуется после принятия ванны насухо вытираться. При сухой коже быстрое удаление влаги с эпидермиса является губительным.
- Бепантен крем и мазь. Бепантен содержит пантенол или провитамин B5, который способствует регенерации, увлажнению кожи и оказывает противовоспалительное действие.
- Бепантен плюс. Кроме пантенола препарат содержит антисептик хлоргексидин, который проявляет активность по отношению к бактериям кожи.
- Эмолиент (синоним – эмолент, эмольянт ). Это некосметические средства, которые создают пленку на поверхности кожи, предотвращая испарение влаги. Эмолиенты выпускаются в виде кремов, мазей, спреев, лосьонов, масел для ванны и заменителей мыла. Кроме способности удерживать воду в кожу, эмолиенты ликвидируют зуд и раздражение, уменьшают шелушение, смягчают трещины, защищают кожу, способствуют более глубокому впитыванию других мазей и кремов.
- Универсальный крем-эмолент . Крем содержит масло карите, термальную воду и церастерол.
- Липикар Бальзам. Этот бальзам восстанавливает водно-липидную мантию. Выпускается также в виде гипоаллергенного масла для купания.
- Локобейз. Это жирный крем (содержит много липидов ) для очень сухой кожи. Оказывает увлажняющее и восстанавливающее действие на кожу.
- Актовегин (метилурациловая мазь ). Крем способствует регенерации кожи.
- Гомеопатическая мазь «Календула». Как и все гомеопатические препараты, эта мазь содержит малое (исчезающее ) количество действующего вещества, однако эффективно увлажняет кожу и оказывает противовоспалительное действие.
Как протекает нейродермит при беременности?
 Беременность обостряет течение хронических заболеваний, в том числе и нейродермита, (синоним – атопический дерматит, аллергическая экзема
).
Беременность обостряет течение хронических заболеваний, в том числе и нейродермита, (синоним – атопический дерматит, аллергическая экзема
).Обострению нейродермита при беременности способствуют:
- Перестройка иммунной системы . Чтобы иммунные клетки не начали атаковать клетки плода, которые воспринимаются организмом матери как антигены (вещества белковой природы ), происходит подавление иммунитета. Это может способствовать развитию инфекционного процесса, который, в свою очередь, спровоцирует обострение нейродермита;
- Изменения гормонального фона . Гормон беременности прогестерон усиливает реакцию кожи на аллергены. Кроме того при беременности усиливается выработка глюкокортикоидных гормонов надпочечниками, которые подавляют иммунные реакции, однако у больных нейродермитом имеется дефицит этих гормонов в организме;
- Особые вкусовые пристрастия беременных . Женщины, ожидающие ребенка, начинают много есть, причем часто такие продукты, которые они раннее не употребляли в пищу. Поэтому даже беременным следует придерживаться гипоаллергенной диеты;
- Применение витаминов и биодобавок для беременных. При планировании беременности и на протяжении всех 9 месяцев практически все женщины принимают различные препараты, содержащие витамины и биодобавки. Некоторые вещества, входящие в состав этих препаратов, могут выступать в качестве аллергенов;
- Нагрузка на органы пищеварения и почки . Организм беременной женщины должен перерабатывать и удалять вдвое больше продуктов обмена веществ. При такой двойной нагрузке может возникнуть задержка аллергенов в организме;
- Эмоциональная нестабильность во время беременности . Кожа имеет множество рецепторов (чувствительных нервных окончаний ) и богата нервными волокнами, через которые происходит регуляции ее функций со стороны центральной и вегетативной нервной систем. Нарушение этой регуляции способствует обострению нейродермита.
- наличие у членов семьи или у родственников так называемых атопических или аутоиммунных заболеваний (бронхиальная астма, аллергический ринит, отек Квинке );
- перенесенный в детском возрасте диатез, который часто является проявлением именно нейродермита;
- частые аллергические реакции в прошлом в виде зуда и мелких пятнышек на коже (легкая степень нейродермита ).
Следующие препараты для лечения нейродермита противопоказаны при беременности:
- антигистаминные препараты (для приема внутрь ) – противоаллергические средства (супрастин, димедрол, кларитин, зиртек, телфаст, кестин, эриус и другие );
- цитостатики (метотрексат, азатиоприн, циклоспорин А ) – препараты, угнетающие не только иммунные реакции, но и процессы деления и развития других клеток организма;
- большинство антибиотиков – тетрациклин , ципрофлоксацин , кларитромицин, фуразидин, гентамицин и другие аминогликозиды, хлорамфеникол, диоксидин, бисептол.
Гормональные мази содержат кортикостероиды, которые по своему химическому строению и эффектам похожи на гормоны коры надпочечников. Проникая в кожу, они могут попадать в кровь и нарушают рост плода, поэтому гормональные мази назначаются при неэффективности других препаратов.
Существуют следующие правила применения гормональных мазей при беременности:
- мази используются только в период обострения нейродермита;
- мази назначаются короткими курсами и на ограниченные участки кожи для снятия зуда и острых воспалительных явлений;
- применение гормональных мазей чередуют с негормональными мазями;
- во избежание побочных эффектов не применяют самые сильные кортикостероиды. При беременности допустимо использовать мази, содержащие мометазон (элоком ), метилпреднизолона ацетонат (адвантан ), алклометазон (афлодерм ).
- прекращение действия специфического аллергена;
- покой для нервной системы беременной;
- гипоаллергенную диету;
- цинковую мазь;
- фенистил гель (антигистаминный препарат ) назначается со второго триместра беременности.
- элидел (пимекролимус ) – местный иммунодепрессант, применяется при неэффективности других средств. В период кормления грудью нельзя наносить на область молочных желез ;
- мази для увлажнения и регенерации кожи (бепантен, бепантен плюс, актовегин ).
Как лечить нейродермит?
 Лечение нейродермита всегда проводится по индивидуальной схеме, так как это заболевание у всех протекает по-разному, в зависимости от возраста, аллергена (фактора внешней среды, вызывающего развитие аллергической реакции
) и тяжести заболевания. Правильную терапию выбирает врач-дерматолог. Однако существуют общие рекомендации терапии нейродермита.
Лечение нейродермита всегда проводится по индивидуальной схеме, так как это заболевание у всех протекает по-разному, в зависимости от возраста, аллергена (фактора внешней среды, вызывающего развитие аллергической реакции
) и тяжести заболевания. Правильную терапию выбирает врач-дерматолог. Однако существуют общие рекомендации терапии нейродермита.Первый шаг в лечении нейродермита – это прекращение контакта со специфическим аллергеном (если он уже известен
) и со всеми неспецифическими антигенами, которые способствуют обострению нейродермита.
Второй шаг – базисная терапия в период ремиссии (период отсутствия симптомов
), которая заключается в использовании смягчающих и увлажняющих средств (бепантен, эмолиенты, актовегин и другие
).
Третий шаг – это выбор препаратов для наружной (местной ) и общей терапии в зависимости от фазы нейродермита.
Общая терапия нейродермита включает:
- антигистаминные препараты – оказывают противоаллергическое, противозудное действие (супрастин, фенистил, зиртек и другие );
- антибиотики – для профилактики присоединения вторичной бактериальной инфекции (антибиотики широкого спектра действии );
- гормональные противовоспалительные препараты – системные кортикостероиды (при тяжелом течении заболевания );
- иммунодепрессанты – подавляют общий иммунный ответ организма, блокируя белок лимфоцитов кальциневрин (циклоспорин А );
- цитостатики – препараты, угнетающие образование не только иммунных, но и других клеток организма (азатиоприн, метотрексат );
- фототерапия – тормозит иммунные реакции в коже. Ее используют у взрослых и у детей старше 7 лет;
- иммунотерапия – создание устойчивости к действию аллергена с помощью специальных аллерговакцин.
- гормональные противовоспалительные мази и крема (топические кортикостероиды ) – элоком, адвантан, локоид, афлодерм и другие;
- негормональные иммуносупрессоры – такролимус, пимекролимус, подавляющие иммунный ответ;
- другие традиционные средства – нафталан, деготь, ихтиол, пиритион цинка и так далее.
- антисептические наружные средства;
- комбинированные мази и аэрозоли, содержащие антибиотики и кортикостероиды;
- продолжительное лечение кортикостероидными мазями или кремами (критерий эффективности – отсутствие зуда ) с постепенным уменьшением дозы;
- постоянный уход за кожей в период ремиссии (период отсутствия симптомов ).
Нейродермит у взрослых и детей — причины, методы лечения
Нейродермит (атопический дерматит) – хроническое генетически обусловленное дерматологическое заболевание аллергического и психогенного генеза. Болезнь характеризуется воспалительным поражением эпидермиса: сыпью, сухостью и сильным зудом.
Нейродермит развивается при совокупном воздействии эндогенных (внутренних) факторов: дисфункции вегетативной нервной системы, соматических болезнях, нарушении метаболизма. Рецидивы заболевания обусловлены экзогенными (внешними) факторами и психогенными причинами.
Нейродермит в разной степени тяжести определяется у 10% детей дошкольного возраста и у 20% школьников. Болезнь чаще всего манифестирует в возрасте до 5 лет. Дебют атопического дерматита в зрелом и пожилом возрасте возникает крайне редко.
Формы нейродермита
В клинической практике чаще всего встречаются два вида заболевания:
- ограниченный;
- диффузный.
Ограниченный тип проявляется возникновением сыпи на четко ограниченной зоне эпидермиса. Воспалительные очаги представляют собой некрупные папулезные бляшки, имеющие овальную форму. Болезненные образования сосредоточены на шее, в области гениталий и ануса, подколенных ямках, углублениях на передней области локтя. Бляшки имеют разный окрас – от светлого розового до бледно-коричневого. Кожный покров на воспаленном участке очень сухой.
Диффузный вид проявляется наличием многочисленных воспалительных очагов. Папулы имеют естественный цвет кожи. Воспалительные образования сливаются друг с другом, формируя большие участки неестественных элементов.
Причины нейродермита
Фундаментом для развития нейродермита выступает генетическая предрасположенность (неблагоприятная наследственность). Исследования семейного анамнеза больных атопическим дерматитом выявляют в 70% случаев подобные аномалии у ближайших родственников. В патогенезе заболевания ведущую роль играет наследование генов в сочетании с усиленной способностью В-лимфоцитов, ответственных за гуморальный иммунитет, секретировать IgE(иммуноглобулин Е) при соприкосновении с аллергенами.
Аллергенами могут являться разнообразные элементы внешней среды: домашняя и бытовая пыль, шерсть животных, пыльца растений, синантропные микроклещи, продукты питания, медикаменты. Вещества, которые организм воспринимает, как чужеродные и потенциально опасные компоненты (антигены), вызывают у чувствительных людей аллергические реакции. Конечным звеном сложного иммунопатологического процесса является воспалительные реакции эпидермиса – покраснение, сыпь, сухость, зуд.
Причины ограниченного нейродермита:
- колит;
- гастрит;
- нарушениями дефекации – запоры или диарея;
- трещины заднего прохода;
- геморроидальные узлы;
- заражения гельминтами;
- воспаление наружных половых органов;
- гормональные сбои.
Часто атопический дерматит возникает у особ, страдающих болезнями печени, желчного пузыря, поджелудочной железы.
Постоянный сильный невыносимый зуд кожи при нейродермите информирует о наличии невротических расстройств, которые обостряются при воздействии негативных психогенных факторов. У многих больных обнаруживается нестабильность эмоционального фона, астенический статус, упорные расстройства сна. Провоцирующими факторами выступают:
- длительное стрессовое состояние;
- внезапное действие интенсивных стрессовых факторов;
- чрезмерное утомление;
- психическое перенапряжение;
- недостаток полноценного отдыха.
При нейродермите появившийся зуд и последующее расчесывание кожи провоцируют возникновение воспалительных реакций – сыпи, что в свою очередь, усиливает зуд. Со временем формируется порочный круг: неприятные симптомы нейродермита усиливают тяжесть психотических нарушений, а эти невротические расстройства усугубляют течение атопического дерматита.
Присутствующие у больных нейродермитом нарушения в работе коры надпочечниковусиливаются под действием стрессовых факторов. Ухудшение функциональных свойств надпочечников вызывает снижение синтеза кортикостероидных гормонов. Недостаточное образование кортизона и гидрокортизона способствует усилению воспалительного процесса на коже.
Нейродермит протекает с эпизодами рецидивов ипериодами ремиссии. Ухудшение провоцирует нарушение диеты, резкое изменение погодных условий, обострение болезней пищеварительного тракта, дисбактериоз, у детей – проведение вакцинации. Прослеживается сезонность: в летнюю пору наблюдается улучшение состояния человека, в зимние месяцы воспалительный процесс обостряется.
Симптомы нейродермита
Клинические симптомы нейродермита у взрослых и детей:
- высыпания в форме папул – округлых образований, которые возвышаются над уровнем кожи;
- неприятное ощущение раздражения, сильного жжения и покалывания;
- местное изменение окраски кожи в белый цвет при ее механическом раздражении;
- появление «гусиной кожи» на руках и на ногах при механическом или термическом воздействии на рецепторы;
- сухость и шелушение эпидермиса;
- появление ранок вследствие расчесывания;
- опрелости в складках кожи у детей.
Ведущее проявление нейродермита – невыносимый зуд, который особо выраженный вечером и ночью. Ощущение жжения настолько сильно, что индивидуум расчесывает кожу на болезненном участке, иногда до образования мокнущей ранки.
Сопутствующие явления при нейродермите, информирующие о дисфункциинадпочечников:
- быстрая утомляемость от типичных нагрузок;
- эпизоды беспричинной слабости;
- чувство вялости после продолжительного отдыха;
- ухудшение мнестической функции;
- психическая истощаемость;
- состояние полного безразличия и прострации;
- бронзовый окрас кожного покрова;
- гипотензия, особенно снижение систолического артериального давления;
- снижение аппетита и уменьшение массы тела;
- тошнота и рвота;
- боль в эпигастральной области, мышцах и суставах;
- головные боли;
- нарушение менструального цикла у женщин;
- импотенция у мужчин.
Гипноз: отзыв врача о лечении аллергии и социофобии с помощью гипнотерапии
Лечение фобий: психотравма как причина фобий


Отличие гипноза от иных "состояний"
Способы лечения нейродермита
Терапия заболевания представлена несколькими мероприятиями:
- внесение изменений в образ жизни;
- медикаментозное лечение;
- психотерапевтическая работа и гипноз.
Немедикаментозное лечение и профилактика
Успех лечения во многом зависит от правильности выполнения пациентом профилактических мероприятий. Больному нейродермитом следует избегать контактов с аллергенамиили свести их до минимума. Для полного освобождения от заболевания необходимо соблюдать ряд правил.
- При наличии пищевой аллергии нужно соблюдать соответствующую диету, не употреблять продукты, стимулирующие аллергические реакции.
- При нейродермите нельзя носить шерстяную одежду и вещи из синтетических материалов. Нижнее белье следует приобретать, изготовленное из натуральных тканей: хлопка или шелка.
- Больным следует отказаться от носки облегающей и слишком тесной одежды. Необходимо подбирать вещи, чтобы не допустить перегрева и обильного выделения пота.
- Одежду необходимо стирать средствами с гипоаллергенным составом. Постиранное белье следует тщательно прополоскать. После высыхания вещи обязательно гладить.
- Следует ежедневно проводить в доме влажную уборку. Желательно убрать из квартиры ковры, которые аккумулируют пыль. Необходимо хорошо проветривать помещение.
- При аллергии на шерсть животных нельзя заводить домашних питомцев. Необходимо отказаться от посещения мест скопления зверей, например, зоопарков, цирков.
- Если аллергические реакции возникают во время цветения некоторых растений, желательно на этот период уехать в другой регион, где отсутствует риск контактов с аллергенами.
- В питании следует избегать продуктов, изготовленных с применением консервантов, стабилизаторов и прочих искусственных соединений. Лучше отдавать предпочтение натуральным продуктам местного производства.
- Желательно отдать предпочтение видам спорта, занятие которыми не провоцирует обильное выделение пота. После тренировки необходимо принять душ.
- Для улучшения обмена веществ целесообразно два раза в день проводить водные процедуры – контрастный душ с чередованием холодной и теплой воды. Однако не следует плавать в бассейнах из-за обильного проведения хлорирования воды.
- Нужно избегать длительного пребывания на свежем воздухе в сильный холод или жару, при порывах ветра. Для предотвращения негативного воздействия факторов окружающей среды целесообразно пользоваться защитными косметическими средствами, отдавая предпочтение товарам проверенных производителей.
- Основное правило в лечении и профилактики нейродермита – свести к минимуму эмоциональные перегрузки. Больному необходимо получать достаточное количества сна. Следует пересмотреть свою повседневную активность, отдавая предпочтение занятиям, не возбуждающим нервную систему и не вызывающим психического истощения.
Медикаментозная терапия
Лечение нейродермита у взрослых и детей направлено на преодоление основного заболевания и минимизацию внешних симптомов болезни. Терапевтическая программа избирается в индивидуальном порядке. Программа медикаментозного лечения представлена медикаментами разных групп.
- При частых рецидивах заболевания детям и взрослым рекомендуют продолжительный прием седативных препаратов растительного происхождения. Успокаивающим действием обладаютзверобой, пассифлора, пустырник, валериана, шишки хмеля, бузина, мята, мелисса. Растительные сборы устраняют психическое напряжение, ликвидируют головную боль, нарушения памяти. Травяные составы хорошо зарекомендовали себя в лечении кожных заболеваний, сопровождающихся зудом.
- Хороший эффект в лечении нейродермита показывает применение витаминов группы В, PP, А. В начале терапии рекомендовано внутримышечное введение витаминов группы В: тиамина, пиридоксина, цианокобаламина. Никотиновая кислота (витамин РР) прекрасно справляется с последствиями хронического стресса. Витамин А стимулирует тканевый обмен и ускоряет процесс регенерации кожи.
- Для нормализации работы центральной нервной системы целесообразно провести десятидневный курс лечения транквилизаторами с действующим веществом диазепам.Транквилизаторы из группы производных бензодиазепина оказывают регулирующее влияние на нейровегетативные функции. Необходимо учитывать, что в случае длительного приема этих средств возможно развитие лекарственной зависимости.
- При нейродермитах также используют ганглиоблокирующие вещества. Лечение, как правило, проводят курсами продолжительностью в 3-4 недели.
- В программе медикаментозного лечения присутствуют антигистаминные препараты. Современные блокаторы гистаминовых H1-рецепторов предупреждают развитие и уменьшают выраженность аллергических реакций. Медикаменты оказывают умеренное седативное и выраженное противозудное действие.
- На пораженные зоны наносят мази на основе глюкокортикостероидов. Нанесение препаратов показывает выраженное противовоспалительное и противоаллергическое действие.
Психотерапия и гипноз
Особую роль в лечении нейродермита играет оказание психотерапевтической помощи. Психотерапия призвана выявить и устранить факторы, выступающие триггером заболевания. Во врем доверительной беседы врач выясняет, какие обстоятельства провоцируют рецидив болезни. Доктор помогает пациенту провести работу по искоренению рациональных компонентов аллергических реакций.
Нередко психотерапевтические методы не способны установить источник проблемы, поскольку человек не может объяснить, что именно вызывает у него стресс и усиливает психическое напряжение. Такой феномен объясним тем, что воспоминания о психотравмирующих факторах часто перемещается в неосознаваемую область психики – подсознание.

В комплексной терапии псориаза,
экземы, атопического дерматита
Лечение заболеваний кожи должно проводиться
только под контролем врача
Спрашивайте в аптеках вашего города
Заказывайте на Аптека.ру
- Главная
- Новости
-
- Витамины
- Крем
- Эмульсия
- Шампунь
- Лосьон
- Паста
- Крем для ног
- Крем-мыло
- Компоненты
- Дистрибьюторам
- Онлайн консультация
- Псориаз
- Дерматит
- Экзема
- Ихтиоз
- Ксероз
- Сухость кожи
Нейродермит – распространенное хроническое заболевание наследственного характера, сопровождающееся сыпью и сильным кожным зудом, для которого характерно частое обострение, особенно в зимнее время. Встречается у 12-20% населения земного шара.
В большинстве случаев заболевание проявляется у детей (в 90% случаев), особенно часто у грудничков (в 6-12 месяцев), немного реже – у малышей в возрасте 1-5 лет. С течением времени, проявления нейродермита стихают и у взрослых высыпания встречаются намного реже. Чаще страдают женщины (65%), особенно проживающие в крупных городах.
В 70% детей в 14-17 лет болезнь проходит самостоятельно, а в оставшихся 30% переходит в хроническую форму.
Нейродермит на фото с описанием
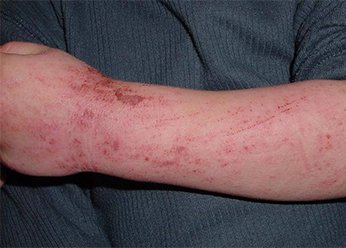
Нейродермит на руках у взрослых. Фото 1.

Младенческая форма нейродермита. Фото 2.
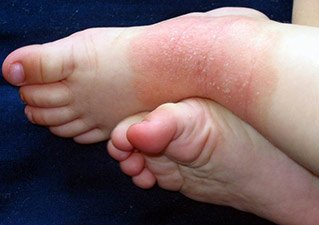
Детская форма нейродермита. Фото 3.

Нейродермит. Фото 4.

Нейродермит на лице ребенка. Фото 5.
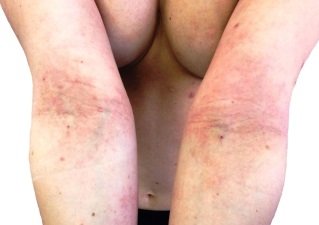
Нейродермит на локтевых сгибах. Фото 6.
Причины Нейродермита (Атопического дерматита)
Основная причина болезни – повышенная чувствительность иммунной системы к определенным факторам. В качестве провоцирующих факторов могут выступать продукты (шоколад, мед, орехи, цитрусовые, клубника, рыба, икра), лекарства, пыльца растений, шерсть животных, перья птиц, сухой корм для рыбок, плесень, пыль, табачный дым и многие другие вещества.
Обычно достаточно наследственной предрасположенности, чтобы вызвать нейродермит. Если проявления болезни обнаруживаются у обоих родителей, то вероятность ее развития у малыша достигает 81%. Если болеет один родитель, то этот показатель равняется 55%, к тому же он выше, если патология имеется у матери.
Иногда, кроме генетической предрасположенности, дополнительно требуется «пусковой механизм», которым может стать:
Известно 2 стадии нейродермита: острая и хроническая.
При острой стадии кожа воспаляется, на ней образуются красные пятна и папулы, эрозии, мокнущие участки и корочки. Высыпания сопровождаются выраженным зудом. Если присоединяется вторичная инфекция, то обнаруживаются гнойничковые поражения.
Для хронической стадии характерны следующие симптомы нейродермита:
- Нижние веки покрываются множественными глубокими морщинами (Складка Денни-Моргана)
- Ногтевые пластины приобретают «полированный» блеск из-за постоянного расчесывания кожи;
- Кожа вокруг глаз темнеет, шелушится;
- Кожа на подошве становится одутловатой и шелушащейся, краснеет и покрывается трещинами;
- Временно выпадают волоски на бровях из-за расчесывания кожи век (псевдо-Хертога симптом)
- В местах наиболее выраженного воспаления в острую стадию, кожа утолщена более четко видны складки кожи (кожный рисунок)
Формы нейродермита
Клинические проявления нейродермита варьируют в зависимости от возраста больного, что хорошо видно на фото. Различают 3 формы заболевания: младенческую, детскую и взрослую.
Младенческая форма встречается у детей первых полутора лет жизни и известна как диатез. Для нее характерно острое течение. Кожа становится отечной, покрывается ярко-розовыми пятнами, пузырьками и корками, наблюдается выраженное мокнутие. Чаще всего болезнь проявляется на лице, но может захватывать волосистую часть головы, ягодицы, голени, кисти.
ДетскаяУ детей 2-12 лет папулы и красные пятна образуются на тыльной стороне кистей, на сгибательных поверхностях и в кожных складках. Кожа становится сухой, покрывается трещинами, на ней проявляется рисунок. Характерная особенность детского нейродермита – «атопическое лицо»: кожа обретает тусклый окрас, а вокруг глаз темнеет, на нижнем веке образуется дополнительная складка.
ВзрослаяУ взрослых людей обычно диагностируется хроническая форма нейродермита с редкими обострениями. Кожа утолщается, становится очень сухой и растрескивается, на ней заметен выраженный рисунок. Сыпь бледно-розового цвета покрывает лицо и шею, спину и грудь, кисти и стопы.
Лечение нейродермита
Лечение нейродермита должно быть комплексным. Только в таком случае удастся получить положительный результат.
Чтобы справиться с болезнью, необходимо:
- прекратить контакт больного с веществом, провоцирующим аллергию;
- провести десенсибилизацию – понизить чувствительность к аллергену;
- подавить воспалительный процесс в коже;
- избавить от неприятной симптоматики;
- предотвратить обострения;
- вылечить сопутствующие заболевания;
- очистить организм от токсинов;
Лечение должно проводиться в любую стадию нейродермита (острую и хроническую). В случае наличия сопутствующих хронических заболеваний дерматолог рекомендует пациенту проконсультироваться с другими специалистами (терапевтом, педиатром, аллергологом, эндокринологом, гастроэнтерологом, отоларингологом, пульмонологом).
Лечение нейродермита зависит от симптомов и причины болезни, возраста пациента и выраженности клинических проявлений. Оно состоит из приема медикаментов, проведения физиотерапевтических процедур, психотерапии.
Медикаментозное лечение включает прием:
- антигистаминных препаратов;
- иммуносупрессивных средств при тяжелом течении заболевания;
- энтеросорбентов
- лекарств, улучшающих пищеварительные процессы при наличии патологии желудочно-кишечного тракта;
- витаминных комплексов (наиболее часто используется витамин А и Д);
- успокаивающих (седативных) препаратов.
Медикаментозная терапия (антигистаминные и иммуносупрессивные препараты) обычно назначается на короткий период, чтобы быстро снять воспалительный процесс, облегчить зуд и прекратить появление новых высыпаний.
Довольно часто болезнь осложняется патологическими изменениями в органах желудочно-кишечного тракта. Вывести продукты метаболизма, уничтожить патогенную микрофлору и нормализовать пищеварение помогут энтеросорбенты, пробиотики, пребиотики, ферменты, бактериофаги и гепапротекторы.
Нередко у людей, страдающих нейродермита, обнаруживается авитаминоз. Витамины и минеральные элементы могут вымываться из организма либо плохо усваиваться из-з сбоев в функционировании пищеварительной системы. Исправить ситуацию, а также активировать метаболизм, ускорить регенерацию помогут витаминно-минеральные комплексы.
Нейродермит вызывает не только физический, но и психологический дискомфорт. Человек чувствует себя непривлекательным, старается избегать общества, у него понижается самооценка, развивается комплекс неполноценности. В особо чувствительных людей могут проявиться психозы и неврозы, что требует помощи психотерапевта. Специалист научит расслабляться и контролировать ситуацию, откорректирует психологический настрой, что способствует быстрому выздоровлению. При депрессии, чрезмерной раздражительности, бессоннице, страхе он подберет седативные препараты, снотворные, антидепрессанты, транквилизаторы.
Наиболее широко в лечении нейродермита используются наружные препараты - гормональные и негормональные средства.
При выборе гормональных мазей врач учитывает возраст пациента, тяжесть болезни и локализацию сыпи. Детям, а также в тех случаях, когда высыпания располагаются на лице, рекомендованы средства слабого действия. Более сильные препараты понадобятся при тяжелом течении заболевания и выраженном утолщении кожи.
Глюкокортикостероидные препараты обладают мощным действием, быстро избавляют от воспаления и зуда, но они способны спровоцировать побочные эффекты при длительном использовании. Поэтому использовать их можно обычно не более 2-3 недель.
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, нейродермита .
Для длительной поддерживающей терапии врачи отдают предпочтение негормональным средствам, среди которых выделяются препараты линии Лостерин (крем, шампунь, гель для душа, цинко-нафталановая паста, крем для ног, крем-мыло для рук). Они содержат сбалансированную комбинацию активных веществ, обеспечивающую максимальный терапевтический эффект, и предназначены для ежедневного ухода за кожей при нейродермите и других дерматологических заболеваниях. В их составе отсутствуют гормоны и красящие вещества. Они не вызывают привыкания и не провоцируют побочных действий. Средства линии Лостерин уменьшают воспаление и зуд, устраняют мокнутие, оказывают отшелушивающее действие, устраняют патогенную микрофлору, восстанавливают пораженные кожные покровы.
Ускорить выздоровление и повысить эффективность лечения способны физиотерапевтические процедуры:
- плазмаферез;
- ультрафиолетовое облучение;
- магнитотерапия;
- лазеротерапия;
- бальнеотерапия;
- гелиотерапия;
- климатотерапия;
- талассотерапия;
- акупунктура;
При сочетании физиотерапии и санаторно-курортного лечения можно добиться продолжительной ремиссии длительностью в несколько лет.
Важное внимание при лечении нейродермита следует уделить диете. Необходимо полностью исключить из рациона продукты, вызывающие обострение заболевания. Основу рациона должны составлять овощные блюда, каши, кисломолочные продукты, вареное мясо.
Диета при нейродермите
Часто за обострение нейродермита ответственна пища. Какой именно продукт вызвал аллергическую реакцию, определяется в лаборатории. По результатам исследования назначается специфическая исключающая диета, при которой в рационе питания пациента ограничиваются вредные для его здоровья продукты. Наиболее аллергенные блюда – это рыба и рыбные бульоны, жареное мясо и мясные бульоны, шоколад, цитрусовые, сладкие ягоды, мед, орехи, икра, грибы, пряные, маринованные, копченые продукты, а также пищевые красители. При обострении заболевания нужно полностью отказаться от опасных продуктов, в дальнейшем по согласованию с врачом они могут понемногу добавляться в ежедневный рацион. Кроме того, под контролем врача возможно краткосрочное лечебное голодание. Основу рациона больного нейродермитом должны составлять овощи, крупы, вареное мясо, кисломолочные продукты. Также диета можно составляться исходя из наличия сопутствующих заболеваний.


Средства для улучшения работы пищеварительной системы
Так как нередко течение патологии осложняется сопутствующими заболеваниями органов пищеварения, лечение нейродермита сочетается с терапией, направленной на нормализацию работы желудка и, главным образом, кишечника. Доказано, что с нормализацией пищеварительных процессов лечение нейродермита проходит быстрее, так как в организме снижается уровень токсидермии и ускоряются процессы регенерации тканей.
Для регуляции работы органов пищеварения применяют препараты разнонаправленного действия:
- энтеросорбенты применяются с целью выведения продуктов метаболизма и удаления вредоносной микрофлоры. Однако их прием может привести к вымыванию витаминов и микроэлементов, поэтому необходимо искусственно восполнять их нехватку. Курс приема энтеросорбентов проводится перед курсом прием препаратов для регуляции работы кишечника. При нейродермите чаще всего применяются активированный уголь и препараты со следующими действующими веществами: аттапульгит, диосмектит, полигидрат полиметилсилоксана, гидролизный лигнин, повидон;
- препараты для нормализации микрофлоры кишечника , в составе которых есть пребиотики (инулин, лактитол, лактулоза, лизоцим), пробиотики (бифидумбатерин, бактисубтил, линекс, пробифор), синбиотики (ламинолакт, нормофлорин, мальтодофилюс), ферменты (панкреатин), гепатопротекторы (фосфолипиды, беатин, глицирризиновая кислота, адеметионин), бактериофаги (синегнойный, стафилококковый, колипротейный).
Психотерапия при нейродермите
Нейродермит – не только физическое, но и психологическое заболевание, которое может привести к негативным последствиям для повседневной жизни пациента, например, вторичным психозам и неврозам. На психику влияют как постоянный физический дискомфорт, зуд, боль, так и неуместное внимание или даже осуждение со стороны общества. Пациенту параллельно с основным лечением требуется помощь психотерапевта, психолога или психоневролога (в зависимости от тяжести заболевания), который научит больного самоконтролю, способам релаксации, а также при необходимости назначит препараты:
- седативные фитопрепараты;
- препараты против бессонницы;
- легкие транквилизаторы и антидепрессанты.
Для назначения психотропных препаратов нужны веские основания, такие как страх, бессонница, повышенная раздражительность, депрессия. Препараты назначаются в малых или средних дозах на определенный период времени.
Профилактика нейродермита
С 1891 года на протяжении длительного периода из большой группы дерматозов в качестве самостоятельного дерматологического заболевания под названием «нейродермит» выделялась патология, развивавшаяся в результате расчесов на участках первичного зуда.
Определения и терминология
Под термином нейродермит понимается хроническое воспалительное дерматологическое заболевание (хронический нейродермит), протекающее с периодами рецидивов и ремиссий, проявляющееся выраженным зудом, появлением и слиянием лихеноидных папул, и развитием участков резко утолщенной кожи с усилением кожного рисунка (лихенификация). Иногда также присутствует нарушение пигментации, возникающие в результате длительных расчесов в ответ на появление первичного зуда.
После длительного изучения в 1935 году диффузный нейродермит был расценен как атопический. Атопия представляет собой генетически обусловленное состояние повышенной чувствительности к аллергенам, сопровождающееся повышенным количеством в крови иммуноглобулинов класса E.
Ограниченный, или локализованный нейродермит был отнесен к заболеваниям, которые не связаны с патологическими аллергическими состояниями и в Международной классификации болезней X пересмотра (МКБ – X) называется простым хроническим лишаем Видаля.
Диффузный аллергический нейродермит был отделен от ограниченного на основании предположения о различиях в этиологии и механизмах развития этих заболеваний. В том же 1935 году Сульцбергером М. С. по отношению к диффузному аллергическому нейродермиту был предложен термин, который и использован в МКБ – X - «атопический дерматит». Этим термином объединены такие существующие ранее понятия, как « », «кожный диатез», «атопическая экзема» и «диффузный нейродермит».
В литературе термины «атопический дерматит» и «диффузный нейродемит» часто используются как синонимы, а ограниченный, или локализованный нейродермит традиционно неверно рассматривается как одна из форм первого.
Таким образом, диффузный нейродермит, в отличие от локализованного, является многофакторным, генетически обусловленным, хроническим, рецидивирующим воспалительным кожным заболеванием. Патология в типичных случаях начинается, как правило, с 6-недельного возраста, характеризуется возрастными особенностями локализации и морфологических элементов в очагах воспаления, устойчивостью к проводимой терапии и проявляется упорным интенсивным зудом кожи, ее реакцией по симпатергическому типу (стойкий белый дермографизм), выраженной лихенификацией и неостровоспалительными полигональными (многоугольными) папулами.
Чем лечить и можно ли вылечить нейродермит?
Для проведения осознанной терапии, назначенной лечащим врачом, пациент должен иметь хотя бы минимальное представление о причинах патологического процесса.
К какому врачу обращаться?
Естественно, что с кожными заболеваниями в первую очередь необходимо обратиться к дерматологу, а при заболевании ребенка - к педиатру. При необходимости эти специалисты составляют программы обследования и лечения с участием терапевта, невролога, психоневролога, аллерголога, гастроэнтеролога, эндокринолога.
Причины возникновения нейродермита
Простой хронический лишай Видаля
Его этиология полностью не выяснена. Чаще всего он возникает у взрослых. Основной патогенетический фактор - это повышение чувствительности кожи к различным раздражителям. Предполагается, что это происходит из-за разрастания окончаний нервов и предрасположенности эпидермиса к раздражениям как ответная реакция на механическую травму.
Главная роль в развитии ограниченного нейродермита отводится нарушениям обменных процессов в организме, функциональным расстройствам и заболеваниям органов пищеварения, особенно желчевыводящей системы и поджелудочной железы, в результате чего развивается хроническая аутоинтоксикация и формирование аутоантигенов. Нередко ограниченный нейродермит является финальной стадией развития других .
Также предполагается, что причиной развития патологии могут быть влияние факторов внешней среды, различные расстройства функций центральной и вегетативной нервной системы, эндокринные нарушения, стрессы и избыточные эмоционально-психологические нагрузки. В некоторых случаях в механизмах развития патологии не исключается и участие аллергических факторов.
Атопический дерматит

Его доля в числе всех дерматозов составляет около 4%, а аллергодерматозов - около 30%. Полифакторный характер заболевания состоит во взаимодействии различных наследственных признаков и многих факторов окружающей среды. В патогенезе болезни главные наследственные звенья - это:
- особенности морфологического и функционального состояния кожных покровов;
- конституциональная аномалия, которая заключается в генетически запрограммированной готовности организма к избыточной продукции иммуноглобулинов класса «E» и освобождению биологически активных веществ в качестве ответной реакции на воздействие аллергенов.
Предрасположенность может существовать неопределенно длительное время без каких-либо клинических проявлений, поэтому эта форма дерматита, даже если клиника развивается только, например, к 20 – 30-летнему возрасту, называется атопической.
Так, например, если родители ребенка здоровы, то риск развития заболевания не превышает 10%, если болен один из родителей, риск заболевания составляет уже приблизительно 56%, оба родителя - 75%. В случае болезни одного ребенка риск заболевания для второго - около 22%, а у монозиготных близнецов - до 85%.
Внешние факторы принимают участие в реализации генетической информации в фенотипе больного человека. Они являются провоцирующим фактором в дебюте патологического состояния, обусловливают его хроническое течение и возникновение рецидивов. При этом патогенетические факторы и их разнообразные сочетания при воздействии внешней среды различной интенсивности способны наследоваться раздельно.
Характер восприимчивости к воздействию внешних факторов во многом зависит от возраста. У детей в раннем грудном и детском возрастах основное влияние на восприимчивость оказывают нарушения функции пищеварения и всасывания, обусловленные недостаточной зрелостью отдельных звеньев пищеварительной системы (лактазная недостаточность), аллергия на определенные пищевые продукты, неправильное питание ребенка, нарушения метаболических процессов и функций печени и желчевыводящих путей, избыток продуктов (цитрусовые, мед, копчености, клубника и земляника, шоколад и др.), содержащих большое количество гистаминолибераторов - веществ, способствующих освобождению в организме гистамина тучными клетками, и т. д.
В старших возрастах все большее значение в развитии диффузного нейродермита приобретают аллергены, находящиеся в воздухе (пыльца растений, шерсть животных, домашняя пыль и клещи, корм для рыб), отсутствие рационального режима, стрессы и психоэмоциональные переутомления, депрессивные состояния, приводящие к расстройствам функции вегетативной нервной системы, гормональная дисфункция или изменения гормонального фона в организме и т. д. Примером последнего является нейродермит в подростковом возрасте или нейродермит при беременности, как атопический, так и ограниченный.
Итак, причинами и факторами риска являются:
- Генетическая предрасположенность.
- Наличие с момента рождения ферментопатий, нарушений функции желудка и кишечника.
- Функциональные расстройства центральной нервной и эндокринной систем, желудочно-кишечного тракта, печени и желчевыводящей системы, дисбактериоз.
- Неправильное питание, курение, злоупотребление алкогольными напитками в период беременности и грудного кормления.
- Преждевременный перевод ребенка на искусственное вскармливание и отсутствие правильного режима его питания.
- Очаги хронической инфекции в организме и состояния иммунодефицита, проявляющиеся снижением в крови иммуноглобулинов “M” и “A”, Tн 1 и Th 2 -лимфоцитов и их дисбалансом, увеличением иммуноглобулинов “G” и “E” и эозинофилов.
- Наличие аллергических реакций, в том числе и у ближайших родственников.
- Применение антибактериальных препаратов и антибиотиков, неправильное проведение вакцинации во время беременности, грудного кормления и в раннем детском возрасте.
- Климатически, экологически и социально неблагоприятные факторы, неправильное и несоответствующее возрасту применение косметических средств по уходу за кожными покровами.
Таким образом, развитие и хроническое течение обусловлены генетической предрасположенностью в сочетании с функциональными нарушениями центральной нервной системы, психоэмоциональными, желудочно-кишечными, нейрососудистыми, обменными и нейрогуморальными расстройствами, аллергическим состоянием организма, нерациональным питанием, различными интоксикациями и неблагоприятными условиями внешней среды.
Психосоматика нейродермита
Одним из основных вопросов изучения механизмов развития нейродермита, имеющих огромное значение в профилактике его обострений и лечении, являются вопросы взаимосвязи психогенных и соматогенных факторов. Ведущая роль в проявлении механизмов психосоматических заболеваний принадлежит неосознанным эмоциональным конфликтам. При зудящих дерматозах саморасчесы рассматриваются как специфический способ подавления тенденций агрессивной направленности в случаях невозможности самоконтроля собственных эмоциональных устремлений.
Кроме того, выраженный зуд является результатом включения расстройств врожденного или приобретенного происхождения в механизмы развития психосоматического нарушения в качестве промежуточного звена, соединяющего непосредственно психологические (эмоциональный конфликт) и соматические механизмы.
Это промежуточное звено, которое объединяет в себе такие связи функционирования организма, как физиологические и нервно-психические, провоцируется и сохраняет устойчивость благодаря воздействию психогенных факторов. При длительном течении оно вызывает реальные морфологические изменения кожного покрова как органа. Именно психосоматика является удерживающим «порочный круг» фактором.
Психическое перенапряжение, стрессовые состояния являются одним из специфических агентов, способствующих развитию или рецидивам атопического дерматита. Для нейродермита неаллергической этиологии, который встречается в 10-20% нейродермитов, главное значение в развитии и хроническом течении при отсутствии причинно-значимых аллергенов приобретают устойчивые расстройства нейровегетативной системы организма.
При любой форме заболевания психосоматические нарушения являются одним из основных звеньев в развитии и рецидивах паталогического состояния и, в то же время, они обусловлены и усугубляются последним, представляя собой сложный «порочный круг». Такие больные характеризуются сниженным порогом к восприятию страха, к избыточному психическому напряжению и различным стрессовым ситуациям.
Практически у всех больных с нейродермитом, особенно с атопической формой заболевания, выявляются различные пограничные расстройства астенического, тревожно-фобического, истерического, ипохондрического и депрессивного характера. Астенические нарушения выражаются в повышенной утомляемости, раздражительности и неустойчивости настроения, в вегетативных расстройствах, нарушениях сна, что приводит к ухудшению памяти и умственной работоспособности. Все это значительно снижает качество жизни, что является для больных людей, в свою очередь, дополнительным стрессом.
Симптомы нейродермита

Очаговый процесс характеризуется длительным, вялым, медленно развивающимся течением с очагами различных размеров (от 1-2 см до 10 см и более) с четкими границами неправильных очертаний. Основные признаки очага на пике развития и в типичных случаях представлены тремя зонами:
- Центральной (внутренней) - зона инфильтрации и лихенификации.
- Средней, образованной изолированными воспалительными папулами, имеющими блестящую поверхность.
- Периферической (наружной) - зона выраженной пигментации с папулами телесной окраски, которая постепенно переходит в здоровую кожную поверхность.
Локализация очагов - различные участки тела, но, в основном, происходит поражение кожи головы (затылочная область), задней и боковой поверхности шеи, на руках - зоны локтевого сгиба, в области пахово-бедренной складки, промежности - межъягодичные складки, аногенитальной зоны и мошонки, а также на ногах в области внутренней поверхности бедер и подколенных ямок.
Дифференциальная диагностика осуществляется с:
- псориазом;
Нетипичными разновидностями патологии являются следующие формы:
- по типу псориаза (псориазеформная);
- остроконечный фолликулярный нейродермит;
- депигментированная форма;
- сикозиформный фолликулит (декальвирующая форма).
Может ли нейродермит перейти в псориаз?
Эти два заболевания имеют много общего как в отношении внешнего вида и механизмов развития, так и в отношении терапии. Однако обычно нейродермит может быть финальной стадией и других дерматозов, но не наоборот.


Атопический дерматит
Медицинскими отечественными и зарубежными школами признаются следующие основные диагностические критерии заболевания:
- Высыпные элементы при истинном их полиморфизме - папулы нефолликулярного, фолликулярного, лихеноидного и пруригинозного характера, чешуйки, экскориации (следы расчесов), корки, лихенификация, трещины, дисхромия (изменение окраски кожи).
- Характерная симметричность расположения сыпи, которая отличается динамикой в зависимости от возраста. Как правило, в детском возрасте сыпь локализуется на лице и голове. С возрастом она распространяется на шею, плечевой пояс, локтевые ямки с переходом на кожу внутренней и наружной поверхности предплечий, тыльную поверхность области запястного сустава и кистей, подколенные ямки, кожу голеней и внутренней поверхности бедер, половых органов.
- Диффузный нейродермит начинается через полгода после рождения, но не позже юношеского возраста, протекает с периодами рецидивов и ремиссий или волнообразно. Обострение течения болезни происходит сезонно, преимущественно, в зимний период, или/и под влиянием провоцирующих факторов.
- Возрастное эволюционирование клинических проявлений - изменение локализации, уменьшение выраженности остроты воспалительных явлений, нарастание процессов лихенификации.
- Выраженный, приступообразный зуд, часто изнуряющего характера, ночной зуд.
- Развитие осложнений в результате вторичного инфицирования.
- Нарушения сна, дисфункция вегетативной нервной системы - кожная «мраморность», белый дермографизм, нарушенный пиломоторный рефлекс («гусиная кожа»), парадоксальный ответ сосудов кожи при проведении фармакологических проб, спазмы гладкой мускулатуры.
- Катаракта, .
- Характерное («атопическое») лицо - «усталое» выражение лица, темная окраска кожи вокруг глаз на фоне бледности или/и слабовыраженной цианотичности и отечности лица, шелушение кожи в области век, глубокие складки и морщинки на нижних и (реже) на верхних веках (линии Денье – Моргана), сухость кожи (ксероз), явления хейлита, волосы в виде «пакли».
- Нередкое сочетание с другими атопическими заболеваниями (атопическая бронхиальная астма, аллергический ринит, аллергический конъюнктивит, лекарственная аллергия) а также частое наличие последних у ближайших родственников.
- Иммунодефицитное состояние - повышение содержания в крови иммуноглобулинов “E” (у 80% больных), “G” и циркулирующих иммунных комплексов, Th 2 -лимфоцитов, эозинофилов, снижение уровня T-супрессоров и T-лимфоцитов.
В соответствии с локализацией проявлений атопического дерматита различают следующие 3 его формы:
- Локализованную, когда общая площадь поражения составляет менее 10% всей кожной поверхности.
- Распространенную - от 10 до 50% поверхности кожи.
- Диффузную - свыше 50%.

В течении патологического процесса различают 3 периода:
- Острый или обострение, проявляющийся преобладанием островоспалительных изменений кожи.
- Подострый. В этот период происходит стихание признаков острого воспалительного процесса - очагов красноты, отека, инфильтративных процессов и мокнутия.
- Период неполной или полной ремиссии, при котором полностью или в основном отсутствует симптоматика острого воспаления, но сохраняется лихенификация. На участках локализации очагов отмечаются изменение кожной окраски (избыточная пигментация или, наоборот, сниженная пигментация), атрофические явления, шелушение и снижение эластичности кожи. При неполной ремиссии могут быть отдельные инфильтративные очаги и экскориации с преобладанием избыточной пигментации, шелушения эпидермиса и сухости.
3 степени тяжести течения:
- Легкая - обострения редкие и кратковременные, очаги имеют ограниченно-локализованный характер, зуд незначительный, хороший эффект от проводимой терапии.
- Средняя - 3 – 4 обострения в течение года, которые, по сравнению с легким течением, более длительные, очаги носят распространенный характер, результаты терапии выражены недостаточно или не всегда.
- Тяжелая - обострения частые и продолжительные, поражение кожных покровов распространенное или диффузное, зуд интенсивный, иногда нестерпимый, результаты лечения незначительные.
В зависимости от клинических проявлений диффузный аллергический нейродермит подразделяют на формы:
- Экссудативную, которая характеризуется и отеком, микровезикулезными высыпаниями, сопровождающиеся мокнутием с последующим образованием корок.
- Эритематозно-сквамозную простую, сопровождающуюся шелушением на фоне эритемы.
- Эритематозно-сквамозную с лихенификацией - наличие множественных папул, экскориации и явления лихенификации.
- Лихеноидную, характеризующуюся наличием множественных папул, сливающихся в сплошные очаги, шелушением, множественными экскориациями.
- Лихеноидно-пруригинозную, которая представлена лихенифицированной кожей, на фоне которой расположены мелкие везикулы и отечные папулы.
В соответствии с возрастом различают 3 стадии (формы) заболевания:
- Младенческую - у детей до 2-летнего возраста, когда появляются первые симптомы. Основные причинные факторы - нарушения пищеварения, всасывания, гепатобилиарной системы, метаболических процессов, режима и рациона питания, дисбактериоз. В этот период болезнь протекает остро в виде экссудативной формы с преобладанием отечных покраснений, мокнутия и корок или в виде эритематозно-сквамозной («сухой») формы.
- Детскую - от 2-х до 13 лет (до полового созревания). Из провоцирующих факторов с возрастом все большее значение приобретают сенсибилизация к пыльце, грибковой инфекции, пылевым клещам, а также поливалентная сенсибилизация, психоэмоциональные нагрузки, отсутствие рационального режима и переутомление. На этой стадии преобладают явления хронического воспаления. Заболевание протекает в виде эритематозно-сквамозной простой и эритематозно-сквамозной с лихенификацией форм. Последняя является началом хронизации процесса. Также отмечается появление психоневротических и вегетативно-сосудистых расстройств.
- Подростковую и взрослую - у лиц старше13 лет. На этой стадии болезнь протекает в виде лихеноидной и лихеноидно-пруригоподобной форм.
Очень часто, особенно при тяжелой степени течения, возможно присоединение вторичной инфекции, преимущественно стафилококковой, с появлением гнойничковых элементов, гнойных корок, повышением температуры тела, а также возникновением рецидивирующего . При присоединении герпетической инфекции развивается герпетиформная экзема Капоши.
Как у детей, так и среди взрослых возможно появление атопического хейлита, который длительное время может быть единственным симптомом диффузного аллергического нейродермита. Атопический хейлит проявляется поражением красной каймы губ, особенно интенсивно - в области уголков.
Заболевание начинается с появления зуда и отечного покраснения вокруг рта и области красной каймы. Острый период быстро сменяется лихенификацией, а в области красной каймы появляются сухость, мелкопластинчатое шелушение, множественные радиальные бороздки с трещинками между последними. В области углов рта кожа длительно инфильтрирована с радиальными трещинами.
Диагностика
Главными диагностическими критериями являются:
- зуд кожи;
- типичная морфологическая картина высыпаний - папула и везикула в сочетании со вторичными элементами;
- хроническое течение с рецидивами;
- раннее (до 2-летнего возраста) начало паталогического процесса;
- анамнестические данные о наличии атопии.
Дополнительные критерии:
- нарушение ороговения кожи с усилением кожного рисунка на ладонях;
- локализация кожных изменений на кистях и стопах;
- часто повторяющиеся стафилококковые и герпетические кожные поражения;
- экзематозные изменения в области сосков;
- рецидивы конъюнктивитов;
- повышенное содержание в крови эозинофилов;
- повышение уровня общего иммуноглобулина “E” в сыворотке крови;
- при проведении кожных проб с аллергенами - реакции немедленного типа;
- эритродермия;
- белый дермографизм;
- катаракта;
- дополнительные кожные складки на нижнем веке (Складки Денни – Моргана»);
- темные «круги» под глазами и избыточная периорбитальная пигментация.
Для диагностики атопического дерматита необходимо наличие не меньше любых 3-х главных и 3-х и больше дополнительных критериев, сохраняющихся на протяжении минимум 6-и недель.
Как лечить нейродермит
Концепция многофакторности как ограниченного, так и диффузного нейродермита является обоснованием для использования широкого спектра терапевтического воздействия. Учитывая высокую устойчивость этих дерматозов к терапии, сроки лечения индивидуальные, но, как правило, достаточно длительные и зависят от стадии, тяжести течения патологического процесса и длительности обострений и т. д.
Программы лечения основаны на следующих принципах:
- Меры по предупреждению контакта с аллергенными веществами.
- Коррекция главных фоновых расстройств.
- Использование терапии общего характера.
- Местное воздействие.
- Профилактическое лечение.
Исключение контакта с аллергенами
В качестве первой и одной из основных мер предусматривается выявление пищевых аллергенов и неукоснительное соблюдение элимиционной диеты. Кроме того, диета при нейродермите не должна содержать значительное количество углеводов, острые, копченые, маринованные и цитрусовые продукты, яйца, специи, кофе и какао. Рекомендуются продукты с богатым содержанием клетчатки для предотвращения запоров и в целях элиминации (выведения) из кишечника токсических веществ, образующихся в процессе пищеварения.
Необходимо исключить прием лекарственных препаратов и контакт с бытовой химией, которые хотя бы один раз привели к симптомам их непереносимости, постоянно проводить мероприятия по устранению плесневого грибка и клещей, содержащихся в постельном белье и домашней пыли, отказаться от содержания в квартире аквариумных рыб и домашних животных.
Коррекция основных фоновых нарушений
Должна включать рекомендации психолога или психоневролога, позволяющие устранять условия для переутомления, нарушений сна, психоневротических нагрузок и стрессовых ситуаций. В целях нормализации психоэмоционального состояния используется и медикаментозное лечение нейродермита с применением седативных препаратов, нейролептиков, транквилизаторов и антидепрессантов.
Общая дезинтоксикационная и гипосенсибилизирующая терапия проводится посредством внутривенного введения растворов тиосульфата натрия и глюконата или хлорида кальция. Соответствующей коррекции требуют выявленные дисбиоз кишечника, расстройства функции желудочно-кишечного тракта, эндокринной, гепатобилиарной и мочевыделительной систем. Кроме того, обязательной санации подлежат очаги хронической инфекции в организме.

Общая терапия
Заключается в преимущественном назначении препаратов противозудного и антиаллергического действия.
Чем снять зуд?
Такими свойствами в сочетании с длительным воздействием обладают современные антигистаминные препараты, которые, к тому же, лишены седативного эффекта - Цетиризин, Лоратадин и Дезлоратадин, Фексофенадин, Астемизол, Эбастин.
Противовоспалительными, антиаллергическими и противозудными (опосредованно) свойствами обладают глюкокортикостероидные средства. Однако внутрь они назначаются только в случаях выраженных обострений, отсутствия гнойных осложнений и резистентности заболевания к другим терапевтическим методам.
Кроме того, назначаются иммунотропные средства:
- при выявлении клинических признаков иммунологических нарушений;
- в целях коррекции иммунных нарушений вторичного характера у пациентов, которые длительное время и часто болеют заболеваниями, вызванными респираторно-вирусной инфекцией;
- в случаях развития осложнений нейродермита в виде вторичной кожной инфекции, фурункулеза, кандидомикоза и др.
Такими иммуномодуляторами являются Метилурацил, Диуцифон, Нуклеинат натрия, Продигиозан, Ликопид, Имунофан, Лейкинферон, Аффинолейкин и др.
В случае тяжелого течения атопического дерматита применяется иммуносупрессоры - преимущественно, циклоспорин A, а также плазма-, лимфа- или лейкаферез (в условиях стационарного лечения).
Местная терапии
В этих целях может применяться паста, крем или мазь от нейродермита с содержанием нафталана, серы, дегтя, ихтиола, цинка, которые обладают противовоспалительными и кератолитическими свойствами. Например, цинковая мазь оказывает противовоспалительное, подсушивающее, вяжущее и смягчающее действие.
Кроме того, в домашних условиях по согласованию с врачом можно использовать такие народные средства, как ванны и примочки с экстрактами или отварами зверобоя, календулы, шалфея, череды, корня валерианы.
В случаях выраженного зуда и симптомов воспаления на ограниченные участки необходимо наносить лосьон, крем или мазь с такими препаратами последнего поколения, как Локоид, Элоком, Апулеин, Целестодерм, Латикорт, Адвантан, Белодерм, Мометазон, а при пустулезной сыпи - наружные лекарственные формы с антибиотиками.
В последние годы при первых симптомах нейродермита успешно используется в виде 1% крема негормональный препарат пимекролимус. Он селективно подавляет синтез и освобождение медиаторов воспаления. Безопасность препарата позволяет применять его на значительных площадях поражения даже у детей с 3-месячного возраста.
Немаловажное значение в наружной терапии отводится и таким иммуноспрессивным методам, как , селективной фототерапии и низкоинтенсивной лазерной терапии.
Профилактические меры
Целью профилактического лечения являются предупреждение обострений, усиления и расширения спектра сенсибилизации организма, увеличение длительности периодов ремиссии. При выраженной сезонности обострений рекомендуются в осенне-зимний период курсы УФО, приема витаминов, десенсибилизирующих и антигистаминных средств, в весенне-летний период желательно лечение на приморских курортах.
Успех и длительность терапии любых форм нейродермита во многом зависят от правильно разработанной программы, основанной на принципах комплексного и этапного подхода к проведению лечения с учетом причин, факторов риска, возраста и индивидуальных особенностей организма каждого пациента.





