Васкулярные заболевания. ЦВБ (Цереброваскулярная болезнь, недостаточность) — какие осложнения могут быть, прогноз специалиста
Цереброваскулярные заболевания (ЦВЗ) разделяются на острые (инсульты и преходящие нарушения мозгового кровообращения – транзиторные ишемические атаки – ТИА ) и хронические формы (хроническая ишемия мозга – дисциркуляторная энцефалопатия – ДЭ, сосудистая деменция). В основе хронических форм ЦВЗ лежит прогрессирующее многоочаговое или диффузное поражение головного мозга, проявляющееся клинически неврологическими, нейропсихологическими и/или психическими нарушениями. В Международной классификации болезней 10-го пересмотра термин ДЭ отсутствует, однако в нашей стране ДЭ наиболее часто используется для обозначения разных клинических форм хронической недостаточности мозгового кровообращении.
- Согласно Всемирной организации здравоохранения
(ВОЗ) установлено свыше 300 факторов риска, связанных с инсультом, которые сведены в четыре категории:
- основные модифицируемые факторы риска (высокое артериальное давление – АД, атеросклероз, курение, гиподинамия, ожирение, нездоровая диета, диабет);
- другие модифицируемые факторы риска (социальный статус, психические расстройства, эмоциональное перенапряжение, злоупотребление алкоголем или наркотиками, определенные медикаменты);
- немодифицируемые факторы риска (возраст, наследственность, национальность, пол);
- «новые» факторы риска (гипергомоцистеинемия, васкулиты, анормальное свертывание крови).
- Клинико-патогенетические формы ЦВЗ
. Несмотря на многочисленные факторы риска, различают наиболее значимые клинико-патогенетические варианты хронических клинических форм ЦВЗ:
- Атеросклеротический – характерно поражение крупных магистральных и внутричерепных сосудов по типу диффузного или локального стеноза при развитости и сохранности коллатеральных путей кровообращения.
- Гипертонический – патологический процесс развивается в более мелких ветвях сосудистой системы головного мозга (субкортикальная артериосклеротическая энцефалопатия, энцефалопатия Бинсвангера – развитие лакунарных зон ишемии и тяжелых нейропсихологических нарушений с эпилептическим синдромом). При данном варианте часто развивается мультиинфарктная энцефалопатия – множественные, преимущественно лакунарные, мелкие инфаркты, возникающие на фоне АГ, при мелких кардиогенных эмболиях, ангиопатиях и коагулопатиях (антифосфолипидный синдром, васкулиты и т.д.).
- Кардиогенный – в развитии нарушений мозгового кровообращения патология сердца играет более значительную роль, чем предполагалось ранее. Так, кардиогенная тромбоэмболия сосудов мозга является причиной 15–20% случаев возникновения ишемического инсульта. Не меньшее значение в развитии хронических форм сосудистого поражения мозга имеют расстройства системной гемодинамики кардиального генеза. Они могут быть как причиной прогрессирующей глобальной ишемии мозга, так и приводить в условиях стенозирующего поражения мозговых сосудов к развитию преходящей или стойкой очаговой ишемии мозга.
- Весь диапазон неврологических нарушений при ДЭ
часто группируют в пять основных синдромов:
- вестибулярно-атактический;
- пирамидный;
- амиостатический;
- псевдобульбарный (характерны нарушения по типу дизартрии, дисфагии, дисфонии - голос становится тихим, монотонным -, слюнотечение, снижение контроля функций тазовых органов и когнитивные расстройства;
- психопатологический (характерны неврозоподобные, астенические и астенодепрессивные нарушения, затем к ним присоединяются дисмнестические и интеллектуальные расстройства);
- (иногда отдельно выделяют дисмнестический и цефалгический синдромы).
Диагностика . В основе диагностики ЦВЗ лежит выявление клиническими и инструментальными методами (электрокардиограмма, эхокардиограмма, холтеровское мониторирование, ультразвуковая допплерография магистральных, экстракраниальных и интракраниальных сосудов, дуплексное сканирование, компьютерная томография, магнитно-резонансная ангиография, спиральная компьютерно-томографическая ангиография) отчетливой причинно-следственной связи между нарушением церебрального кровоснабжения и поражением головного мозга. Существенную помощь в диагностике мультиинфарктной деменции оказывает ишемическая шкала Хачинского. Для формулировки окончательного диагноза имеют значение локализация и размеры инфаркта, общее количество очагов.
Лечение . Учитывая сказанное, очевидна вторичность поражения вещества головного мозга, поэтому в идеале лечение ЦВЗ должно включать воздействия, направленные на основное заболевание, инициировавшее поражение мозговой ткани (атеросклероз, АГ, васкулиты и др.), коррекцию основных синдромов, воздействие на церебральную гемодинамику и метаболизм. Профилактика прогрессирования ЦВЗ проводится с учетом их гетерогенности: при субкортикальной артериосклеротической энцефалопатии и мультиинфарктном состоянии на фоне АГ в основе лечебных мероприятий лежит нормализация АД с коррекцией извращенного циркадного ритма АД. При мультиинфарктном состоянии на фоне множественных кардиоэмболий, ангио- и коагулопатий (особенно при антифосфолипидном синдроме) показан прием антиагрегантов (ацетилсалициловая кислота из расчета 1 мг на 1 кг массы тела в день, или клопидогрел, или дипиридамол 150–200 мг/сут) и антикоагулянтов (при нарушениях ритма сердечной деятельности абсолютно показан варфарин под контролем международного нормализованного отношения). При атеросклеротической энцефалопатии наряду с антиагрегантами и антисклеротической терапией (диета, статины) при наличии стеноза более 70% от объема сосуда показаны реконструктивные операции. В профилактическое консервативное лечение по мере необходимости включают вазоактивные средства: пентоксифиллин, винпоцетин и др. Лечение основных неврологических синдромов проходит при использовании ноотропов, аминокислотных препаратов и нейромедиаторов (глицин, нейромидин, актовегин, церебролизин, холина альфосцерат и др.), при нарушении когнитивных функций – препараты гинкго билоба, антихолинэстеразные препараты, при головокружении и шуме в ушах целесообразно назначение бетагистина по 24 мг 2 раза в день. В настоящее время имеются существенные доказательства в пользу того, что дозированная физическая активность оказывает благотворное влияние на множество факторов риска сердечно-сосудистых заболеваний.
Из этой статьи вы узнаете: что такое цереброваскулярная болезнь (сокращенно ЦВБ), ее причины и виды. Симптомы и способы лечения.
Дата публикации статьи: 13.11.2016
Дата обновления статьи: 25.05.2019
Цереброваскулярная болезнь – заболевание головного мозга, обусловленное постепенным прогрессирующим поражением тканей мозга на фоне хронического нарушения мозгового кровообращения. В основе болезни лежит патологическое изменение мозговых (церебральных) сосудов, приводящее к недостаточному кровоснабжению клеток мозга, и, как следствие, кислородному голоданию тканей.
ЦВБ развивается поэтапно на фоне каких-либо сосудистых заболеваний. Сначала из-за патологии сосудов нарушается кровообращение мозга, приводящее его к кислородному голоданию. Хронический недостаток кислорода и питательных веществ приводит к нарушению различных функций мозга. Формируются сначала преходящие, а потом стойкие органические изменения в мозговой ткани. Клинически это проявляется когнитивными расстройствами личности – многократными перепадами настроения, снижением интеллекта, затруднением запоминания.
Цереброваскулярную болезнь полностью излечить невозможно, т. к. она напрямую зависит от первопричины, например, гипертонии, которая тоже не вылечивается, а только корректируется. Заболевание очень распространено. Диагностируется более чем у 50% пациентов после 60–75 лет. Развивается постепенно, на протяжении многих лет. Его симптомы неизменно сказываются на качестве жизни человека, нередко представляя серьезную угрозу из-за осложнений, главное из которых – инсульт.
Инсульт - острое нарушение мозгового кровообращения. Во взрослой практике инсульты занимают 3-е место среди причин смерти во всем мире после сердечно-сосудистых заболеваний и злокачественных опухолей всех локализаций. Заболеваемость инсультом значительно варьирует в разных странах - от 1 до 5 случаев на 1000 населения в год. Наименьшая заболеваемость регистрируется в странах Скандинавии (0,4 на 1000), высокая - в странах Восточной Европы, России. В первый месяц после развития инсульта умирает 17% пациентов, в первые 5 лет - 40%.
Инсульт наносит обществу огромный экономический ущерб. Средние затраты на одного больного с инсультом в Швеции от момента заболевания до смерти составляют 75 тыс. евро. В США расходы в связи с инсультом оценивают в 6,5-11,2 млрд долларов в год. За последние десятилетия в развитых странах заболеваемость и смертность от инсульта снизились, так как приняты и успешно осуществляются программы по профилактике инсульта и лечению заболеваний, приводящих к нему. В РФ эти показатели остаются высокими, как и факторы риска развития инсульта.
Среди всех форм инсульта преобладают инфаркты мозга (65,58% случаев), внутримозговые кровоизлияния встречаются с частотой 14,1%, субарахноидальные кровоизлияния - 3%, остальные формы - 18,77%. Соотношение между ишемическим и геморрагическим инсультом составляет 4:1 (табл. 15).
Таблица 15. Классификация инсульта
Также выделяют преходящее нарушение мозгового кровообращения, при котором неврологические симптомы регрессируют в течение 24 ч, и малый инсульт, или инсульт с обратимым неврологическим дефицитом, при котором симптоматика регрессирует в течение 3 нед. О прогрессирующем инсульте говорят, если клинические симптомы продолжают нарастать; завершенный инсульт характеризуется стабильной клинической картиной.
Факторы риска цереброваскулярных заболеваний подразделяют на немодифицируемые (возраст, наследственная предрасположенность) и модифицируемые (артериальная гипертензия, фибрилляция предсердий, инфаркты миоакарда, табакокурение, транзиторно-ишемическая атака, стеноз сонной артерии, сахарный диабет, повышение холестерина в крови).
В последние годы отмечается тенденция роста заболеваемости инсультом у детей. Причины инсульта у детей: врожденные и приоб- ретенные пороки сердца, ревматизм, эндокардит, заболевания сосудов (васкулиты, периартерииты) и крови (анемии, лейкозы, тромбоцитопеническая пурпура, коагулопатии). Предрасполагают к инсультам васкулопатии при системной соединительнотканной дисплазии (например, при синдроме Элерса-Данлоса). Нередко инсульты осложняют различные болезни обмена (митохондриальные болезни, гомоцистинурия и др.), нейроинфекции, травмы, ангиодисплазии (синдром Штурге-Вебера). Причины инсульта представлены в табл. 17.
Тактика при инсульте. Основной принцип оказания помощи - этапность (табл. 16).
Таблица 16. Этапы оказания медицинской помощи при инсульте
Преходящее нарушение мозгового кровообращения (ПНМК), или транзиторные ишемические атаки (ТИА), чаще связаны с кардиогенной или артерио-артериальной эмболией, гемодинамическими нарушениями при выраженном стенозе сонных или позвоночных артерий, васкулитом, коагулопатией. Продолжительность симптомов при ТИА не превышает 20 мин. ТИА служат предвестниками не только инсульта, но и инфаркта миокарда. Их дифференцируют с другими пароксизмальными состояниями: эпилептическими приступами, синкопаль- ными состояниями, мигренью, демиелинизирующими заболеваниями,
гипогликемией, истерией. Диагностика направлена на выяснение причин ТИА и определение бассейна (каротидный или вертебробазилярный).
Таблица 17. Редкие причины инсульта
Тромботический инсульт возникает на фоне атеросклеротического поражения вне- или внутричерепных артерий. Атеросклеротическая бляшка (атерома) формируется в артериях крупного или среднего калибра, часто в области деления на ветви (например, в области бифуркации сонных артерий). Растущая атерома не только сужает просвет сосуда, но и способствует формированию тромба, приводя к закупорке (окклюзии) сосуда. При хорошем коллатеральном кровотоке через артерии виллизиева круга и медленном развитии даже полная окклюзия остается асим- птоматичной. Однако от тромба могут отделяться сгустки, закупоривая дистальные ветви сосудов (артерио-артериальная эмболия). Кроме того, в условиях ограничения кровотока по крупной артерии страдают наиболее отдаленные участки - так называемые зоны водораздела, находящиеся на границе двух сосудистых бассейнов от разных артерий. Именно два последних механизма часто бывают непосредственной причиной острой ишемии мозга, приводящей к фокальному некрозу (инфаркту мозга).
При атеротромботическом инсульте симптомы часто развиваются в ночное время и пациент просыпается с парезом или афазией. Если же инсульт возникает в дневное время, характерно постепенное или ступенеобразное нарастание неврологического дефекта в течение нескольких часов. После возникновения первых симптомов состояние временно стабилизируется, сменяясь новым ухудшением, пока инсульт не охватит весь бассейн пораженного сосуда. Общемозговые симптомы (головная боль, нарушение сознания - от галлюцинаций до комы, эпилептические судороги) чаще отсутствуют, но при обшир- ных инфарктах они выражены, как при геморрагическом инсульте.
Эмболия мозговых сосудов. Источником эмбола служат тромбы в левом желудочке (инфаркт миокарда, кардиомиопатия), левом предсердии (мерцательная аритмия), вегетации на клапанном аппарате,
атеросклеротические бляшки крупных сосудов. Эмбол отрывается от источника и током крови заносится в церебральный сосуд, который и закупоривает. Затем он подвергается фибринолизу, что приводит к восстановлению кровотока. При длительном стоянии эмбола в просвете сосуда возникает диапедезное кровоизлияние в некротическую ткань, и ишемия осложняется геморрагическим инфарктом. Клинически характерны внезапность развития клинической симптоматики и максимальное ее проявление с начала заболевания.
Гемодинамический инсульт возникает при грубом стенозе магистральных артерий в случае резкого падения артериального давления. Возникает ишемия зон водораздела (наиболее отдаленных участков с меньшим развитием коллатералей), например на границе бассейнов средней и передней мозговых артерий или средней и задней мозговых артерий.
Лакунарные инфаркты составляют 20% всех случаев при поражении мелких артерий глубинных отделов мозга. Поэтому чаще лакунарные инфаркты локализуются в базальных ядрах, внутренней капсуле, таламусе, мосте, мозжечке. Размер лакун - от нескольких мм до 1,5 см Самая частая причина - гипертоническая болезнь. Инсульт развивается во сне и при бодрствовании. Характеризуется постепенным нарастанием неврологической симптоматики в течение нескольких часов. Отсутствуют общемозговые симптомы, очаговые корковые нарушения (афазия, апрак- сия), гемианопсия и изменения на ЭЭГ. Основные лакунарные синдромы: 1) чисто двигательный инсульт, 2) чисто сенсорный инсульт, 3) сенсомоторный инсульт, 4) атактический инсульт, 5) дизартрия и неловкость кисти.
Внутримозговое кровоизлияние. Чаще возникает при артериальной гипертензии с разрывом микроаневризм вследствие поражения сосудистой стенки. Истечение крови длится от нескольких минут до нескольких часов, пока не сформируется тромб. Растущие гематомы вызывают нарастание неврологических симптомов. Причинами внутримозгового кровоизлияния бывают также сосудистые мальформации, геморрагические диатезы, антикоагулянты, тромболитики, симпатолитики, васкулиты, опухоли мозга. Нарастание симптомов происходит в течение нескольких часов и даже суток. Характерно сочетание очаговых с выраженными общемозговыми симптомами (головная боль, тошнота, рвота, нарушение сознания).
Клинические симптомы инсульта в разных сосудистых бассейнах (табл. 18). Летальный исход может наступить при массивных полушарных кровоизлияниях с дислокацией мозга и вклинением ствола, а также при прорыве крови в желудочки с развитием внутрижелудочкового кровоизлияния.
Таблица 18. Клинические проявления инсульта в зависимости от расположения очага

Субарахноидальное кровоизлияние (САК) в 80% случаев обусловлено разрывом аневризмы, локализованной в области виллизиева круга. Заболевают чаще молодые люди после 30 лет. Причинами могут быть также травма, тромбоз или расслоение внутримозгового сосуда. Клинически САК проявляется внезапной интенсивной головной болью вследствие повышения внутричерепного давления, приводящего к потере сознания. Отмечаются рвота, менингеальные симптомы. Иногда появляются симптомы поражения глазодвигательных нервов, психомоторное возбуждение. На глазном дне выявляются кровоизлияния. Диагноз основан на исследовании ЦСЖ. Для поиска аневризм проводят КТ с контрастированием. В первые несколько дней погибает 10% больных, в дальнейшем риск зависит от повторного кровоизлияния.
Диагностика. Врач скорой помощи предполагает диагноз - ОНМК, проводя дифференциальный диагноз с другими пароксизмальными состояниями и оценивая витальные функции, и обеспечивает как можно более раннюю госпитализацию. После поступления в стационар подтверждают диагноз и определяют тип инсульта (ишемический, геморрагический), уточняют патогенез и локализацию (сосудистый бассейн). Для этого проводят нейровизуализацию, предпочтительно КТ головного мозга, так как этот метод позволяет визуализировать инсульт в первые несколько часов, уточнить его локализацию и тип (табл. 19). ЭКГ проводят для выявления инфаркта миокарда, аритмий и других нарушений. Клинический анализ крови и мочи, биохимический анализ крови проводят для выявления патологии крови, электролитов, глюкозы, липидов. УЗДГ сонных артерий проводят для исключения причины ОНМК. При подозрении на кардиоэмболический инсульт проводят ЭхоКГ. При подозрении на внутричерепные осложнения инсульта необходима экстренная консультация нейрохирурга для реше- ния вопроса о дальнейшей диагностической и лечебной тактике. В плановом порядке больного осматривают ревматолог, кардиолог, нефролог, эндокринолог - для диагностики и лечения причин инсульта.
Лечение. В острейшем периоде (первые 3-5 сут): поддержание жизненно важных функций (дыхание, гемодинамика, водноэлектролитный баланс, гомеостаз); в период «терапевтического окна» - ограничение размеров сосудистого поражения, предупреждение осложнений, вторичная профилактика повторного инсульта. При состоявшемся инсульте проводят комплекс реабилитационных мероприятий и вторичную профилактику инсульта.
Таблица 19. Клинические проявления инсульта в зависимости от сосудистого бассейна
Инсульты в каротидном бассейне (поражение лобной, теменной и височной доли, подкорковых ядер, гипоталамуса, зрительного перекреста) | Инсульты в вертебробазилярном бассейне (поражение ствола, мозжечка, затылочной доли) |
Гемипарез Гемигипестезия Афазия и апраксия (при поражении доминантного полушария) Спутанность и игнорирование противоположной половины тела (при поражении субдоминантного полушария) Слепота или снижение зрения с одной стороны Гомонимная гемианопсия Парез взора в противоположную очагу сторону - «глаза больного смотрят на очаг» Парез нижней половины лица | Головокружение Тошнота и рвота Диплопия Дизартрия и дисфагия Атаксия Амнезия Корковая слепота Тетрапарез Онемение вокруг рта Снижение слуха Парез всей половины лица Парез взора в сторону очага - «глаза больного отворачиваются от очага» Альтернирующие симптомы ствола |
Лечение в остром периоде 1. Базисная терапия включает мероприятия, которые проводят при любом инсульте с целью профилактики его осложнений.
Восстановление проходимости дыхательных путей, предупреждение аспирации, оксигенация. Удаляют слизь и мокроту из дыхательных путей, подают увлажненный кислород через маску или носовой катетер, по показаниям проводят интубацию, санацию трахеобронхиального дерева, ИВЛ.
Поддержание гемодинамики (контроль АД и сердечной деятельности). Нельзя резко снижать АД после инсульта, возможен повторный инсульт! Обычно оно спонтанно уменьшается в течение первых суток. АД не следует снижать, если оно ниже 220/120 мм рт.ст. Снижают не более чем на 10% исходного, предпочтительно назначать бета-блокаторы и ангиотензин превращающего фермента. Гипотензию корригируют кристаллоидными или коллоидными растворами.
Борьба с отеком мозга и внутричерепной гипертензией, которая достигает своего пика на 3-е сут и сопровождается нарастанием общемозговых симптомов. Для лечения назначают диуретики. Кортикостероиды могут повысить уровень глюкозы!
Поддержание водно-электролитного баланса под контролем общего и биохимического анализов крови - изотонический раствор хлорида натрия, 5% раствор глюкозы.
Коррекция гипогликемии (введение 10-20% раствора глюкозы) и гипергликемии - малые дозы инсулина.
Коррекция болевого синдрома - анальгетики, пассивные движения при гипертонусе.
Жаропонижающие средства при повышении температуры выше 38 о С, по показаниям - антибиотики. Следует помнить, что внутрибольничная легочная инфекция - ведущая причина смерти больных. Для ее предупреждения необходимы дыхательная гимнастика, ранняя мобилизация больного.
При психомоторном возбуждении применяют реланиум, галоперидол, избегая побочной седации.
При тошноте и рвоте - церукал, мотилиум.
Антиэпилептическая терапия при судорогах (реланиум, АЭП).
Питание начинают на 1-2 сут. Для предотвращения аспирации исключают дисфагию. Если больной не может глотать, кормление проводят через зонд. При запорах назначают слабительные, очистительные клизмы.
Профилактика пролежней - обработка кожных покровов, смена постельного белья, пассивные движения. Обработка покраснения и мацерации антисептиками.
Профилактика контрактур - лечебная гимнастика с 2-го дня (10-20 движений в каждом суставе). Укладка конечностей в физиологическое положение. Ранние реабилитационные мероприятия улучшают исход инсульта.
2. Дифференцированная терапия ишемического инсульта. В первые 3-6 ч (в период «терапевтического окна») можно предупредить гибель ишемизированных нейронов. Назначают фибринолитики, восстанавливающие проходимость закупоренного сосуда, и нейро- протекторы: антагонисты возбуждающих аминокислот, блокаторы кальциевых каналов, ингибиторы перекисного окисления липидов, ганглиозиды, факторы роста нервов, стабилизаторы мембран. Однако их эффективность не доказана. При тромбозе и
эмболии назначают тромболитики - рекомбинантный активатор тканевого плазминогена. При исключении геморрагии назначают гепарин по 5-10 тыс. ЕД в/в или п/к 4-6 раз в сутки под контролем времени свертывания. Антиагреганты (аспирин, тромбоАсс) назначают, если не показан гепарин. Антагонисты кальция (нимодипин) - 30-60 мг внутрь 3-4 раза в сутки или в/в капельно при раннем применении. Для улучшения реологических свойств крови - трентал 200 мг в/в капельно вместе с 200 мл изотонического раствора натрия хлорида.
3. Лечение кровоизлияния. Введение прокоагулянтов (дицинон) не оправдано, так как к моменту начала лечения кровотечение уже останавливается. Хирургическое лечение - декомпрессия, удале- ние гематом при массивном кровоизлиянии.
4. Лечение САК имеет основную цель предупредить повторное кровоизлияние. Лечение хирургическое (клипирование аневризмы).
5. Реабилитационная терапия должна быть непрерывной и особенно активной в первые 6 мес после инсульта. Сразу после выписки из стационара реабилитационные мероприятия целесообразно проводить в условиях санатория или диспансера, а затем в домашних условиях. Необходимы речевая терапия, тренировка двигательных функций, бытовая адаптация, антидепрессивная терапия. Инсульты у детей (рис. 9.1-9.3). Причины возникновения инсульта
у детей в 25% случаев остаются неизвестными. Наиболее частая причина ишемических инсультов у детей - это врожденная или приобретенная патология сердца. При право-левых шунтах венозный эмбол может пройти малый круг кровообращения и достичь головного мозга. Хирургическая коррекция врожденных пороков сердца уменьшает риск инсульта. Ревматические изменения клапанов сердца и другие приобретенные пороки также вызывают инсульты у детей. Эмболии церебральных сосудов встречаются у детей с рабдомиомой сердца, миксомой предсердного клапана, первичной сердечной лимфомой. Причиной инсульта часто могут служить гемоглобинопатии, гомозиготная серповидно-клеточная болезнь и др. Не менее половины числа всех детей с ишемическими инсультами имеют дефекты коагуляции. Различные врожденные и приобретенные патологии почек и печени могут приводить к дефициту естественных антикоагулянтов - протеина С, протеина S и антитромбина 111.
Антифосфолипидный синдром является фактором высокого риска формирования как артериальных, так и венозных тромбов (характерны

Рис. 9.1. Головной мозг ребенка, 11 лет:
а - МРТ головного мозга ребенка 11 лет с левосторонний гемипарез, ишемический инфаркт в бассейне правой средней мозговой артерии; б - ангиограмма того же ребенка, стеноз проксимальной части правой средней мозговой артерии

Рис. 9.2. КТ (а) и МРТ (б) головного мозга, острое кровоизлияние в вещество мозга. Внутричерепная гематома привела к дислокации. Церебральная ангиография (в, г) выявляет мешотчатую аневризму средней мозговой артерии

Рис. 9.3. Мальформация вены Галена у ребенка, 3 мес. На МРТ между затылочной долей и мозжечком видна расширенная вена Галена
тромбозы глубоких вен нижних конечностей). В 50% таких случаев тромбозы могут наблюдаться в сосудах головного мозга. Расслоение артерий может возникать как после травмы (например, перитонзиляр- ного абсцесса и его лечения), так и спонтанно. Для позвоночных артерий наиболее характерно расслоение на уровне тел С 1 -С 2 позвонков.
Внутричерепные васкулиты на фоне менингита могут являться причиной артериальных и венозных тромбозов, внутримозговых или субарахноидальных кровоизлияний. Наиболее часто осложняются васкулитом инфекции, вызванные Haemophilus influenzae, Salmonella, Streptococcus pneumoniae, Tuberculous, грибами и вирусами. Инсульт развивается на фоне системных заболеваний соединительной ткани: узелкового периартериита, гранулематоза Вегенера, болезни Шенлейна-Геноха, системной красной волчанки, ревматоидного артрита, саркоидоза, болезни Кавасаки вследствие гиперкоа- гуляции.
«Метаболические» инсульты или «инсультподобные» эпизоды встречаются при тяжелых метаболических заболеваниях, таких как MELAS, лактат-ацидоз, органические ацидурии, аминоацидурии, гомоцистинурия, синдром Ли и др.
Структурные сосудистые аномалии являются основной причиной нетравматических внутримозговых и субарахноидальных кровоизлияний у детей. Наиболее часто внутримозговые кровоизлияния встре- чаются при артериовенозных мальформациях, аневризмах, опухолях головного мозга, тромбоцитопении, серповидно-клеточной анемии, коагулопатиях (дефицит фактора VII, XIII, дефицит витамина К, протеина С, протеина S, печеночная патология, прием антикоагулянтов).
Из этой статьи вы узнаете: что такое цереброваскулярная недостаточность, какие причины к ней приводят, как врачи лечат патологию.
Дата публикации статьи: 13.11.2016
Дата обновления статьи: 25.05.2019
Цереброваскулярная недостаточность (другие названия: цереброваскулярный синдром, ЦВБ) – это группа патологий сосудов головного мозга, при которых хронически нарушено кровообращение в сосудах этого органа. Это приводит к нарушениям в снабжении кислородом и питательными веществами тканей мозга (ишемии мозга).
Цереброваскулярная недостаточность
Понятие «цереброваскулярный синдром» включает в себя целую группу патологий сосудов, из-за которых и появляется . Их характеристика представлена в таблице:
При возникновении симптомов заболевания немедленно обратитесь к кардиологу, так как ЦВБ – очень опасное заболевание. Длительный недостаток кислорода и питательных веществ приводит к различным патологиям головного мозга, о которых вы узнаете далее в статье.
Причины заболевания
Люди в группе риска
В группе риска находятся:
- те, кто курит и/или употребляет алкоголь, наркоманы;
- офисные работники, не занимающиеся спортом;
- больные диабетом;
- люди старше 60 лет.
Причины возникновения разных патологий сосудов мозга
| Патология | Причины |
|---|---|
| Атеросклероз церебральных сосудов | Возникает из-за нарушения обмена жиров в организме. Оно, в свою очередь, может быть вызвано сахарным диабетом, неправильным режимом питания, эндокринными и генетическими заболеваниями, малоподвижным образом жизни. |
| Тромбоз | Возникает из-за тромбофилии – врожденного нарушения свертываемости крови, при котором повышена вероятность образования тромбов. Также причиной могут стать повреждения стенок сосудов. |
| Церебральный ангиоспазм | Возникает из-за хронических заболеваний сердца; эндокринных болезней; стресса; злоупотребления кофеином, никотином, энергетиками; наркомании; самолечения с помощью препаратов, которые повышают давление и тонизируют стенки сосудов. |
| Артериит | Возникает из-за инфекции или аутоиммунных реакций. |
Симптомы цереброваскулярной недостаточности
Первая стадия
Первая стадия синдрома проходит с такими симптомами:
- частые головные боли,
- головокружение,
- сонливость,
- пониженная работоспособность,
- вялость,
- забывчивость и рассеянность.
 Симптомы первой стадии цереброваскулярной недостаточности
Симптомы первой стадии цереброваскулярной недостаточности
Мало кто при появлении этих признаков обращается к врачу. А зря! Если выявить заболевание на данном этапе – можно избавиться от симптомов, не прибегая к операциям, а также избежать осложнений.
Вторая стадия
По мере прогрессирования цереброваскулярной недостаточности происходит следующее:
- головные боли усиливаются;
- появляется шум в ушах;
- ухудшается зрение;
- бывают обмороки.
 Обморок – один из симптомов второй стадии цереброваскулярной недостаточности
Обморок – один из симптомов второй стадии цереброваскулярной недостаточности
Если заболевание перешло на вторую стадию – немедленно обратитесь к врачу, так как уже на этом этапе могут развиться опасные осложнения, о которых вы прочитаете ниже.
Если не начать лечение заболевания, появляются расстройства психоэмоциональной сферы. Это могут быть резкие перепады настроения, неадекватная реакция на стрессовые ситуации, различные неврозы и психозы, фобии, навязчивые состояния. Часто в такой ситуации пациент обращается только к психотерапевту, который лечит нарушения психического здоровья, не зная при этом об истинной причине их появления. Поэтому если неврозу или психозу предшествовали признаки, описанные в двух предыдущих списках – кроме психотерапевта, обратитесь и к кардиологу, который проведет комплексную диагностику сосудов головного мозга.
Также на второй стадии начинают появляться расстройства двигательного аппарата. Может появиться шаткость походки, дрожь в конечностях.
Дальнейшее прогрессирование патологии
Если не провести правильное лечение патологии на этом этапе, то усиливаются негативные симптомы со стороны психики:
- снижается способность к обучению;
- ухудшается долговременная и кратковременная память;
- пропадает эмоциональная реакция на происходящие события;
- снижается способность к логическому мышлению;
- нарушается ориентация в пространстве.
- также прогрессируют и нарушения, координация движений.
Все это приводит к полной инвалидности пациента.
Осложнения цереброваскулярного синдрома
Заболевание часто приводит к осложнениям, так как на ранней стадии больные просто не обращаются к врачу.
Слабоумие
На последней стадии заболевание приводит к умственному слабоумию. По мере прогрессирования психоэмоциональных симптомов развиваются сильные расстройства логического, критического и образного мышления, ослабевает кратковременная и долговременная память, нарушается речь, а также способность к восприятию и анализу зрительной и слуховой информации, из-за чего практически пропадает ориентация в пространстве.

Инсульт
На любом этапе прогрессирования цереброваскулярного синдрома может возникнуть инсульт двух типов:
| 1. Инфаркт мозга (ишемический инсульт) |
Возникает из-за сильного и длительного недостатка кислорода и питательных веществ. Часть тканей головного мозга отмирает. К ишемическому инсульту приводит закупорка церебральных сосудов холестериновыми бляшками либо тромбами. Симптомы патологии: резкая головная боль, тошнота, рвота, головокружение, боль в глазах, притупленность слуха, чувство жара, жажда, потливость, возможен обморок и судороги. Также могут проявляться расстройства в работе любой части организма в зависимости от локализации пораженного участка. Иногда развивается кома. |
|---|---|
| 2. Кровоизлияние в мозг () | Пораженный атеросклерозом или длительным разрывается и происходит кровоизлияние, которое приводит к нарушению функционирования тканей головного мозга.
Симптомы те же. |
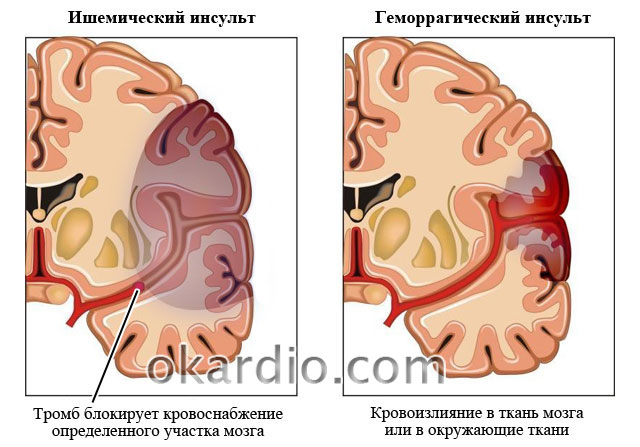
Инсульт, который возник из-за ЦВБ, независимо от его типа, могут называть цереброваскулярным инсультом.
Транзиторная ишемическая атака
Еще одно возможное осложнение – транзиторная ишемическая атака (другие названия: ТИА, микроинсульт). Это острое снижение кровоснабжения участка головного мозга. Возникает на фоне цереброваскулярных патологий.

Признаки: паралич одной из частей тела, нарушение чувствительности. Симптомы проходят сами и сохраняются не дольше суток, поэтому ТИА и называют микроинсультом.
Несмотря на быстрое течение заболевания, не стоит его недооценивать, так как, согласно статистике, около 40% пациентов с ТИА в течении 5 лет после перенесения микроинсульта перенесли инсульт.
Диагностика цереброваскулярной недостаточности
При возникновении первых симптомов обратитесь к кардиологу. Он назначит следующие диагностические процедуры:
дуплексное сканирование сосудов шеи и головы;
анализ крови;
ангиографию;
МРТ или КТ головного мозга.
 Методы диагностики цереброваскулярной недостаточности
Методы диагностики цереброваскулярной недостаточности
Лечение
Все патологии, провоцирующие ЦВБ, требуют длительного лечения (часто – пожизненного). В большинстве случаев препараты нужно принимать на протяжении всей жизни. При соблюдении всех рекомендаций врачей можно полностью избавиться от негативной симптоматики и предотвратить опасные для жизни осложнения.
Чаще всего для лечения заболевания используют медикаменты, однако при остром тромбозе или полной закупорке сосуда бляшкой врач может принять решение о необходимости операции.
Консервативная терапия цереброваскулярного синдрома
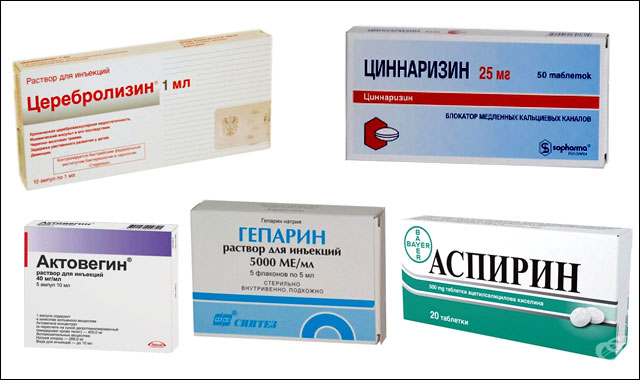 Препараты, которые предотвращают образование тромбов
Препараты, которые предотвращают образование тромбов
| Группа препаратов | Эффект | Примеры |
|---|---|---|
| Блокаторы кальциевых каналов | в головном мозге, снижают слипаемость тромбоцитов (это дает профилактику формирования тромбов) | Циннаризин, Коринфар, Кардил, Дилзем |
| Антигипоксанты | Повышают устойчивость к кислородной недостаточности | Кетопрофен, Имидазол, Гутимин, Амтизол |
| Антиоксиданты | , препятствуют формированию атеросклеротических бляшек и тромбов | Церебролизин, Актовегин |
| Метаболики | Улучшают обмен веществ | Сермион, Кавинтон |
| Антикоагулянты | Подавляют свертываемость крови и предотвращают появление тромбов | Гепарин, Фенилин |
| Антиагреганты | Предотвращают слипание тромбоцитов | Аспирин, Курантил |
| Статины | Снижают уровень холестерина в крови (профилактика атеросклеротических бляшек) | Ловастатин, Липостат |
| Сосудорасширяющие | Расширяют сосуды | Трентал, Пентоксифиллин |
| Ноотропы | Устраняют психоэмоциональные симптомы цереброваскулярной недостаточности | Фенибут, Глицин, Пирацетам |
Называют цереброваскулярными. Они бывают острые и хронические. К первым относят инсульты и транзиторные ишемические атаки. Хронические формы представлены сосудистой деменцией и дисциркуляторной энцефалопатией.
Характеристика проблем
Цереброваскулярная болезнь - это патологическое состояние, характеризующееся органическими изменениями мозговой ткани. Они возникают вследствие проблем с кровоснабжением. Из-за этого клетки мозга не получают в достаточном количестве кислород и иные питательные вещества. Все это становится причиной появления таких изменений, в результате которых появляются когнитивные расстройства или даже может развиться такое серьезное осложнение, как инсульт.
Основой проблем в большинстве случаев становятся диффузные или многоочаговые поражения мозга. Они проявляются психическими, нейропсихическими или неврологическими нарушениями, которыми характеризуется цереброваскулярная болезнь. Дисциркуляторная энцефалопатия в настоящее время отсутствует в международной классификации заболеваний, установленной в результате 10 пересмотра (МКБ 10), хотя в России именно этот диагноз чаще всего используют для обозначения хронических проблем с мозговым кровообращением.
Причины болезни
Факторы, которые приводят к ухудшению кровоснабжения мозга, специалисты условно разделили на две группы. Наиболее распространенной причиной проблем становятся атеросклеротические поражения основных кровеносных сосудов организма. На их стенках образуются холестериновые бляшки, соответственно, просвет в них снижается. Из-за этого все органы с возрастом перестают получать необходимое количество кислорода и других необходимых веществ, в том числе и глюкозы. Это приводит к развитию в них изменений и к тому, что со временем может быть диагностирована хроническая цереброваскулярная болезнь.

Второй причиной появления указанных проблем являются воспалительные процессы в церебральных сосудах, которые называются васкулитами.
В группу риска входят все те люди, которые подвержены развитию такого заболевания, как атеросклероз. Это больные сахарным диабетом, курильщики, а также те, у кого имеется лишний вес.
Виды патологий
Цереброваскулярная болезнь - это группа диагнозов, объединенных под одним названием. В зависимости от возникающих нарушений и степени серьезности проблем, выделяют:
Окклюзию и стеноз сосудов мозга;
Ишемический или геморрагический инсульт;
Транзиторную ишемическую атаку;
Тромбоз венозных синусов;
Церебральный артериит;
Атеросклеротическую энцефалопатию;
Дисциркуляторную энцефалопатию.
Если знать международную классификацию, то несложно выяснить, что могут иметь в виду врачи, когда говорят, что у пациента цереброваскулярная болезнь. Код по МКБ 10 для этой группы - I60-I69.

Медицинская классификация
Специалистам достаточно знать рубрику, к которой относят заболевание, чтобы понять, какой диагноз поставлен пациенту. Так, для того чтобы всем было понятно, что у пациента хроническая цереброваскулярная болезнь, МКБ присвоил патологии код I67. Для обозначения острых форм предназначены коды I60-I66. Под ними подразумеваются такие патологии:
- I60 - здесь объединены субарахноидальные кровоизлияния;
- I61 - внутримозговые кровоизлияния;
- I62 - другие внутричерепные нетравматические излияния;
- I63 - инфаркты мозга;
- I64 - инсульты, не уточненные как инфаркты или кровоизлияния;
- I65-I66 - случаи закупорки и стеноза церебральных и прецеребральных артерий, которые не приводят к инфаркту мозга, но в ситуациях, когда имел место летальный исход, их заменяют кодом I63.
Регистрировать диагностированные заболевания необходимо по правилам, установленным МКБ 10. Цереброваскулярная болезнь, продолжительность которой составляет не более 30 дней, может быть отнесена в рубрику I60-I66. Все последствия заболевания должны быть указаны не просто под общим кодом, а конкретно определены. Например, если был паралич, энцефалопатия или другие проявления цереброваскулярного заболевания, это необходимо указать.
Симптоматика
Информация относительно кодировки по МКБ 10 необходима лишь медицинскому персоналу. Пациентам гораздо важнее разобраться, на какие симптомы необходимо обращать внимание и когда идти к врачу. Так, важно знать, что цереброваскулярная болезнь на начальных стадиях может особо не проявляться. Но симптомы становятся все заметнее с прогрессированием патологии.
Среди них наиболее распространены:
Нарушения сна;
Снижение работоспособности;
Повышенная утомляемость;
Головокружения, шум и боли в голове;
Ухудшение памяти;
Онемение конечностей, нарушение чувствительности в них;
Периодические нарушения зрения;
Депрессивные состояния;
Кратковременные потери сознания.
В наихудших случаях имеют место транзиторные ишемические атаки и инсульты. Эти состояния являются причиной существенного нарушения кровоснабжения мозга, в результате чего нервные клетки гибнут.

Определение заболевания
Для того чтобы был поставлен диагноз "цереброваскуляная болезнь", необходимо вовремя обратиться к врачу. Статистика подтверждает, что на начальных стадиях заболевания к медикам обращаются единицы. Многие списывают свои недомогания на непогоду, нехватку витаминов, переутомление. В результате пациенты поступают в стационары с инсультами и ишемическими атаками. Предотвратить это можно, если будет своевременно определена цереброваскулярная болезнь. Лечение, назначенное без задержек, позволит не только облегчить состояние больного, но и снизит риск резких нарушений кровообращения мозга.
Диагностика заболевания проводится следующим образом. Для начала необходимо сдать биохимический и общий анализ крови. Они позволят определить, есть ли риск развития атеросклеротических изменений в сосудах. Помимо анализов, неплохо также сделать ультразвуковую диагностику. С помощью дуплексного и триплексного сканирования можно достоверно оценить состояние сосудов.
Используя такой рентгеноконтрастный метод исследования, как ангиография, можно выявить области сужения и закупорки сосудов. С помощью ЭЭГ можно оценить, как функционирует головной мозг. Во время этой процедуры регистрируются изменения электрической активности.
Наиболее достоверными и точными методами являются КТ, МРТ или сцинтиграфия. Все эти исследования являются высокотехнологичными. Они предоставляют дополнительную информацию о структурах центральной нервной системы.
Терапия
Если у вас была диагностирована цереброваскулярная болезнь мозга, то пускать проблему на самотек нельзя. Это состояние требует лечения, иначе осложнений не избежать. Но стоит понимать, что для полноценной терапии необходимо, чтобы больной сам захотел выздороветь. Так, улучшение состояния возможно лишь в том случае, если пациент изменит образ жизни, сбросит лишний вес, откажется от курения и алкоголя.
Но, помимо этого, необходимо проконсультироваться с лечащим врачом и выяснить, какая именно терапия будет оптимальной. Во многих случаях обходятся консервативными методами. Но в ряде ситуаций желательно, чтобы было проведено своевременное хирургическое вмешательство, которое позволит устранить участки сужения сосудов, которые питают ЦНС.

Консервативное лечение
При хронических проблемах с кровоснабжением мозга часто используют обычные медикаментозные методы лечения. Они направлены на то, чтобы снизить концентрацию в крови холестерина, поддерживать артериальное давление, улучшить кровоснабжение тканей. Прием назначенных доктором препаратов в сочетании с коррекцией питания и образа жизни в целом позволяет поддерживать работу мозга на необходимом уровне довольно длительное время.
Для лечения назначают антиагрегантные, ноотропные, сосудорасширяющие, гипотензивные, гипохолестеринемические средства. Также параллельно рекомендуют антиоксиданты и поливитаминные комплексы.

Используемые медикаменты
Таким образом, мы с вами выяснили, почему специалистам так важно знать, какой у рассматриваемой нами патологии код. Цереброваскулярная болезнь является следствием ряда заболеваний. Поэтому терапия в первую очередь должна быть направлена на их устранение.
Так, при множественных кардиоэмболиях и мультиинфарктном состоянии, коалогулопатии и агниопатии необходим прием антиагрегантных средств. Наиболее популярным среди них является обычная ацетилсалициловая кислота, которую назначают в дозировке 1 мг на каждый кг веса пациента. Также может быть рекомендован прием таких медикаментов, как «Клопидогрел» или «Дипиридамол» в дозировке порядка 150-200 мг в сутки. Также в таких ситуациях назначают антикоагулянты, например средство «Варфарин».
Неврологические отклонения лечатся с использованием ноотропных средств, нейромедиаторов и аминокислот. Могут быть назначены такие препараты, как «Глицин», «Нейромидин», «Церебролизин», «Актовегин». При шуме в ушах и головокружениях часто назначают «Бетагистин» в дозировке 24 мг дважды в сутки.
Пациентам, страдающим от скачков давления, важно его нормализировать. Среди назначаемых вазоактивных средств популярны такие медикаменты, как «Винпоцетин», «Пентоксифиллин».
Также часто назначают следующие препараты: «Галидор», «Омарон», «Холитилин», «Донепизил», «Пирацетам», «Перинева».
Оперативные методы
Традиционные хирургические методы позволяют избавить от ишемии ткани головного мозга. Для этого в настоящее время проводят лишь рентгенэндоваскулярные и микрохирургические вмешательства.

В ряде случаев рекомендуют баллонную ангиопластику. Это процедура, во время которой в сосуд вводят специальный баллон и раздувают его там. Это способствует расширению просвета и нормализации кровотока. После проведения такого вмешательства - для предупреждения слипания или повторного сужения артерии - желательно, чтобы было сделано стентирование. Это процедура, во время которой в просвет сосуда ставят сетчатый имплантат, отвечающий за то, чтобы его стенки поддерживались в расправленном состоянии.
Если была диагностирована цереброваскулярная болезнь, может быть проведена и эндартерэктомия. Это микрохирургическая операция, во время которой из просвета сосуда удаляются все холестериновые отложения. После этого его целостность восстанавливается.
Народные методы
Даже если вы не являетесь сторонником нетрадиционной медицины, цереброваскулярная болезнь - эта та проблема, которая лучше поддается терапии при комплексном подходе. Даже врачи говорят о том, что нормализировать свое состояние без повышения физической активности, нормализации питания, отказа от курения и прочих вредных привычек не получится.

Помимо этого, можно параллельно с основной терапией воспользоваться и народными рецептами. Например, многие рекомендуют измельчить на мясорубке или в блендере 2 апельсина и лимона вместе со шкуркой, но без косточек. В полученную кашицу необходимо добавить ½ стакана меда, перемешать и оставить на сутки при комнатной температуре. После этого смесь нужно поместить в холодильник и принимать по 2 ст. л. до 3 раз в сутки. Можно запивать ее зеленым чаем.





