Трепетание предсердий формы. Диагностика и лечение трепетания предсердий
Трепетание предсердий является разновидностью наджелудочковой тахикардии, т.е. ускоренного сокращения предсердия (более 200 раз в минуту), при этом изменение пульса не наблюдается. Данное заболевание чаще встречается у мужчин, возраст которых перевалил за 60. При этом вполне вероятно, что оно также часто распространено и у более молодых людей, но по причине нестабильности установить этот факт проблематично.
На ЭКГ можно наблюдать волны в 3 отведениях, отличающих трепетание предсердий
Причины возникновения трепетания предсердий
Внимание! Ритм сердца при фибрилляции предсердий (ФП) не может остаться регулярным, потому что происходят хаотичные и быстрые сокращения предсердия.
Причины, которые вызывают трепетание предсердий, могут быть самыми разными, но, как правило, оно развивается из-за повреждений сердечной ткани. Анатомические изменения больше проявляются у пожилых людей, поэтому им этот диагноз ставится чаще. Молодые люди страдают аритмией по функциональным причинам или из-за расстройства метаболизма.
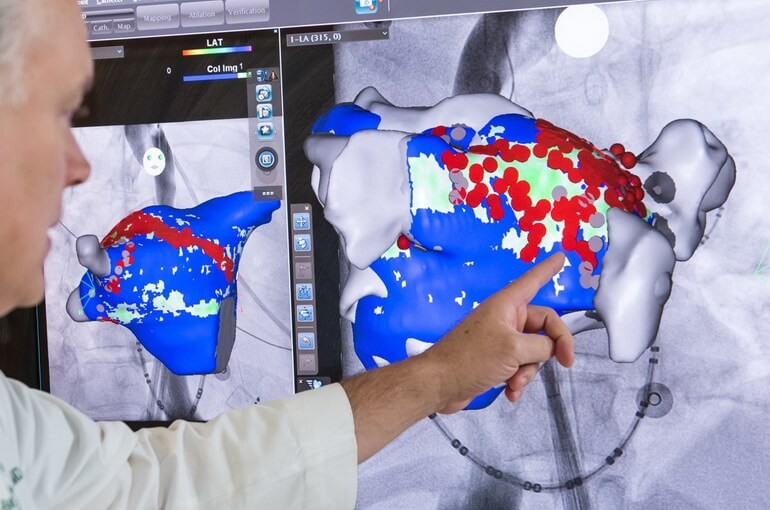 Отличие трепетания предсердий и фибрилляции (ФП) заключается в том, что они по-разному влияют на импульс
Отличие трепетания предсердий и фибрилляции (ФП) заключается в том, что они по-разному влияют на импульс Причинами трепетания предсердий или ФП могут быть следующие заболевания сердца:
- порок клапанов сердца;
- кардиомиопатия;
- воспаления миокарда;
- повышенное артериальное давление.
Также ТП возникает у пациентов с патологиями легких. Хронические заболевания легких (астма, бронхит) и тромбоэмболия легких могут вызвать трепетание.
Кроме того, люди, страдающие сахарным диабетом, тоже имеют риск развития ТП. Это же возможно и при нарушении баланса электролитов в организме или при излишнем содержании гормонов щитовидной железы.
Если же аритмия пришла «ниоткуда», без видимых причин, то можно говорить об идиопатической форме ТП, которая может быть наследственной.
Почему возникает трепетание предсердий? Причиной становится многократное возбуждение волокон, которые должны расслабляться после прохождения импульса, но вместо этого они подвергаются повторному импульсу.
Так называемый «повторный круг» получается из-за структурных изменений и патологий (воспаленные участки, некрозы и рубцы), которые мешают нормальному распространению импульса по сердечной мышце.
При этом частые импульсы, вызывающие сокращения предсердий, не передаются к желудочкам полностью, потому что атриовентрикулярный узел неспособен к пропуску подобных частых импульсов. Из-за возникновения преграды через АВ узел передается около 1/2 импульсов.
Подобное соотношение импульсов в предсердиях и желудочках позволяет сохранить жизнь пациенту, потому что когда все импульсы передаются через атриовентрикулярный узел, пульс может достичь отметки в 250-300. Это чревато нарушениями кровообращения и выраженной сердечной недостаточностью.
ТП может также стать ФП, а она, как известно, не обладает способностью в точном соотношении передавать предсердные сокращения к желудочкам.
 Разница в протекании ТП зависят от формы кровообращения
Разница в протекании ТП зависят от формы кровообращения Кардиологи разбивают ТП на два вида:
- Типичный. В таком варианте ТП электрический импульс направляется по правому предсердию, а сокращения достигают отметки 340 раз в минуту. В большинстве случаев сокращение предсердия осуществляется вокруг трехстворчатого клапана в направлении против часовой стрелки.
- Атипичный. ТП называется так потому, что импульс распространяется по нетипичному пути – по правому или левому предсердию. При этом пульс может достичь 340-440.
Проявления трепетания предсердий
 У больного могут наблюдаться различные осложнения и формы
У больного могут наблюдаться различные осложнения и формы Трепетание предсердий классифицируют следующим образом:
- впервые возникшие ТП;
- пароксизмальные;
- постоянные;
- персистирующие.
Внимание! Самопроизвольно проходящее пароксизмальное ТП длится не более недели. Персистирующая форма может продлиться более одной недели, при этом ритм не может восстановиться самостоятельно. ТП называют постоянным, если купирование или лечение не позволило восстановить сердечный ритм.
При этом показатель продолжительности не является клинически значимым. Главный показатель – частота ТП, от которой зависит вероятность осложнений и нарушения гемодинамики. Если предсердия сокращаются слишком быстро, то они не могут наполнить желудочки необходимым объемом крови. При постоянном трепетании предсердий может развиться дисфункция ЛЖ, что приводит к нарушению кровообращения и, как следствие, к хронической сердечной недостаточности.
Также значение имеет недостаточность кровяного потока к коронарным артериям. Если трепетание предсердий выраженное, то кровь может поступать в коронарные артерии в меньшем объеме от необходимого на 60% и более, что приводит к вероятности приступа инфаркта.
При пароксизмальной форме ТП больной может ощущать следующие симптомы:
- слабость;
- болевые ощущения в области груди;
- учащенное дыхание.
Кроме того, из-за недостаточной перфузии могут проявиться симптомы стенокардии. Если больной имел ИБС, то она осложняется и прогрессирует. При недостаточном кровообращении возникают симптомы гипотонии – головокружение и тошнота. При большой частоте сокращений нередко возможны случаи обмороков.
ТП или фибрилляция предсердий могут проявиться под физическими нагрузками или из-за жаркой погоды. Также негативными факторами считаются плохая диета и наличие вредных привычек.
Если же соотношение сокращений предсердий и желудочков равно 2:1 или 4:1, то больной может даже не ощутить этого, потому что ритм сердца при этом не нарушается, и фибрилляция не такая, как при мерцательной аритмии.
Можно посчитать, что нет угрозы, но она есть, потому что трепетание предсердий – нестабильное заболевание. Оно может как исчезнуть, так и усугубиться. Если частота сокращений, передаваемых в желудочки, увеличится, то из-за острой сердечной недостаточности человек может потерять сознание.
В обморочном состоянии проверить стабильность соотношения сокращений предсердия и желудочков можно по пульсу. Если оно стабильное, значит есть ТП. Пульс должен быть регулярным, если происходит колебание передаваемых импульсов, то ФП будет наблюдаться с нерегулярным пульсом.
Осложнения
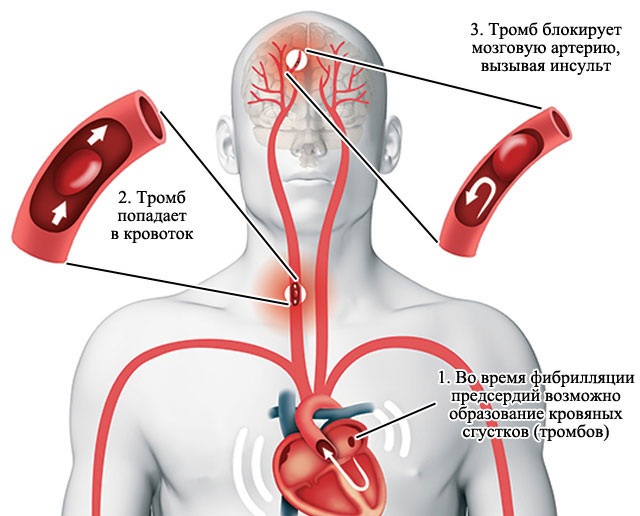 У больного из-за тромбообразования может произойти инсульт, поэтому нужно принимать препараты для снижения густоты крови
У больного из-за тромбообразования может произойти инсульт, поэтому нужно принимать препараты для снижения густоты крови Трепетание предсердий может вызвать следующие наиболее распространенные осложнения:
- фибрилляция предсердий (ФП);
- трепетание желудочков;
- фибрилляция желудочков.
Стоит отметить, что последние два осложнения могут привести к летальному исходу.
При ТП ухудшается кровообращение, которое приводит к недостаточному обогащению кислородом миокарда. Это чревато микроинфарктом или инфарктом, а также внезапной остановкой сердца.
При постоянных и частых ТП может развиться ХСН (хроническая сердечная недостаточность), а при многократных пароксизмальных формах данного заболевания повышается риск образования тромбов, которые могут закупорить сосуды головного мозга, легких или конечностей.
Диагностика
При клиническом обследовании у больного можно обнаружить ритмичный, но учащенный пульс. К примеру, при проводимости АВ узла 4:1 пульс может составить около 75-85 ударов в минуту, а если коэффициент проводимости нестабилен, то пульс будет постоянно изменяться.
Для диагностирования заболевания используют различные методы. Основным методом считается снятие показателей сердечного функционирования с помощью ЭКГ. При исследовании ЭКГ в 12 отведении могут обнаружиться частые регулярные волны F, которые имеют форму зубцов пилы, при этом зубцы P будут отсутствовать.
Чтобы лучше выразить волны и импульсы, исходящие из предсердия, используют массаж каротидного синуса, вследствие чего АВ блокада усиливается.
Для диагностирования пульса в зависимости от времени суток и состояния пациента проводят суточный мониторинг ЭКГ по методу Холтера.
Также проводится УЗИ, в котором определяют размеры полостей сердца, проверяют на наличие патологических изменений сердечных тканей.
Для подтверждения ТП количеством электролитов и гормонами щитовидной железы проводят биохимический анализ крови и ревматологические пробы.
Трепетание предсердий (ТП) – это патологически быстрый сердечный ритм с частотой сокращений предсердий 200-400 в минуту (деятельность предсердий частая и регулярная). Заболевание тесно связано с фибрилляцией предсердий (предсердный ритм частый, но не регулярный), и они могут сменять друг друга.
Классификация ТП
Сердце состоит из четырёх камер – 2 верхние (предсердия) и 2 нижние (желудочки). Они работают в одном ритме, кровь из предсердий поступает в желудочки и дальше распространяется по всему телу. Если начинается трепетание, то это мешает проталкиванию крови из предсердий в желудочки, из-за чего в остальные органы тела поступает меньшее количество крови.
Виды трепетания предсердий:
- Классическое (типичное) – циркуляция происходит в правом предсердии. Является истмус-зависимым (поддающимся купированию и восстановлению синусового ритма). В зависимости от направленности циркуляции вокруг трикуспидального клапана бывают по часовой стрелке (10%) и против часовой стрелки (90%).
- Атипичное (истмус-независимое) – циркуляция может проходить как в правом, так и в левом предсердиях, но уже не по типичному кругу, что усиливает частоту трепетаний до 340-440 ударов в минуту.
- Левопредсердное – является достаточно редким случаем, когда круги циркуляции могут формироваться в левом предсердии. Возникает оно у людей, которые перенесли хирургическое вмешательство на левом предсердии.
Трепетания бывают постоянными и приступообразными (пароксизмальными). При пароксизмах частота приступов варьируется от одного в год до нескольких в сутки. Провоцирует пароксизмы чрезмерная физическая нагрузка, стрессовые ситуации, сильная жара, алкогольные напитки. У мужчин встречается в разы чаще, чем у женщин.
Если приступ начинается, то сердце бьётся с бешеной частотой. Как неожиданно он начинается, так же неожиданно и заканчивается, поэтому больной может чётко различать начало и окончание приступа.
Причины трепетания предсердий
У людей со здоровым сердцем такое заболевание практически никогда не встречается. Основные пациенты – те, у кого сердце больное (поражен миокард), или те, кто перенёс кардиохирургические операции, аортокоронарное шунтирование. Также изменяется проводящая система сердца вследствие следующих заболеваний:
- ишемическая болезнь сердца;
- сердечная недостаточность;
- пороки сердца;
- хронические заболевания лёгких;
- ревматизм;
- или .
Свою роль может сыграть наследственность – болезнь может возникнуть у здорового человека по этой причине.
Симптомы трепетания
Как уже было отмечено выше, трепетание предсердий имеет общие симптомы с фибрилляцией предсердий – больной жалуется на ощущение сердцебиения, сердце как будто переворачивается, что непосредственно является признаком нарушения ритма.
Также проявляются следующие признаки:
- головокружения;
- кардиалгия и стенокардические боли;
- одышка в любом состоянии – и при физической нагрузке, и в состоянии покоя;
- чувство апатии;
- синкопальное состояние.
Крайне редко бывают ситуации, когда трепетание предсердий может вообще не проявлять никаких симптомов. А у некоторых людей симптомы обнаруживаются только при комплексном обследовании.
Если появилось малейшее подозрение на наличие болезни, стоит немедленно обратиться к врачу.
Диагностика болезни
Исследования проводит врач-кардиолог. В первую очередь, для выявления заболевания проводят электрокардиографию, которая фиксирует вид нарушений ритма. Хороший врач сможет по проведенному обследованию поставить правильный диагноз.
Кроме того, используют следующие виды обследований:
- Холтеровское мониторирование фиксирует приступы, оценивает частоту пульса в разное время дня. Больной носит портативный монитор, который записывает ритмы на протяжении двух-трёх суток.
- Ультразвук изучает состояние сердечных клапанов, так как они тоже имеют влияние на , оценивает, изменились ли в размерах камеры сердца, и сократимость миокарда.
- Электрофизиологическое исследование сердца – инвазивное исследование нарушения ритма. Оценивает состояние электрической системы сердца, помогает подобрать необходимый курс лечения.
- Ритмография связана с ЭКГ, представляет собой регистрацию длительности интервалов R-R.
Все из перечисленных методов являются безопасными, они необходимы для постановки точного диагноза.
Традиционные методы лечения
Лечение и профилактику трепетания предсердий проводят по аналогии с их мерцанием. Однако следует знать, что болезнь имеет свойство сопротивляться как купированию приступов, так и их предупреждению, что может создавать огромные проблемы.
Суть лечения – замедлить импульсы, посылаемые от предсердий в желудочки, чтобы восстановить нормальный ритм и не допустить новые приступы. Лечение может включать в себя приём специальных препаратов, кардиоверсию, абляцию.

Препараты , которые подходят для замедления сердцебиения:
- бета-блокаторы (Карведилол, Метопролол);
- – помогает при сердечно-сосудистой недостаточности и аритмии;
- аденозин;
- блокаторы кальциевых каналов (вещества, которые тормозят вход ионов кальция в клетки), например, дилтиазем.
Также для того, чтобы привести ритм сердцебиения в норму, могут использовать антиаритмические препараты – Пропафенон, Ибутилид, . Однако, следует учесть, что из-за этих препаратов возможно урежение частоты волн трепетания, что может привести к фибрилляции желудочков. Поэтому, если у больного частота сердечного ритма превышает 110 ударов в минуту, то лечение препаратами этого класса возможно только лишь после блокирования предсердно-желудочного узла.
Медикаменты, разжижающие кровь (антикоагулянты), используются при нечастых трепетаниях предсердий. Не смотря на то, что риск образования тромбов при трепетании невысокий за счёт правильного ритма, вероятность всё же есть. Поэтому проводятся все мероприятия по антикоагулянтной подготовке и профилактике. Например, Варфарином проводят профилактику возникновения тромбов.
Кардиоверсия считается более эффективным методом, чем лечение медицинскими препаратами. Суть процедуры заключается в подключении к груди внешнего дефибриллятора, который при помощи шокового электрического импульса нормализует ритм.
Оперативное вмешательство. Всем больным, у кого ТП не трансформируется в фибрилляцию, должна быть проведена операция. Абляция катетерная – техника, которая основана на разрушении путей, являющихся причиной трепетаний. Процедура не требует вскрытия грудной клетки.
Эффективность данной операции достаточно высокая (стойкий синусовый ритм отмечается в 80% случаев). Лечение медикаментами после абляции не требуется.
Народные средства при лечении трепетания предсердий
Среди методов лечения средствами народной медицины различают следующие:
- – принимается в течение суток.
- Отвар из листьев земляники.
- Настой календулы – принимать половину стакана 4 раза в день.
- Настой из цветков синего василька.
Также в народной медицине для лечения учащенной сердечной деятельности используют наперстянку . Считается, что эта трава способствует замедлению желудочковых сокращений, предотвращает гемодинамические нарушения и восстанавливает синусовый ритм.
Основные виды воздействия наперстянки:
- уменьшается частота сокращений желудочков путём замедления проведения через атриовентрикулярный узел;
- увеличивается сократительная способность миокарда;
- повышается частота предсердных волн.
Иногда с помощью этого средства удаётся вылечить трепетание предсердий без появления периодов мерцаний. Но если болезнь перешла уже в хроническую форму, то вероятность восстановить синусовый ритм при помощи лекарств с наперстянкой становится минимальной.

Возможные осложнения и последствия
Рассуждать, какие осложнения могут возникнуть в результате трепетания предсердий проблематично, так как ТП является неустойчивым ритмом, который протекает в виде эпизодов. Однако имеются указания на то, что:
- возможно развитие фибрилляции желудочков;
- при возникновении аритмии трепетания предсердий могут усложниться сердечной недостаточностью, которая может привести к летальному исходу;
- продолжительные приступы могут спровоцировать возникновение инсульта, который является самой большой опасностью для жизни, закупорку лёгочных артерий, недостаточную работу почек.
Считается, что около 15% случаются в результате аритмии, которая не была продиагностирована вовремя.
Неотложная помощь при ТП
При осложнённой форме назначается электроимпульсное лечение, начиная с дозы в 50 Дж.
Если пациент плохо переносит приступ, или у него есть какая-либо тяжелая патология, необходимо ввести внутрь вены струйно Амиодарон (300 мг в течение 1-2 мин.). Если в течение получаса препарат не подействовал, то вводится 0,25 мг Дигоксина в течение 3-5 мин. внутривенно. Если эффект отсутствует в течение двух часов, то проводится чреспищеводная электростимуляция предсердий.
Иногда таким способом получается купировать приступ, но чаще всего трепетания всё же превращаются в . При стабильной гемодинамике можно попробовать прибегнуть к пероральному лечению. Самый эффективный метод – Хинидина сульфат по 200 мг 3-4 раза в день совместно с Верапамилом по 40-80 мг 3-4 раза в день. Немного менее эффективно – 80-100 мг/сутки Пропранолола на фоне препаратов калия и Дигоксина.
Следует помнить, что для купирования приступов требуются большие дозировки лекарств, что, в свою очередь, может усилить проявление побочных эффектов.
Меры профилактики при трепетании предсердий
Трепетание предсердий отличается большим процентом рецидивов. Приступы достаточно устойчивы к лечению лекарствами. Для того чтобы избежать повторного появления или развития трепетания предсердий, необходимо следовать определённым правилам:
- нужно перестать употреблять алкогольные напитки;
- бросить курить;
- свести к минимуму потребление кофеина (травяные чаи являются прекрасной заменой);
- внимательно знакомиться с инструкцией по применению некоторых лекарственных препаратов;
- заняться лечением заболеваний, которые могут вызывать трепетание;
- стараться избегать стресса;
- всегда консультироваться с доктором, прежде чем начать принимать новый неизвестный препарат.
Для предупреждения недуга лечащий доктор может прописать в небольших дозах бета-блокаторы и антиаритмические препараты.
Трепетание предсердий (видео)
Что представляет собой данный недуг, как его распознать, почему может появляться и т. д. рассмотрено в программе «Жить здорово». Смотрите об этом в следующем видео:
Общеизвестный факт свидетельствует о том, что на ранней стадии ТП к врачам обращается очень малое количество людей, даже если их действительно беспокоит данная проблема. Но, возможно, зная симптомы болезни и её последствия, это поможет вовремя обратиться за правильным диагнозом и подобранным индивидуально комплексным лечением.
Ю. А. Бунин
Доктор медицинских наук, профессор, РМАПО, Москва
Фибрилляция предсердий (ФП) - одна из наиболее часто встречаемых в клинической практике тахиаритмий, ее распространенность в общей популяции колеблется от 0,3 до 0,4% . Выявляемость ФП увеличивается с возрастом. Так, среди людей до 60 лет она составляет приблизительно 1% случаев, а в возрастной группе старше 80 лет - более 6%. Около 50% пациентов с фибрилляцией предсердий в США - лица старше 70 лет, и более 30% госпитализированных в связи с нарушениями ритма сердца составляют больные с этой аритмией . Трепетание предсердий (ТП) - существенно менее распространенная аритмия по сравнению с ФП. В большинстве стран ФП и ТП рассматриваются как разные нарушения ритма и не объединяются общим термином «мерцательная аритмия». На наш взгляд, подобный подход по многим причинам следует признать правильным.
Профилактика тромбоэмболических осложнений и рецидивов фибрилляции и трепетания предсердий
Фибрилляция и трепетание предсердий ухудшают гемодинамику, утяжеляют течение основного заболевания и приводят к увеличению смертности в 1,5-2 раза у больных с органическим поражением сердца. Неклапанная (неревматическая) ФП увеличивает риск ишемического инсульта в 2-7 раз по сравнению с контрольной группой (больные без ФП), а ревматический митральный порок и хроническая ФП - в 15-17 раз . Частота ишемического инсульта при неревматической фибрилляции предсердий в среднем составляет около 5% случаев в год и увеличивается с возрастом. Церебральные эмболии рецидивируют у 30-70% больных. Риск повторного инсульта наиболее высок в течение первого года. Низкий риск инсульта у больных с идиопатической ФП моложе 60 лет (1% в год), несколько выше (2% в год) - в возрасте 60-70 лет. В этой связи у большинства больных с частыми и/или длительными пароксизмами фибрилляции предсердий, а также с ее постоянной формой должна проводиться профилактика тромбоэмболических осложнений. Метаанализ всех исследований по первичной и вторичной профилактике инсультов показал, что риск развития последних непрямые антикоагулянты уменьшают на 47-79% (в среднем на 61%), а аспирин - немногим более чем на 20%. При этом необходимо отметить, что при применении аспирина возможно статистически значимое снижение частоты случаев ишемического инсульта и других системных эмболий только при довольно высокой дозе препарата (325 мг/сут) . В то же время в Copenhagen AFASAK Study количество тромбоэмболических осложнений в группах больных, получавших аспирин 75 мг/сут и плацебо, существенно не отличалось.
В связи с этим больным с ФП, относящимся к группе высокого риска по тромбоэмболическим осложнениям: сердечная недостаточность, ФВ 35% и менее, артериальная гипертензия, ишемический инсульт или транзиторная ишемическая атака в анамнезе и др., - должны назначаться непрямые антикоагулянты (поддержание Международного нормализованного отношения - МНО - в среднем на уровне 2,0-3,0). Больным с неклапанной (неревматической) фибрилляцией предсердий, не относящимся к группе высокого риска, целесообразен постоянный прием аспирина (325 мг/сут). Существует мнение, что больным моложе 60 лет с идиопатической ФП, у которых риск тромбоэмболических осложнений очень низкий (практически такой же, как у людей без нарушений ритма), профилактическую терапию можно не проводить. Проведение антитромботической терапии у больных с ТП, очевидно, должно основываться на учете тех же факторов риска, что и при ФП, так как есть данные, что риск тромбоэмболических осложнений при ТП выше, чем при синусовом ритме, но несколько ниже, чем при ФП .
Международные эксперты предлагают следующие конкретные рекомендации по антитромботической терапии различных групп больных с фибрилляцией предсердий в зависимости от уровня риска тромбоэмболических осложнений :
возраст менее 60 лет (нет заболеваний сердца — lone AF) — аспирин 325 мг/сут или отсутствие лечения; возраст менее 60 лет (есть заболевание сердца, но нет таких факторов риска, как застойная сердечная недостаточность, ФВ 35% и менее, артериальная гипертензия) — аспирин 325 мг/сут; возраст 60 лет и более (сахарный диабет или ИБС) — пероральные антикоагулянты (МНО 2,0-3,0); возраст 75 лет и более (особенно женщины) — пероральные антикоагулянты (МНО до 2,0); сердечная недостаточность — пероральные антикоагулянты (МНО 2,0-3,0); ФВ ЛЖ 35% или менее — пероральные антикоагулянты (МНО 2,0-3,0); тиреотоксиоз — пероральные антикоагулянты (МНО 2,0-3,0); артериальная гипертензия — пероральные антикоагулянты (МНО 2,0-3,0); ревматические пороки сердца (митральный стеноз) — пероральные антикоагулянты (МНО 2,5-3,5 или более); искусственные клапаны сердца — пероральные антикоагулянты (МНО 2,5-3,5 или более); тромбоэмболия в анамнезе — пероральные антикоагулянты (МНО 2,5-3,5 или более); наличие тромба в предсердии, по данным ТПЭхоКГ, — пероральные антикоагулянты (МНО 2,5-3,5 или более).
Международное нормализованное отношение должно контролироваться непрямыми антикоагулянтами в начале терапии не реже чем раз в неделю, а в последующем - ежемесячно.
В большинстве случаев больным с рецидивирующей пароксизмальной и персистирующей фибрилляцией предсердий при отсутствии клинических симптомов аритмии или незначительной их выраженности нет необходимости назначать антиаритмические препараты. У таких пациентов проводится профилактика тромбоэмболических осложнений (аспирин или непрямые антикоагулянты) и контроль ЧСС. Если выражены клинические симптомы, требуется противорецидивная и купирующая терапия, сочетающаяся с контролем ЧСС и антитромботическим лечением.
При частых приступах фибрилляции и трепетания предсердий эффективность антиаритмиков или их комбинаций оценивают по клинике, при редких приступах с этой целью проводят ЧПЭС или ВЭМ после 3-5-дневного приема препарата, а при применении амиодарона - после насыщения им. Для предупреждения рецидивов ФП/ТП у больных без органического поражения сердца используются антиаритмические препараты 1А, 1С и 3-го классов. Больным с бессимптомной дисфункцией ЛЖ или симптоматической сердечной недостаточностью, а также, вероятно, со значительной гипертрофией миокарда терапия антиаритмиками 1-го класса противопоказана в связи с риском ухудшения прогноза жизни.
Для профилактики пароксизмов фибрилляции и трепетания предсердий используются следующие антиаритмики: хинидин (кинилентин, хинидин дурулес и др.) - 750-1500 мг/сут; дизопирамид - 400-800 мг/сут; пропафенон - 450-900 мг/сут; аллапинин - 75-150 мг/сут; этацизин - 150-200 мг/сут; флекаинид - 200-300 мг/сут; амиодарон (поддерживающая доза) - 100-400 мг/сут; соталол - 160-320 мг/сут; дофетилид - 500-1000 мкг/сут. Верапамил, дилтиазем и сердечные гликозиды не должны применяться для противорецидивной терапии ФП и ТП у больных с синдромом Вольфа-Паркинсона-Уайта (ВПУ), так как эти препараты уменьшают рефрактерность дополнительного пути предсердно-желудочкового проведения и могут вызвать утяжеление течения аритмии.
У больных с синдромом слабости синусового узла и пароксизмами фибрилляции и трепетания предсердий (синдром брадикардии-тахикардии) имеются расширенные показания для имплантации электрокардиостимулятора (ЭКС). Постоянная электрокардиостимуляция показана таким пациентам как для лечения симптоматической брадиаритмии, так и для безопасного проведения профилактической и/или купирующей антиаритмической терапии. Для предупреждения и купирования приступов ФП И ТП у больных без ЭКС можно использовать антиаритмики 1А класса, обладающие холинолитическим действием (дизопирамид, новокаинамид, хинидин). При гипертрофической кардиомиопатии для профилактики пароксизмов тахиаритмии назначается амиодарон, а для урежения частоты желудочковых сокращений - бета-адреноблокаторы или антагонисты кальция (верапамил, дилтиазем).
Как правило, лечение антиаритмиками требует наблюдения за шириной комплекса QRS (особенно когда используются антиаритмические средства 1С класса) и продолжительностью интервала QT (при терапии антиаритмиками 1А и 3-го классов).
рина комплекса QRS не должна увеличиваться более чем на 150% от исходного уровня, а корригированный интервал QT не должен превышать 500 мс. Наибольшим эффектом при профилактике аритмии обладает амиодарон . Метаанализ опубликованных результатов плацебо-контролируемых исследований, в которых приняли участие 1465 больных, показал, что применение малых поддерживающих доз амиодарона (менее 400 мг/сут) не вызывает увеличения поражения легких и печени по сравнению с группой плацебо . Отдельные клинические исследования продемонстрировали более высокую профилактическую эффективность препаратов 1С класса (пропафенона, флекаинида) по сравнению с антиаритмиками 1А класса (хинидином, дизопирамидом). По нашим данным, эффективность пропафенона составляет 65%, этацизина - 61% .
Выбор препарата для профилактической антиаритмической терапии пароксизмальной и персистирующей фибрилляции и трепетания предсердий
Можно согласиться с мнением, выраженным в международных рекомендациях по ведению больных с фибрилляцией предсердий , согласно которому противорецидивную терапию у больных без патологии сердца или с его минимальными структурными изменениями следует начинать с антиаритмиков 1С класса (пропафенона, флекаинида). Добавим к ним отечественные препараты этого же класса (аллапинин и этацизин), а также соталол; они достаточно эффективны и лишены выраженных экстракардиальных побочных действий.
ли перечисленные антиаритмики не предотвращают рецидивов ФП/ТП или их использование сопровождается побочными эффектами, нужно переходить к назначению амиодарона и дофетилида. Затем при необходимости применяются препараты 1А класса (дизопирамид, хинидин) или нефармакологические методы лечения. Вероятно, у больных с так называемой «адренергической» ФП можно ожидать большего эффекта от терапии амиодароном или соталолом, а при «вагусной» ФП целесообразно начинать лечение с дизопирамида.
Ишемическая болезнь сердца, особенно при наличии постинфарктного кардиосклероза, и сердечная недостаточность увеличивают риск проявления аритмогенных свойств антиаритмических препаратов. Поэтому лечение фибрилляции и трепетания предсердий у больных с застойной сердечной недостаточностью, как правило, ограничивается использованием амиодарона и дофетилида. Если высокая эффективность и безопасность амиодарона при сердечной недостаточности и ИБС (включая ИМ) доказана достаточно давно, то аналогичные результаты в отношении дофетилида были получены в рамках недавних плацебо-контролируемых исследований DIAMOND CHF и DIAMOND MI .
Для пациентов с ишемической болезнью сердца рекомендуемая последовательность назначения антиаритмиков следующая: соталол; амиодарон, дофетилид; дизопирамид, новокаинамид, хинидин.
Артериальная гипертензия, приводящая к гипертрофии миокарда левого желудочка, увеличивает риск развития полиморфной желудочковой тахикардии «torsades de pointes».
связи с этим для предупреждения рецидивов ФП/ТП у больных с повышенным артериальным давлением отдается предпочтение антиаритмическим препаратам, существенно не влияющим на продолжительность реполяризации и интервала QT (1С класс), а также амиодарону, хотя и удлиняющему его, но крайне редко вызывающему желудочковую тахикардию. Таким образом, алгоритм фармакотерапии данного нарушения ритма при артериальной гипертензии представляется следующим: гипертрофия миокарда ЛЖ 1,4 см и более - использовать только амиодарон; гипертрофии миокарда ЛЖ нет или она менее 1,4 см - начинать лечение с пропафенона, флекаинида (иметь в виду возможность применения отечественных антиаритмиков 1С класса аллапинина и этацизина), а при их неэффективности использовать амиодарон, дофетилид, соталол. На следующем этапе лечения (неэффективность или появление побочных действий у вышеперечисленных препаратов) назначаются дизопирамид, новокаинамид, хинидин .
Вполне возможно, что при появлении новых результатов контролируемых исследований по эффективности и безопасности антиаритмических препаратов у больных с различными заболеваниями сердечно-сосудистой системы в вышеизложенные рекомендации по профилактике рецидивов пароксизмальной и персистирующей ФП будут внесены изменения, так как в настоящее время соответствующей информации явно недостаточно.
При отсутствии эффекта от монотерапии используют сочетания антиаритмических препаратов, начиная с половинных доз.
полнением, а в ряде случаев и альтернативой профилактической терапии, как уже было сказано выше, может быть назначение лекарств, ухудшающих АВ проведение и урежающих частоту сокращений желудочков во время пароксизма ФП/ТП. Применение препаратов, ухудшающих проведение в АВ соединении, обоснованно и при отсутствии эффекта от профилактической антиаритмической терапии. При их использовании надо добиваться, чтобы ЧСС в покое составляла от 60 до 80 в минуту, а при умеренной физической нагрузке - не более 100-110 в минуту. Сердечные гликозиды малоэффективны для контроля ЧСС у больных, ведущих активный образ жизни, так как в подобных случаях первичным механизмом урежения частоты желудочковых сокращений является увеличение парасимпатического тонуса. Поэтому очевидно, что сердечные гликозиды могут быть выбраны только в двух клинических ситуациях: если больной страдает сердечной недостаточностью или имеет низкую физическую активность. Во всех остальных случаях надо отдавать предпочтение антагонистам кальция (верапамилу, дилтиазему) или бета-адреноблокаторам. При затянувшихся приступах фибрилляции или трепетания предсердий, так же как и при их постоянной форме, для урежения ЧСС можно использовать комбинации вышеперечисленных препаратов.
Первоочередной задачей при приступе тахисистолической формы ФП/ТП является урежение ЧСС, а затем, если пароксизм самостоятельно не прекратится, его купирование.
нтроль за частотой сокращения желудочков (урежение до 70-90 в минуту) осуществляется внутривенным введением или пероральным приемом верапамила, дилтиазема, бета-адреноблокаторов, в/в введением сердечных гликозидов (предпочтение отдается дигоксину), амиодарона. У больных со сниженной сократительной функцией ЛЖ (застойная сердечная недостаточность или ФВ менее 40%) урежение ЧСС проводят только сердечными гликозидами или амиодароном. Перед купированием тахисистолических форм фибрилляции и трепетания предсердий (особенно трепетания предсердий) антиаритмиками 1А класса (дизопирамидом, новокаинамидом, хинидином) обязательна блокада проведения в АВ узле, так как упомянутые выше антиаритмические препараты обладают антихолинергическим действием (наиболее выраженным у дизопирамида) и могут существенно увеличить частоту сокращения желудочков.
Учитывая риск тромбоэмболии при затянувшемся пароксизме ФП, вопрос о его купировании должен быть решен в течение 48 часов, так как, если продолжительность приступа ФП превышает двое суток, необходимо назначение непрямых антикоагулянтов (поддержание МНО на уровне 2,0-3,0) в течение 3-4 недель до и после электрической или медикаментозной кардиоверсии. В настоящее время наиболее широко применяются непрямые антикоагулянты, являющиеся производными кумарина: варфарин и синкумар. Если продолжительность ФП неизвестна, использование непрямых антикоагулянтов до и после кардиоверсии также необходимо. Подобная профилактика тромбоэмболических осложнений должна проводиться и при трепетании предсердий.
Для фармакологической кардиоверсии используют следующие антиаритмики:
амиодарон 5-7 мг/кг — в/в инфузия за 30-60 мин (15 мг/мин); ибутилид 1 мг — в/в введение за 10 мин (при необходимости повторное введение 1 мг); новокаинамид 1-1,5 г (до 15-17 мг/кг) — в/в инфузия со скоростью 30-50 мг/мин; пропафенон 1,5-2 мг/кг — в/в введение за 10-20 мин; флекаинид 1,5-3 мг/кг — в/в введение за 10-20 мин.
В международных рекомендациях по кардиопульмональной реанимации и неотложной кардиологической помощи и рекомендациях АСС/АНА/ЕSС по лечению больных с фибрилляцией предсердий отмечено, что купирование пароксизма у больных с сердечной недостаточностью или ФВ менее 40% целесообразно проводить в основном амиодароном. Применение других антиаритмиков должно быть ограничено из-за довольно высокого риска развития аритмогенных эффектов и отрицательного влияния этих препаратов на гемодинамику.
Применение верапамила и сердечных гликозидов противопоказано больным с ФП/ТП и синдромом Вольфа-Паркинсона-Уайта. При наличии последнего ФП/ТП купируют препаратами, ухудшающими проведение по пучку Кента: амиодароном, новокаинамидом, пропафеноном, флекаинидом и др.
Возможно пероральное купирование фибрилляции и трепетания предсердий хинидином, новокаинамидом, пропафеноном, флекаинидом, дофетилидом и др.
Трепетание предсердий (тип 1) может быть купировано или переведено в ФП частой транспищеводной или эндокардиальной ЭКС предсердий. Назначается стимуляция продолжительностью 10-30 сек с частотой импульсов, превышающей на 15-20% частоту предсердных сокращений, т. е. 300-350 (400) импульсов в одну минуту.
Когда ФП/ТП сопровождается тяжелой сердечной недостаточностью (сердечная астма, отек легких), гипотензией (систолическое давление менее 90 мм рт. ст.), нарастанием болевого синдрома и/или усугублением ишемии миокарда, показано немедленное проведение электроимпульсной терапии (ЭИТ).
При фибрилляции предсердий ЭИТ начинают с разряда мощностью 200 Дж, для бифазного тока энергия первого разряда меньше. Если он оказывается неэффективным, последовательно наносят разряды более высокой мощности (300-360 Дж). Трепетание предсердий часто купируется разрядом низкой энергии (50-100 Дж).
Электроимпульсная терапия также может быть выбрана для планового восстановления синусового ритма у больных с затянувшимися пароксизмами ФП/ТП. Медикаментозная кардиоверсия рекомендуется, если ЭИТ невозможна, нежелательна или с ее помощью не удалось восстановить синусовый ритм. При приступе ФП/ТП, продолжающемся более 48 ч, непрямые антикоагулянты перед кардиоверсией можно длительно не применять, если с помощью транспищеводной ЭхоКГ (ТПЭхоКГ) исключено наличие тромбов в предсердиях (в 95% случаев они локализуются в ушке левого предсердия). Это так называемая ранняя кардиоверсия: в/в введение гепарина (увеличение АЧТВ в 1,5-2 раза по сравнению с контрольным значением) или непродолжительный прием непрямого антикоагулянта (доведение МНО до 2,0-3,0) перед кардиоверсией и четырехнедельный прием непрямых антикоагулянтов после восстановления синусового ритма. По предварительным данным АСUТЕ multicentre study , частота тромбоэмболических осложнений существенно меньше при использовании ТПЭхоКГ и коротких курсов профилактической терапии гепарином или варфарином (при отсутствии тромба) или более длительном назначении непрямого антикоагулянта (при повторном обнаружении тромба после трехнедельного лечения варфарином) до ЭИТ, чем при традиционной терапии, проводимой «вслепую» непрямыми антикоагулянтами в течение 3-4 недель до и после электрической кардиоверсии, и составляет соответственно 1,2% и 2,9%. У больных, которые не получают антикоагулянты до кардиоверсии, тромбоэмболические осложнения развиваются в 1-6% случаев.
При тяжелых пароксизмах ФП и ТП, рефрактерных к медикаментозному лечению, применяют нефармакологические методы лечения: деструкцию АВ соединения с имплантацией электрокардиостимулятора, «модификацию» АВ соединения, имплантацию предсердного дефибриллятора или специальных электрокардиостимуляторов, радиочастотную катетерную деструкцию пути циркуляции импульса в правом предсердии при ТП и источников эктопической импульсации у больных с очаговой фибрилляцией предсердий, операции «коридор» и «лабиринт».
Литература
1. Kastor J. A. Arrhithmias. Philadelphia: W. B. Saunders company 1994. P.25-124.
2. Bialy D., Lehmann M. N., Schumacher D. N. et al. Hospitalization for arrhithmias in the United States: importance of atrial fibrillation (abstr) // J. Am. Coll. Cardiol. 1992; 19: 41A.
3. Wolf P. A., Dawber T. R., Thomas H. E., Kannel W. B. Epidemiologic assessment of chronic atrial fibrillation and risk of stroke: the Framingham study// Neurology. 1978; 28: 973-77.
4. The Stroke Prevention in Atrial Fibrillation Study Group Investigators. Stroke prevention in atrial fibrillation study: final results//Circulation. 1991; 84: 527-539.
5. Petersen P., Boysen G., Godtfredsen J. et al. Placebo-controlled, randomised trial of warfarin and aspirin for prevention of thromboembolic complications in chronic atrial fibrillation. The Copenhagen AFASAK study // Lancet. 1989; 1: 175-179.
6. Biblo L. A., Ynan Z., Quan K. J. et al. Risk of stroke in patients with atrial flutter // Am. J. Cardiol. 2000; 87: 346-349.
7. ACC/AHA/ESC guidelines for management of patients with atrial fibrillation//Circulation. 2001; 104: 2118-2150.
8. Vorperian V. R., Havighurst T. C., Miller S., Janyary C. T. Adverse effect of low dose amiodarone: a meta-analysis// JACC. 1997; 30: 791-798.
9. Бунин Ю. А., Федякина Л. Ф., Байрошевский П. А., Казанков Ю. Н. Комбинированная профилактическая антиаритмическая терапия этацизином и пропранололом пароксизмальной фибрилляции и трепетания предсердий. Материалы VII Российского национального конгресса "Человек и лекарство". Москва, 2000. С. 124.
10. Семыкин В. Н., Бунин Ю. А., Федякина Л. Ф. Сравнительная эффективность комбинированной антиаритмической терапии пропафеноном, верапамилом и дилтиаземом пароксизмальной фибрилляции и трепетания предсердий. Материалы VII Российского национального конгресса "Человек и лекарство". Москва, 2000. С. 123-124.
11. Sager P. T. New advances in class III antiarrhytmic drug therapy. Curr. Opin. Cardiol. 2000; 15: 41-53.
12. Guidelines 2000 for cardiopulmonary resuscitation and emergency cardiovascular care// Circulation. 2000; 102 (suppl I): I-158-165.
13. Design of a clinical trial for the assessment of cardiversion using transesophageal echocardiography (the ACUTE multicenter study) // Am. J. Cardiol. 1998; 81: 877-883.
14. Бунин Ю. А., Фирстова М. И., Енукашвили Р. Р. Поддерживающая антиаритмическая терапия после восстановления синусового ритма у больных постоянной формой мерцательной аритмии. Материалы 5-го Всероссийского съезда кардиологов. Челябинск, 1996. С. 28.
15. Bunin Y., Fediakina L. Low doses of amiodarone in preventing of paroxismal atrial fibrillation and flutter. International academy of cardiology. 2nd international congress on heart disease. Abstract book of the congress, Washington, USA, 2001.
16. Gold R. L., Haffajec C. I. Charoz G. et al. Amiodarone for refractory atrial fibrillation // Am. J. Cardiol. 1986; 57: 124-127.
17. Miller J. M., Zipes D. P. Management of the patient with cardiac arrhithmias. In Braunwald E., Zipes D., Libby P. (eds). Heart disease. A textbook of cardiovascular medicine. Philadelphia: W. B. Saunders company. 2001. P. 731-736.
www.medcentre.com.ua
Что происходит при трепетании предсердий
Данная аритмия возникает из-за нарушения проведения импульса в сердце.
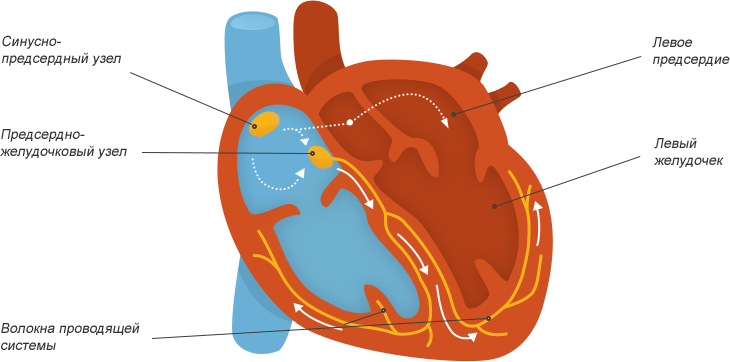
В норме импульс распространяется по сердцу таким образом:
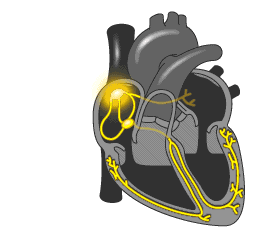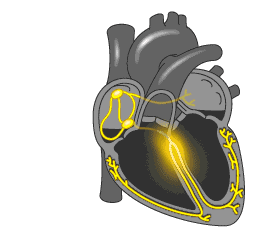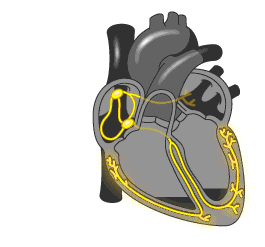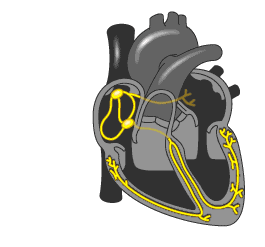
При трепетании предсердий нарушается ход импульса по предсердной проводящей системе. Он начинает циркулировать в правом предсердии по кругу. Из-за этого происходит многократное повторное возбуждение миокарда предсердий, и они сокращаются с частотой от 250 до 350 ударов в минуту.

Ритм желудочков может оставаться в норме или быть учащенным, но не настолько, как ритм предсердий. Объясняется это тем, что атриовентрикулярный узел не способен проводить импульс настолько часто и начинает проводить только каждый второй импульс из предсердий (иногда – каждый третий, четвертый или даже пятый). Поэтому, если предсердия сокращаются с частотой 300 уд/мин, частота сокращений желудочков может составлять 150, 100, 75 или 60 уд/мин.
Исключением являются больные WPW-синдромом. В их сердце содержится дополнительный, аномальный пучок (пучок Кента), который может проводить импульс от предсердия к желудочку быстрее, чем атриовентрикулярный узел. Поэтому трепетание предсердий у таких пациентов часто влечет за собой и трепетание желудочков.
Причины трепетания предсердий
Возникает аритмия на фоне заболеваний сердца или как послеоперационное осложнение (обычно в первую неделю после хирургического вмешательства на сердце).

Что может спровоцировать приступ у людей, склонных к трепетанию предсердий:
Иногда пароксизмы появляются под воздействием перечисленных негативных факторов, а иногда и спонтанно.
Симптомы
Приступ развивается внезапно. Во время него пациент чувствует сильное сердцебиение или дискомфорт в области сердца. Часто больные описывают свои ощущения как «перебои» в работе сердца, сердце «тарахтит», «выпрыгивает из груди».
Также пароксизм сопровождается слабостью, головокружением, пониженным давлением, иногда – одышкой.
Иногда трепетание предсердий протекает бессимптомно (особенно если частота сокращений желудочков в норме). Но лечение все равно необходимо, так как эта аритмия может привести к опасным осложнениям.
Возможные осложнения
Наиболее распространенные:
Две последние аритмии очень опасны и могут закончиться летально.

Трепетание предсердий ухудшает кровообращение (гемодинамику) в коронарных сосудах, что влечет за собой недостаточное кровоснабжение миокарда. Это может вызвать микроинфаркт, инфаркт или внезапную остановку сердца.
Частые приступы приводят к развитию хронической сердечной недостаточности.
Также многократные пароксизмы трепетания предсердий повышают риск образования тромбов, что может привести к:
Диагностика
Она состоит из 3 этапов:
Первичный осмотр
Во время приступа пульс на руках может быть в норме (60–90 уд/мин) либо учащен (до 150 уд/мин). Пульсация шейных вен обычно ускорена и соответствует частоте сокращения предсердий. Давление может быть пониженным.
ЭКГ
На кардиограмме отсутствуют зубцы P. Вместо них присутствуют волны F пилообразной формы, предшествующие желудочковым комплексам. Последние не изменены и не имеют отклонений от нормы. Перед каждым желудочковым комплексом находится одинаковое количество волн F (2, 3, 4 или 5).
 Трепетание предсердий на ЭКГ
Трепетание предсердий на ЭКГ
Изменения на кардиограмме видны только во время приступа. Но так как пароксизм может длиться долгое время, зафиксировать его с помощью обычной ЭКГ вполне реально.
Если трепетание предсердий возникает часто, но приступы непродолжительные, назначают холтеровское мониторирование – ЭКГ с помощью портативного аппарата в течение суток, чтобы «поймать» время пароксизма.
Дальнейшее обследование
Чтобы назначить адекватное лечение, необходимо выявить причину аритмии.
Для этого применяют ЭхоКГ. С помощью этого метода можно диагностировать пороки сердца.
Также делают анализ крови:
- на тиреоидные гормоны – для выявления повышенного уровня гормонов щитовидной железы (гипертиреоза);
- на электролиты – для диагностики недостатка калия в организме (гипокалиемии);
- на ревматоидный фактор – для выявления ревматизма (он часто становится причиной стеноза митрального клапана).
Чреспищеводная эхокардиография показана больным с частыми приступами, чтобы проверить, нет ли в сердце тромбов.

Чреспищеводная электрокардиография помогает установить точный механизм развития аритмии (каким именно образом импульс циркулирует по предсердию).
Как избавиться от заболевания
В настоящее время разработана эффективная терапия для снятия приступов трепетания предсердий, однако эту аритмию тяжело вылечить полностью – у многих больных пароксизмы появляются снова. В таких случаях применяют радикальное лечение, которое помогает устранить заболевание навсегда в 95 % случаев.
Также стоит отметить, что помимо лечения самой аритмии лечат и основное заболевание, которое способствовало ее появлению.
Подробнее о медикаментозном и немедикаментозном лечении самого трепетания предсердий читайте далее.
Медикаментозное снятие пароксизма
Осуществляют его в 2 этапа:
Другие методы купирования приступа
К ним относятся:
- Чреспищеводная электрокардиостимуляция (ЧПЭС) – устранение аритмии с помощью специального электрокардиостимулятора, который вводится через пищевод.
- Электрическая кардиоверсия – восстановление правильного ритма посредством нанесения на область сердца электрического разряда.

Долгосрочное лечение медикаментами
Для предупреждения повторного приступа могут назначить бета-блокаторы или блокаторы кальциевых каналов.
Чтобы избежать образования тромбов, применяют Варфарин или Аспирин.
Радикальные методы
Если медикаментозное лечение не помогает, и аритмия все равно рецидивирует, назначают радиочастотную абляцию (разрушение радиочастотами) или криоабляцию (разрушение-замораживание) проводящих путей, по которым циркулирует импульс во время приступа.
 Криоабляция
Криоабляция
Также устанавливают электрокардиостимулятор, который задает сердцу правильный ритм.
Профилактика
Если вы находитесь в группе риска (см. таблицу «Заболевания сердца, провоцирующие трепетание предсердий» и «Факторы, повышающие риск развития этой аритмии» в разделе «Причины»), обязательно придерживайтесь следующих правил:
Если у вас сердечная недостаточность, и вам назначили диуретики, обратите особое внимание на этот пункт, так как диуретики выводят из организма калий. Но и не переусердствуйте, так как избыток этого элемента тоже может спровоцировать проблемы с сердечно-сосудистой системой и с почками. Перед коррекцией своего рациона проконсультируйтесь со специалистом и по возможности сдайте анализ крови на калий.
Эти же правила касаются и тех, у кого уже возникало такое неприятное явление, как трепетание предсердий. Если приступ был успешно купирован, принимайте все назначенные врачом лекарства и придерживайтесь профилактических мер, чтобы не допустить рецидива заболевания.
okardio.com
Что представляет собой патология

Фибрилляция и трепетание предсердий – это суправентрикулярная тахикардия и нарушение сердечного ритма, приводящее к возникновению пароксизмальных тахикардий. Кардиологические патологии, которые иногда классифицируют, как подвиды мерцательной аритмии.
Наджелудочковая тахикардия, обычно именуемая трепетанием предсердий (ТП) распространена у мужчин старше 60 лет, уже страдающих каким-либо видом сердечных патологий, но сложно достоверно устанавливается в диагнозе и ЭКГ, в силу своей нестабильности. Тяжелые структурные изменения желудочков, и хронические состояния сердечной недостаточности, иногда приводят к постановке вопроса о кардиохирургической помощи при прогрессировании нарушения.
Характеристика патологии и вероятные признаки
Большая группа тахиаритмий, к которым относится трепетание предсердий, представляет собой патологические нарушения сердечной деятельности, с характерным повышением частоты сокращений. Источник возникновения патологического процесса, находящийся в предсердии, приводит к повышению сердечных сокращений в несколько раз.
При норме 60-90 ударов в минуту, частота сокращений при трепетании может составлять 200-300. Сохранение правильного ритма колебаний – одна из основных характеристик, которые применяются при определении разновидности мерцательной аритмии, именуемой ТП.
Пароксизм трепетания предсердий – время, в которое протекает приступ, с вариабельной длительностью от секундного, до продолжающегося несколько суток. Под влиянием лечения ТП довольно быстро переходит в мерцательную аритмию, или в синусовый ритм, что послужило причиной отсутствия устойчивого определения длительности пароксизмов.

Постоянная форма трепетания – крайне редко диагностируемая патология, поскольку мерцательная аритмия и трепетание часто сменяют друг друга. Различаются два типа протекания приступа:
- 1 тип (трепетание предсердий 1) купируется электростимуляцией и характеризуется частотой от 240 до 339 в минуту, с отображением волн F в виде пилообразной равномерной формы;
- 2 тип невозможно прервать стимуляцией, интервалы волн F-F неравномерны, частота в минуту может достигать от 340 до 430.
Классификация трепетания предсердий различает:
- пароксизмальные и постоянные;
- по 1 и 2 типу;
- атипичное и типичное (классическое) развитие событий.
При классическом волны возбуждения возникают в правом предсердии, и идут с частотой трепетания от 240 до 340 колебаний в минуту. При атипичном – циркуляция может возникать как в левом, так и в правом предсердии, но сопровождается волнами с частотой колебаний от 340 до 440 колебаний в минуту, идущих по нетипичному варианту. По месту формирования различают:
- правопредсердные (верхнепетлевое и множественноцикловое);
- левопредсердные истмус-независимые трепетания.

Классификация патологии по клиническому течению
Еще одно разделение, по клиническому течению, подразумевает:
- впервые развившееся;
- пароксизмальное;
- персистирующее;
- постоянное.
Пароксизмальная форма по протяженности менее 7 дней, персистирующая – более недели, о постоянной говорят, когда проведенная терапия не проводилась, или проводилась, но не принесла желаемого, и ожидаемого результата. Приступ может возникать и один раз в год, и несколько раз в день.
Частота появления подобных нарушений сердечной деятельности зависит от возрастных, половых и этиологических особенностей каждого больного. Чаще всего им подвержены мужчины пожилого возраста, уже имеющие в анамнезе сердечные патологии.
Диагностика нарушений

Единственное, что можно определить при этом состоянии при визуальном осмотре – наличие учащенного пульса, который сохраняет относительное внешнее постоянство. При частом измерении коэффициента обнаруживается, что пульс утрачивает свою ритмичность.
Клинические симптомы при этом характерны практически для любой сердечной патологии, сопровождающейся нарушением ритма. Только пульсация шейных вен, частота которых в два раза превышает артериальный пульс, но совпадает с ритмом предсердий, дает основания для предположительного диагноза.
Проведение ЭКГ позволяет установить:
- отсутствие Р-волн;
- наличие неизменных желудочковых комплексов;
- высокую частоту;
- пилообразные F-волны.
Но ритм сокращения желудочков остается правильным. Чтобы уточнить предварительный диагноз, проводится комплекс диагностических мероприятий:
- мониторинг ЭКГ-состояний;
- чреспищеводная ЭхоКГ;
- биохимический анализ крови;
- УЗИ сердца;
- электрофизиологическое исследование.
Если проанализировать все собранные диагностические данные, можно установить не только характер патологии, но и ее этиологические поводы. Одна из наиболее частых причин – сопутствующие нарушения сердечной деятельности, которая, как правило, не всегда является единственной, и предполагает определенные нюансы в лечении трепетания предсердий.
Сопутствующие симптомы патологии
Симптомы кардиологической патологии носят общий, невыраженный характер, типичный для многих нарушений деятельности сердца. Без выраженной клинической картины подобные симптомы принимаются за признаки сопутствующего заболевания, которое уже диагностировано, и наблюдается:
- одышка;
- быстрая утомляемость;
- апатия;
- подавленное состояние;
- снижение двигательной активности;
- испытываемый дефицит кислорода при физических усилиях.

Такие симптомы характерны для многих заболеваний. Стенокардия и сердечная недостаточность при этом не принимаются во внимание, как симптомы, а рассматриваются как определенная патология, более всего характерная для избыточного веса, или статического положения по характеру профессиональной деятельности, возраста, общего физического состояния.
Синкопальное состояние, ярко выраженная аритмия, похожая на мерцательную, болевые ощущения в груди, тоже можно соотнести с наличествующими заболеваниями сердца. И только диагностика при выраженном негативном клиническом состоянии, или плановое обследование, позволяют соотнести усматриваемую аритмию с трепетанием предсердий, которое может ею сменяться.
Причины возникновения трепетаний

Факторы риска, которые проявляться при сборе анамнеза пациента, тоже не позволяют проследить наличие ярко манифестированных закономерностей.
Только один из них можно выделить, как общий – стрессовые ситуации, которые ведут к эмоциональному беспокойству, нервному перенапряжению, дестабилизации психоэмоционального состояния.
В числе других поводов можно отметить:
- повышенное тромбообразование, и высокую свёртываемость крови;
- атеросклероз, с повышенным склерозированием сосудов;
- ишемическую болезнь сердца;
- инфаркт миокарда;
- пороки сердца;
- функциональные пороки ССС, полученные во внутриутробном развитии;
- легочные патологии (эмфизему, или эмболию);
- заболевания эндокринологической системы (щитовидной железы);
- патологическое уменьшение, или увеличение камер сердца;
- хронические заболевания внутренних органов;
- патологию обменной системы организма.
Отдельной группой стоят ятрогенные причины (операции и хирургические вмешательства). Любая из вышеперечисленных причин может проявиться как отдельное заболевание, которому сопутствует нарушение сердечной деятельности, как следствие нездорового образа жизни.
Употребление вредной пищи, нарушение нормального ритма сна, отсутствие периодичности в приеме пищи, частое употребление алкоголя, курение – все это может стать поводом к развитию сердечной патологии, и трепетания предсердий, как ее прямого следствия.

Медикаментозное лечение
Характер протекания нарушений работы сердца, при трепетании предсердий и фибрилляции, схож по механизмам развития и биохимическим изменениям, что предполагает и сходные направления лечения, и нормализации сердечного ритма. Применяются как медикаментозные, так и не лекарственные способы кардиоверсий. Специализированные наблюдения показывают, что, при трепетании медикаменты менее эффективны, чем при фибрилляции.
Купирование трепетания проходит с большей результативностью при использовании радиочастотной аблации, или электроимпульсной терапии. При кардинальной невозможности, в силу объективных причин, использования этих двух способов, их заменяет внутривенное вливание ибутилида. Амиодарон, Соталол, и другие антиаритмики показывают меньшую, чем у ибутилида (от 38 до 76%) эффективность при введении.
Для количественного уменьшения производимых колебаний, и замедления учащенного сердцебиения применяются:
- бета-блокаторы, Дигоксин, Аденозин;
- кальциевые каналы блокируют Дилтиазеом, Верапамилом.

Антиаритмики назначаются по индивидуальным показаниям, превалирующим вариантом является Ибутилид, но используются и:
- Соталол;
- Пропафенон;
- Флекаинид;
- Амиодарон;
- Дофетилид.
Препараты для разжижения крови используют при нерегулярном трепетании. Традиционная и народная медицина признает эффективность гомеопатических препаратов наперстянки во всех случаях, кроме тяжелых гемодинамических поражений. Наперстянка мало эффективна при долгих и хронических формах.
В этих случаях не удается восстановить синусовый ритм с помощью растительного препарата. Отмечается также Новокаинамид, который применяют и при фибрилляции.
Выбор препаратов для лекарственной терапии учитывает общее состояние больного, частоты фибрилляции предсердий, и состояния кровеносной системы. Чаще всего назначают Анаприлин, Бисопропол и Метапропол, несмотря на то, что ряд антиаритмиков, выпускаемых фармацевтической промышленностью, достаточно велик. Регулярный приём подобных препаратов, направлен на нормализацию синусового ритма, и предотвращение возможных нарушений сердечной деятельности.
Образ жизни при сердечной патологии
Немаловажным методом предотвращения возникновения патологии являются диета и сопутствующее устранение любых раздражающих факторов. Из употребления следует исключать чай, кофе, сладкие газированные напитки и любые спиртосодержащие напитки.
Диета строится на ограничении жидкости, и частных и дробных процессах приема еды. Категорически под запретом находятся продукты, способные спровоцировать вздутие и метеоризмы. Количество употребляемой соли тоже ограничивается. Диета применяется практически бессолевая.
Появление расстройств ритма сердечной деятельности требует от больного самодисциплины, регулярного приема прописанных препаратов, и осторожности с любыми факторами, способными спровоцировать прогрессирование патологии, и появление новых приступов.
Трепетание предсердий, которое вызвано заболеваниями не сердечной этиологии, обычно устраняется лечением основной причины, вызвавшей сердечное нарушение. Однако визит к кардиологу неминуем, если человек хочет сохранить здоровое сердце.
По секрету
- Вам надоела постоянная боль в ногах от малейшего напряжения…
- Систематически Вас беспокоит шум в ушах, головокружения и головная боль…
- О скачках давления и болях в грудях нечего и говорить…
- И Вы уже давно принимаете кучу лекарств, сидите на диете и стараетесь не нервничать…
Но судя по тому, что вы читаете эти строки – победа не на Вашей стороне. Именно поэтому мы рекомендуем прочитать про новое эффективное средство от варикозных заболеваний. С его помощь можно почувствовать себя снова молодым и полным сил. Читать статью>>>
serdechka.ru
Причины и симптомы трепетания

Такую патологию сердца могут вызвать некоторые факторы, которыми в основном являются заболевания сердца, внутренних органов и неправильный образ жизни:
- ишемия сердца;
- частое образование тромбов;
- атеросклероз (наличие холестериновых бляшек в сосудах);
- употребление алкоголя, некоторых фармакологических препаратов;
- операбельное вмешательство;
- патологическое изменение камер сердца (увеличение, уменьшение);
- заболевания щитовидной железы;
- нарушение в работе дыхательной системы (легочная эмболия, эмфизема и другие);
- инфаркты миокарда, порок сердца;
- хронические заболевания;

- патологии сердечно-сосудистой системы при внутриутробном развитии;
- частые беспокойства и нервное напряжение.
Большее влияние на появление болезни оказывают нарушения функций сердечно-сосудистой системы (это все патологии сердца), а также несоблюдение здорового образа жизни и наличие избыточной массы тела.
Трепетание предсердий имеет симптомы, которые могут указывать на нарушение функции сердца и его патологию. Но зачастую они не вполне заметны, поэтому болезнь протекает без каких-либо признаков.
Некоторые симптомы все же могут проявляться у больных, это:
- частое сердцебиение;
- одышка, нехватка воздуха при физических нагрузках;
- переживание, беспокойство;
- обмороки;
- стенокардия;
- головокружение;
- недомогание, усталость, апатическое состояние;

- ярко выраженная аритмия;
- сердечная недостаточность;
- синкопальное состояние;
- снижение физической активности, работоспособности;
- болевые ощущения в области груди.
У некоторых людей наличие симптомов можно увидеть только при диагностике или плановом медицинском обследовании сердца.
Диагностика болезни
Зачастую, чтобы выявить такое заболевание используют электрокардиограмму, которая показывает изменение частоты сердцебиения и различные отклонения от нормы. Трепетание предсердий на ЭКГ хорошо заметно кардиологу: по проведенному исследованию он может поставить диагноз.
Обследование может выполняться один раз или продолжаться целые сутки - это поможет собрать больше информации о состоянии сердца и проанализировать его работу.
Кроме того, для диагностических мероприятий используют также:
- эхографию, чтобы увидеть момент дисфункции сердцебиения;
- ультразвуковое исследование, которое помогает оценить состояние сердца, его клапанов, проанализировать ритмичность и сокращения.

Немаловажным является и сдача крови на исследования, которые покажут отклонения и укажут на проблему, а также собственные жалобы пациентов и возникновение у них различных симптомов.
Все методы совершенно безопасны и необходимы для постановки точного диагноза, составления грамотного лечения болезни.
Лечение заболевания медикаментозным способом
Данная патология довольно опасна и может вызвать некоторые осложнения, поэтому лечение трепетания предсердий должно быть быстрым. Терапевтические действия проводит врач-кардиолог, он же ставит диагноз и назначает необходимые процедуры.
Поэтому терапия этого заболевания подразделяется на следующие типы:
- медикаментозное лечение;
- инструментальное воздействие;
- операбельное вмешательство;
- лечение в домашних условиях.

Данные методы достаточно действенны и могут способствовать выздоровлению в случае начального развития патологии и соблюдения врачебных рекомендаций.
Чтобы подавить симптоматику болезни и восстановить нормальный сердечный ритм, больному прописывают специальные лекарственные средства, которые обладают данными свойствами и способствуют нормализации здоровья.
В качестве медикаментов могут быть назначены несколько групп лекарственных препаратов:
- Антиаритмические средства обеспечивают правильную работу сердца, стабилизируют трепетания, приводят в нормальное состояние сердечный ритм, а также способствуют подавлению симптоматики заболевания и уменьшают частоту их проявления, тем самым нормализуют общее состояние здоровья. Данные препараты насчитывают много разновидностей и всевозможных аналогов, поэтому прием лекарственных средств должен быть в строго определенное время, по рекомендации врача и под его наблюдением.
- Антикоагулянты необходимы для того, чтобы обезопасить пациента от возникновения опасного заболевания - инсульта. Поэтому их назначают при данной патологии, так как инсульт является одним из осложнений, что может появиться в любое время. Антикоагулянтные препараты способствуют нормализации сердечной функции, разжижают кровь, предотвращая образование тромбов, и улучшают частоту сокращений. Они тоже должны приниматься по указанию лечащего врача с соблюдением всех его рекомендаций и под наблюдением.
Кроме того, назначают лекарственные средства с магнием и калием - это одни из элементов, которые необходимы сердцу для его правильной работы и функционирования. Лекарства обеспечивают нормализацию сокращений и улучшают сердечный ритм. Они также должны быть назначены кардиологом.
Инструментальное и хирургическое воздействие
Этот метод лечения обуславливается использованием электрического тока, с помощью которого лечат больных с таким заболеванием, как трепетание предсердий.
Чтобы процедура прошла успешно, применяют специальное медицинское устройство - дефибриллятор. Лечение проходит под общим наркозом, но в некоторых чрезвычайных ситуациях наркоз не проводится.
Такое воздействие производит хороший терапевтический эффект, в большинстве случаев отмечается улучшение самочувствия пациентов и стабилизация сердечных ритмов. Но бывает и такое, когда лечение электрическим током не дает положительных результатов, а нарушение ритмичности вновь возвращается через некоторое время.

Кроме того, эта процедура может нести опасность развития инсульта, поэтому врачи заранее, если это возможно, проводят необходимые медицинские исследования и назначают лекарственные препараты, подкожные и внутривенные инъекции для разжижения крови.
Трепетание предсердий и лечение предполагает то, которое в редких случаях может проводиться при помощи хирургического воздействия. Такой способ назначается при тяжелых формах заболевания или при проявлении каких-либо осложнений.
Операция проводится для того, чтобы:
- подавить очаг патологии;
- улучшить состояние пациента;
- стабилизировать сердечный ритм и частоту сокращений.
Процедура делается под средним наркозом.
Сначала врач устанавливает причину заболевания, находя очаговый участок, потом вводится катетер, который позволяет нормализовать ток крови и одинаково распределить электрические импульсы.

Данная процедура в больших случаях имеет высокий терапевтический эффект и способствует выздоровлению больного, но бывают ситуации, когда данное лечение не приносит никакого результата.
Должно сопровождаться постоянным наблюдением лечащего врача такое состояние, как трепетание предсердий, и лечение дома проводится только после одобрения кардиолога. Такая терапия представляет собой несложные манипуляции, которые заключаются в соблюдении точных рекомендаций врача, приеме определенных лекарственных препаратов, назначенных кардиологом.
А также необходимо регулярно, через одинаковые промежутки времени, проходить медицинское обследование.
Осложнения болезни
При несвоевременном лечении, а также в случае стремительного развития данной патологии могут появиться осложнения, которые губительно воздействуют на здоровье пациента.
Основными осложнениями трепетания предсердий являются:
- возникновение инсульта - проявляется в нарушении кроветворения, когда из-за такой кардиологической болезни возникает застой крови и может развиться тромб, попадая в сердце, он распадается на мелкие частицы и с током крови разносится по всему телу, в том числе - в мозг;

- сердечная недостаточность - проявляется из-за неправильной работы сердца, в результате недостаточного перекачивания крови, когда ослабляется ритм и уменьшаются сокращения;
- инфаркт почки;
- острая окклюзия мезентериальных сосудов;
- развитие тромбов.
Профилактика заболевания
Чтобы предотвратить развитие трепетания предсердий и обезопасить себя от возникновения различных осложнений, существует ряд простых профилактических мероприятий, которые направлены на улучшение общего состояния здоровья и снижение симптоматики заболевания.
Профилактика патологии включает в себя следующие правила:
- своевременно лечить кардиологические заболевания;
- проходить регулярное медицинское обследование;

- принимать необходимые лекарственные препараты, назначенные врачом;
- вести здоровый образ жизни;
- не допускать развития тревожности и беспокойства;
- исключить кофеин из рациона;
- нельзя принимать дополнительные лекарственные средства, не назначенные лечащим врачом;
- хирургическое лечение проводить у опытных, высококвалифицированных медицинских специалистов.
Принимать какие-либо средства народной медицины и другие посторонние препараты, не назначенные врачом, нежелательно, так как это может повлечь серьезные последствия и смерть больного.
Трепетание предсердий(ТП) – патологическое ускорение сокращений предсердий до 200-400 уд/мин. Длительность таких пароксизмов может быть различной: от пары секунд до нескольких часов.
Во время приступов пациент испытывает характерные признаки: падение давления, ухудшение самочувствия вплоть до потери сознания.
Трепыхания предсердий является весьма серьезным нарушением, которое в перспективе может привести к значительному ухудшению качества жизни пациента и даже инвалидности.
При обнаружении у себя похожих симптомов обратитесь к кардиологу для своевременной диагностики и лечения.
Классификация сердечных трепетаний
Трепетания бывают двух видов: типичные и атипичные. Для первых характерно возбуждение определенного участка в правом предсердии.
Волна возбуждения зацикливается, образуя порочный круг с частотой сокращений до 350 в минуту.
В зависимости от типа циркуляции электрических стимулов в предсердии выделяют циркуляцию против и по часовой стрелке.
Такой трепет может быть остановлен при помощи различных видов стимуляции.
Во врачебной практике чаще всего применяют чреспищеводную кардиостимуляцию, другими методами остановки пароксизмов являются крио- и радиочастотная абляция.
При них сердце стимулируется путем введения специального катетера в сосудистую систему.
Атипичное трепетание может возникать как в правом, так и в левом предсердии.
Отличается оно необычным путем распространения волны возбуждения, которая заставляет сокращаться часть сердца со скоростью до 450 ударов в минуту.
Если предсердие затрепетало таким образом, то не предоставляется возможности его успокоить при помощи вышеупомянутых методов, купирующих типичное трепетание.
Существует также клиническая классификация данной патологии. По ней все трепетания разделяют на:
- впервые развившиеся;
- пароксизмальное;
- персистирующее;
- постоянное.
Пароксизмальная форма имеет длительность около 7 суток. Для нее характерна невозможность самостоятельного возобновления привычного сердечного ритма.
Постоянными называют трепетания, которые не реагируют на медикаментозную и инструментальную терапию.
Трепетание предсердий код по МКБ-10
Даная патология в Международной классификации болезней имеет код 148 – фибрилляция и трепетание предсердий. В подпунктах представлены различные его виды. Атипичное трепетание предсердий имеет код 148.3.
Механизм патологии
Предсердие трепещет, как результат нарушения проведения сердечных импульсов нервными клетками миокарда.
Нормальный сердечный импульс должен распространяться следующим образом:

Сердце трепещется в случае нарушения данной последовательности. Импульс по тем, или иным причинам не распространяется по обычному пути, зацикливается и циркулирует по кругу.
К желудочкам он полностью не доходит, зато заставляет предсердия сокращаться в ускоренном темпе.
 Даже если трепетание предсердий будет происходить со скоростью 300 в минуту, желудочки будут сокращаться со скоростью максимум в 150.
Даже если трепетание предсердий будет происходить со скоростью 300 в минуту, желудочки будут сокращаться со скоростью максимум в 150. Ритм желудочков также может изменяться, однако он никогда не ускоряется так же, как сокращения предсердий.
Все дело в том, что предсердно-желудочный узел проводит импульсы до определенной частоты.
Исключением являются люди с синдромом Вольфа-Паркинсона-Уайта.
Их сердца имеют добавочный пучок проводящих волокон, по которому импульсы проводятся гораздо быстрее, чем по атриовентрикулярному узлу. Это может стать причиной перехода трепетания предсердий в трепетание желудочков.
Трепыхание сердца: причины
Данная патология в большинстве случаев является последствием органического поражения тканей сердца.
Подобные нарушения возникают при следующих заболеваниях:
| Первичное заболевание | Факторы, влияющие на возникновение трепетания предсердий |
|---|---|
| Кардиомиопатия | Повреждение проводящей системы сердца, или кардиомиоцитов, нарушение обычного пути распространения электрических импульсов |
| Ишемическая болезнь сердца | Недостаток кислорода в сердечной мышце, приводящий к нарушению в проводящей системе и сократительном аппарате |
| Миокардиодистрофии | Разрушение тканей сердца с сопутствующими нарушениями сократимости/проводимости |
| Миокардит | Воспаление, вызывающее вначале функциональные, а впоследствии и органические изменения проводящей системы |
| Гипертоническая болезнь | На последних стадиях происходит серьезное расширение и разрастание стенок сердца, проводимость нарушается из-за проблем с иннервацией новых тканей |
| Тиреотоксикоз | Избыток тиреоидных гормонов вызывает патологические аритмии |
| Сахарный диабет | Нарушения в проводящей системе вследствие общих метаболических нарушений в организме |
| Эмфизема, ХОБЛ и другие легочные патологии | Происходит формирование так называемого «легочного сердца», нарушение иннервации и гемодинамики |
| Сердечная недостаточность | На поздних стадиях нарушается не только сократимость, но и возбудимость миокарда |
Это далеко не полный перечень причин возникновения трепетаний предсердий. Сюда также нужно отнести врожденные пороки сердца, кардиологические операции, алкоголизм, наркоманию, стрессовый фактор.
Иногда трепетания предсердий встречаются у полностью здоровых людей. Если причина патологии не выявлена, такие трепетания называют идиопатическими.
Характерные симптомы
При трепетании, возникшем впервые, пациент подвержен приступам резкого учащения сердцебиения, во время которых он испытывает общую слабость, дискомфорт в грудной клетке, головокружение.
Среди других важных симптомов:
- Стенокардия.
- Снижение артериального давления.
- Одышка.
- Чувство сильного биения сердца.
- Потеря сознания.
- Тошнота.
Клинически значимым является частота сердечных сокращений во время приступов. Чем быстрее трепыхается сердце, тем более серьезные нарушения гемодинамики возникают у пациента.
Частые сокращения со временем приводят к возникновению дисфункции левого желудочка, сердечной недостаточности, общим нарушениям кровоснабжения тканей организма.

 Из-за резкого снижения давления к симптомам присоединяется головокружение, ухудшение общего самочувствия, потемнение в глазах, головокружение и тошнота.
Из-за резкого снижения давления к симптомам присоединяется головокружение, ухудшение общего самочувствия, потемнение в глазах, головокружение и тошнота. Чем быстрее сокращается сердце, тем больше крови недополучает миокард. Это ведет к усилению явлений стенокардии.
Одними из первых симптомов возникают неприятные ощущения в области сердца, после чего развивается гипотония.
Довольно часто встречается бессимптомное течение заболевания.
Такое течение характерно для случаев, когда сокращения желудочков остаются в норме.
Но даже отсутствие симптомов не означает, что подобные трепетания предсердий не нуждаются в лечении.
Осложнения трепетание предсердий
Среди наиболее распространенных осложнений трепетаний предсердий:
- Фибрилляция (мерцание) предсердий.
- Переход в трепетание желудочков.
- Фибрилляция желудочков.
Все осложнения несут серьезную угрозу для здоровья и жизни пациента. Они приводят к микроинфарктам, внезапным остановкам сердца, тромбоэмболии, ишемическим инсультам.
Диагностика
Трепещущее предсердие диагностируется поэтапно. Вначале врач опрашивает и осматривает пациента, выделяя для себя наиболее важные симптомы заболевания.
Если удается осмотреть больного во время приступа, врач сравнивает пульс на обеих руках, проверяет пульсацию шейных вен, измеряет артериальное давление.
При трепетании предсердий пульс учащенный, но ритмичный. Пульсация шейных вен усилена. Артериальное давление снижено.
После первичного осмотра проводится электрокардиограмма. Именно на ЭКГ можно увидеть сбои в проведении импульсов в сердце. Электрокардиография имеет определяющее значение при диагностике данной патологии.
При трепетаниях предсердий на ЭКГ не видно зубцов Р (отображают возбуждение предсердий), вместо них записываются F-волны. Эти волны являются записью ускоренного сокращения предсердий, в каждом сердечном цикле их насчитывается от 2 до 5.
Увидеть подобные признаки возможно только во время приступов. Регистрация длительных пароксизмов не представляет сложности, но в случаях кратковременного ускорения сокращений пациенту назначается холтеровское мониторирование – суточная регистрация электрической активности сердца при помощи специального переносного аппарата.
После установления диагноза врач должен приступить к поиску причины возникновения изменения сердечного ритма. В дальнейшем проводят ЭхоКГ для определения наличия пороков и функционального состояния сердца.
Дополнительно пациент сдает анализ крови, который поможет определить:
- количество тиреоидных гормонов;
- уровень калия (необходим для нормальной передачи сердечных импульсов);
- ревматоидный фактор (может приводить к стенозу митрального клапана).
Наличие тромботических отложений можно определить при помощи чреспищеводной ЭхоКГ.
Все вышеперечисленные диагностические меры направлены на скорейшее выявление причины нарушений и начало терапии.
Лечение трепетаний предсердия
Медикаментозное лечение трепетания предсердий заключается в назначении:
- Бета-блокаторов.
- Противоаритмических препаратов.
- Блокаторов кальциевых каналов.
- Средств, содержащих калий.
- Антикоагулянтов.
- Сердечных гликозидов.
Целью одновременного назначения данных препаратов является поддержка предсердно-желудочного узла и исключение перехода патологии в трепетание, или фибрилляцию желудочков.
Все группы назначаемых медикаментов работают на нормализацию сердечных сокращений, восстановление нормальной проводимости и предупреждение развития осложнений.
 Электрическая кардиоверсия.
Электрическая кардиоверсия. Эффективным методом купирования пароксизма является экстренная электрическая кардиоверсия.
При помощи электрического разряда малой мощности проводится деполяризация сердца. Разрывается замкнутый круг возбуждения, приступ прекращается.
Для лечения трепетания предсердий применяются также хирургические методы. Пациентам может быть установлен кардиостимулятор (статья об прибора), регулирующий сердечный ритм. К оперативным методикам лечения (хоть и малоинвазивным) относится также вышеупомянутые радиочастотная абляция.
Хирургические методы применяются в случае неэффективности консервативного лечения.
Профилактика
Для предупреждения развития трепетания предсердий или развития осложнений необходимо следовать следующим советам:
- Откажитесь от употребления спиртных напитков, курения. Снизьте количество потребляемого чая, кофе.
- Проконсультируйтесь с физиотерапевтом, который поможет подобрать эффективную схему лечебной физкультуры, и делать её для улучшения работы сердечно-сосудистой системы.
- Включите в рацион больше продуктов, содержащих калий: бананы, бобы, виноград, изюм, свёклу, помидоры, орехи, курагу и другие.
Если вы по каким-либо причинам принимаете диуретики, необходимо проконсультироваться с врачом и уточнить, назначил ли он калийсберегающие препараты.
Только они помогут избежать дефицита калия, так как большинство других диуретиков быстро выводит этот элемент из организма.
Продолжительность жизни и прогноз
Продолжительность жизни больных с трепетанием предсердий напрямую зависит от эффективности лечения. Без перехода патологии в более опасные формы, пациенты могут прожить длительную жизнь.
Прогноз при данном заболевании также зависит от частоты возникновения приступов, их продолжительности. Если соблюдать профилактические меры и периодически проходить консультации у кардиолога, прогноз является положительным.
Трепетание предсердий (ТП) – это одна из наджелудочковых тахикардий, когда предсердия сокращаются с очень большой скоростью – более 200 раз в минуту, но ритм сокращений всего сердца остается правильным.
Трепетание предсердий в несколько раз чаще встречается у мужчин, среди пациентов – обычно пожилые люди возраста 60 лет и старше. Точную распространенность этого вида аритмии установить сложно по причине ее нестабильности. ТП часто кратковременно, поэтому зафиксировать ее на ЭКГ и в диагнозе бывает сложно.
Длится трепетание предсердий от нескольких секунд и до нескольких суток (пароксизмальная форма), редко – более недели. В случае кратковременного нарушения ритма больной ощущает дискомфорт, который быстро проходит либо его сменяет . У части пациентов трепетание с мерцанием сочетаются, периодически сменяя друг друга.
Выраженность симптоматики зависит от скорости сокращения предсердий: чем она больше, тем выше вероятность гемодинамических расстройств. Особенно опасна эта аритмия у пациентов с тяжелыми структурными изменениями в левом желудочке, при наличии хронической сердечной недостаточности.
В большинстве случаев при трепетании предсердий ритм восстанавливается сам, но случается, что нарушение прогрессирует, сердце не справляется со своей функцией, а больному необходима срочная медицинская помощь. Антиаритмические препараты далеко не всегда дают нужный эффект, поэтому ТП – тот случай, когда целесообразно решать вопрос о кардиохирургической помощи.
Трепетание предсердий – патология серьезная, хотя не только многие больные, но и врачи не придают должного внимания ее эпизодам. Результат – расширение камер сердца с прогрессирующей его недостаточностью, тромбоэмболии, которые могут стоить жизни, поэтому любой приступ нарушения ритма не должен оставаться без внимания, а при его появлении стоит направиться к кардиологу.
Как и почему появляется трепетание предсердий?
Трепетание предсердий – это вариант суправентрикулярной тахикардии, то есть очаг возбуждения появляется в предсердиях, вызывая их слишком частые сокращения.

Ритм сердца при трепетании предсердий остается регулярным, в отличие от (мерцательной аритмии), когда предсердия сокращаются учащенно и хаотично. Более редкие сокращения желудочков достигаются частичной блокадой проведения импульсов к миокарду желудочков.
Причины трепетания предсердий довольно разнообразны, но всегда в основе лежит органическое повреждение сердечной ткани, то есть изменение самой анатомической структуры органа. С этим можно связать более высокую частоту патологии у пожилых лиц, в то время как у молодых аритмии больше носят функциональный и дисметаболический характер.
Среди заболеваний, сопровождающихся ТП, можно отметить:
- Ишемическую болезнь в виде диффузного , постинфарктного рубца или ;
- Воспалительные процессы в и ;
- , особенно, с сильной .
Нередки случаи трепетания предсердий у больных с легочной патологией – хроническими обструктивными заболеваниями (бронхит, астма, эмфизема), . Предрасполагает к этому явлению расширение правых отделов сердца вследствие повышения давления в легочной артерии на фоне склероза паренхимы и сосудов легких.
После кардиохирургических операций в первую неделю высок риск этого типа нарушения ритма. Его диагностируют после коррекции врожденных пороков, аорто-коронарного шунтирования.
Факторами риска ТП считают сахарный диабет, нарушения электролитного обмена, избыток гормональной функции щитовидной железы, различные интоксикации (лекарствами, алкоголем).
Как правило, причина трепетания предсердий ясна, но случается, что аритмия настигает практически здорового человека, тогда речь идет об идиопатической форме ТП. Нельзя исключить роль и наследственного фактора.

В основе механизма появления трепетания предсердий – многократно повторяющееся возбуждение волокон предсердий по типу macro-re-entry (импульс как бы ходит по кругу, вовлекая в сокращение те волокна, которые уже сокращались и должны быть в этот момент расслаблены). “Повторный вход” импульса и возбуждение кардиомиоцитов свойственен именно структурным повреждениям (рубец, некроз, очаг воспаления), когда создается препятствие для нормального распространения импульса по волокнам сердца.
Возникнув в предсердии и вызвав повторяющееся сокращение его волокон, импульс все же достигает предсердно-желудочкового (АВ) узла, но так как последний не может проводить столь частые импульсы, то возникает – до желудочков доходит самое большее – половина предсердных импульсов.
Ритм сохраняется регулярным, а соотношение количества сокращений предсердий и желудочков пропорциональны в зависимости от числа проведенных к желудочковому миокарду импульсов (2:1, 3:1 и т. д.). Если к желудочкам доходит половина импульсов, то у пациента будет тахикардия до 150 ударов в минуту.

трепетание предсердий, переходящее от 5:1 к 4:1
Очень опасно, когда все предсердные импульсы доходят-таки до желудочков, и соотношение систол всех отделов сердца становится 1:1. В этом случае частота ритма достигает 250-300, резко нарушается гемодинамика, пациент теряет сознание и появляются признаки острой сердечной недостаточности.
ТП может самопроизвольно перейти в фибрилляцию предсердий, для которой не характерен регулярный ритм и четкое соотношение числа желудочковых сокращений к предсердным.
В кардиологии выделяют две разновидности трепетания предсердий:

типичное и обратное типичное ТП
- Типичную;
- Атипичную.
При типичном варианте синдрома ТП волна возбуждения идет по правому предсердию, частота систол достигает 340 в минуту. В 90% случаев сокращение происходит вокруг трехстворчатого клапана против часовой стрелки, у остальных больных – по часовой.
При атипичной форме ТП волна возбуждения миокарда проходит не по типичному кругу, затрагивая перешеек между устьем полых вен и трехстворчатым клапаном, а по правому или левому предсердию, вызывая сокращения до 340-440 в минуту. Эту форму нельзя купировать чреспищеводной кардиостимуляцией.
Проявления трепетания предсердий
В клинике принято выделять:
- Впервые возникшее трепетание предсердий;
- Пароксизмальную форму;
- Постоянную;
- Персистирующую.
При пароксизмальной форме длительность ТП не более недели, аритмия проходит самопроизвольно. Персистирующее течение характеризуется длительностью нарушения больше 7 дней, а самостоятельная нормализация ритма невозможна. О постоянной форме говорится, когда приступ трепетания не удается купировать либо лечение не проводилось.
Клиническое значение имеет не продолжительность ТП, а частота, с которой сокращаются предсердия: чем она выше, тем явнее нарушение гемодинамики и вероятнее осложнения. При частых сокращения предсердия не успевают обеспечить желудочки нужным объемом крови, постепенно расширяясь. При частых эпизодах трепетания предсердий или постоянной форме патологии наступает , расстройство кровообращения в обоих кругах и , возможна дилатационная кардиомиопатия.
Помимо недостаточного сердечного выброса, важное значение имеет и недостаток крови, направляющейся в коронарные артерии. При выраженном ТП недостаток перфузии достигает 60% и более, а это – вероятность острой сердечной недостаточности и инфаркта.

Клинические признаки трепетания предсердий проявляются при пароксизме аритмии. Среди жалоб больных возможны слабость, быстрая утомляемость, особенно, при физических упражнениях, дискомфортные ощущения в грудной клетке, учащенное дыхание.
При дефиците коронарного кровообращения появляются симптомы , у пациентов с ишемической болезнью сердца боли усиливаются или носят прогрессирующий характер. Недостаток системного кровотока способствует гипотонии, тогда к симптомам прибавляется головокружение, потемнение в глазах, тошнота. Большая частота сокращений предсердий может спровоцировать синкопальные состояния и тяжелые обмороки.
Приступы трепетания предсердий чаще появляются при жаркой погоде, после физических усилий, сильных эмоциональных переживаний. Прием алкоголя и погрешности в диете, расстройства кишечника тоже могут провоцировать пароксизмы трепетания предсердий.
Когда на одно сокращение желудочков приходится 2-4 сокращений предсердий, пациенты предъявляют относительно мало жалоб, такое соотношение сокращений переносится легче, чем мерцательная аритмия, потому что ритм регулярный.
Опасность трепетания предсердий состоит в его непредсказуемости: в любой момент частота сокращений может стать очень высокой, появится сердцебиение, усилится одышка, разовьются симптомы недостаточности кровоснабжения мозга – головокружение и обмороки.
Если соотношение предсердных и желудочковых сокращений стабильное, то пульс будет ритмичен, но когда этот коэффициент колеблется, пульс станет нерегулярным. Характерным симптомом будет также пульсация вен шеи, частота которой превышает в два и более раз пульс на периферических сосудах.
Как правило, ТП появляется в виде непродолжительных и не частых пароксизмов, но при сильном учащении сокращений камер сердца возможны осложнения – тромбоэмболии, отек легких, острая сердечная недостаточность, фибрилляция желудочков и смерть.
Диагностика и лечение трепетания предсердий
В диагностике трепетания предсердий первостепенное значение отводится электрокардиографии. После осмотра больного и определения пульса диагноз может быть лишь предположительным. Когда коэффициент между сокращениями отделов сердца стабильный, то пульс будет либо более частым, либо нормальным. При колебаниях коэффициента проведения ритм станет неправильным, как при мерцательной аритмии, но отличить эти два вида нарушения по пульсу невозможно. В первичной диагностике помогает оценка пульсации вен шеи, которая превышает пульс в 2 и более раза.

ЭКГ-признаки трепетания предсердий состоят в появлении так называемых предсердных волн F, но желудочковые комплексы будут регулярными и неизмененными. При суточном мониторировании регистрируют частоту и длительность пароксизмов ТП, их связь с нагрузкой, сном.
Видео: урок по ЭКГ при несинусовых тахикардиях
Для уточнения анатомических изменений в сердце, диагностики порока и определения места органического повреждения проводится , во время которого врач уточняет размер полостей органа, сократимость сердечной мышцы, особенности клапанного аппарата.
В качестве дополнительных методов диагностики применяют лабораторные – определение уровня гормонов щитовидной железы в целях исключения тиреотоксикоза, ревмопробы при ревматизме или подозрении на него, определение электролитов крови.
Лечение трепетания предсердий может быть медикаментозным и кардиохирургическим. Большую сложность представляет устойчивость ТП к медикаментозному воздействию, в отличие от мерцания, которое почти всегда поддается коррекции с помощью лекарств.
Медикаментозная терапия и первая помощь
Консервативное лечение включает назначение:
- (метопролол);
- (верапамил, дилтиазем);
- Антиаритмических средств (амиодарон, флекаинид, ибутилид);
- Препаратов калия;
- (дигоксин);
- (варфарин, гепарин).
Бета-блокаторы, сердечные гликозиды, блокаторы кальциевых каналов назначаются параллельно с антиаритмиками для того, чтобы не допустить улучшения проведения в атрио-вентрикулярном узле, так как есть риск, что все предсердные импульсы станут доходить до желудочков и спровоцируют желудочковую тахикардию. Наиболее часто для контроля частоты желудочковых сокращений используется верапамил.
Если пароксизм трепетания предсердий возник на фоне , когда нарушено проведение по основным путям сердца, строго противопоказаны все препараты из выше перечисленных групп, кроме антикоагулянтов и антиаритмических средств.
Неотложная помощь при пароксизме трепетания предсердий, сопровождающемся стенокардией, признаками ишемии мозга, тяжелой гипотонией, прогрессированием недостаточности сердца состоит в экстренной электрической кардиоверсии током небольшой мощности. Параллельно вводят антиаритмики, повышающие эффективность электрической стимуляции миокарда.

Медикаментозная терапия при приступе трепетания назначается при риске осложнений или плохой переносимости приступа, при этом вводят амиодарон в вену струйно. Если амиодарон не восстанавливает ритм в течение получаса, показаны сердечные гликозиды (строфантин, дигоксин). В случае отсутствия эффекта от лекарств приступают к электрической кардиостимуляции.
Другая схема лечения возможна при приступе, длительность которого не превышает двух суток. В этом случае применяют прокаинамид, пропафенон, хинидин с верапамилом, дизопирамид, амиодарон, электроимпульсную терапию.
При целесообразности для восстановления синусового ритма показана чреспищеводная или внутрипредсердная стимуляция миокарда. Воздействие тока сверхвысокой частоты проводится больным, перенесшим операции на сердце.
Если трепетание предсердий длится более двух суток, то перед тем, как приступить к , обязательно вводятся антикоагулянты (гепарин) для профилактики тромбоэмболических осложнений. В течение трех недель антикоагулянтной терапии параллельно назначаются бета-блокаторы, сердечные гликозиды, антиаритмические средства.
Оперативное лечение

РЧ-абляция при ТП
При постоянном варианте трепетания предсердий или частых рецидивах кардиолог может порекомендовать проведение , эффективной при классической форме ТП с круговой циркуляцией импульса по правому предсердию. Если трепетание предсердий сочетается с синдромом слабости синусного узла, то помимо абляции путей проведения в предсердии, действию тока подвергают и атрио-вентрикулярный узел, а впоследствии , обеспечивающий правильный ритм сердца.
Устойчивость трепетания предсердий к медикаментозному лечению приводит к все более частому применению радиочастотной абляции (РЧА), которая особенно эффективна при типичной форме патологии. Действие радиоволн направлено на перешеек между устьем полых вен и трехстворчатым клапаном, где наиболее часто и происходит циркуляция электрического импульса.
РЧА может быть проведена и в момент пароксизма, и планово при синусовом ритме. Показанием к процедуре будет не только затянувшийся приступ или тяжелое течение ТП, но и та ситуация, когда больной на нее согласен, поскольку длительное применение консервативных методов может спровоцировать новые виды аритмий и нецелесообразно в экономическом отношении.
Абсолютные показания к РЧА – отсутствие эффекта от антиаритмических средств, их неудовлетворительная переносимость либо нежелание больного принимать длительно какие бы то ни было лекарства.
Отличительной особенностью ТП считают ее устойчивость к лекарственному лечению и большую вероятность рецидивов приступа трепетания. Такое течение патологии очень предрасполагает к внутрисердечному тромбообразованию и распространению тромбов по большому кругу, в результате – инсульты, гангрена кишечника, инфаркты почек и сердца.
Прогноз при трепетании предсердий всегда серьезный, но зависит от частоты пароксизмов аритмии и продолжительности, а также от скорости сокращения предсердий. Даже при относительно благоприятном течении заболевания нельзя игнорировать его или отказываться от предлагаемого лечения, ведь никто не может предсказать, какой силы и длительности будет приступ, а, значит, риск опасных осложнений и гибели больного от острой недостаточности сердца при ТП есть всегда.
Видео: трепетание предсердий, программа “Жить здорово!”
На ваш вопрос ответит один из ведущих .
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза





