Распространенные результаты флюорографии. Расширение и деконфигурация срединной тени Самые распространенные новообразования средостения
22.02.2017
При исследовании в прямой проекции органы средостения образуют интенсивную, так называемую срединную тень, представленную в основ ном сердцем и крупными сосудами, которые проекционно перекрывают остальные органы.
Прямая проекция. При исследовании в прямой проекции органы средостения образуют интенсивную, так называемую срединную тень, представленную в основ ном сердцем и крупными сосудами, которые проекционно перекрывают остальные органы.
Тень средостения отграничена с боков легкими, снизу она сливается с медиальными отделами куполов диафрагмы, в верху заметно суживается и плавно переходит непосредственно в область шеи. Наружные контуры тени средостения четко отграничены от легких, они более выпуклые на уровне краеобразующих контуро сердца и несколько выпрямлены области сосудистого пучка, особенно справа при краеобразующем расположении ерхней полой ены. Отходящие кнаружи и к верху от верхнего полюса сосудистого пучка плечеголовной ствол справа и подключичная артерия и вена слева образуют ясно очерченные тени с несколько согнутыми контурами, которые теряют дифференцированное изображение на уровне грудинных концов ключиц.
Верхний отдел средостения выглядит менее интенсивным и однородным, так как срединно проецируется трахея, образующая продольно расположенную светлую полосу, шириной около 1,5-2 см.
Лимфатические узлы средостения в норме не дают дифференцированного изображения. Они видны лишь при их увеличении (рис. 230), кальцинации или при контрастировании (лимфография).
Форма и размеры срединной тени в значительной мере зависят от возрастных и конституциональных особенностей, фазы дыхания и положения исследуемого. У лиц астенического телосложения средостение уже и длиннее, у гиперстеников - шире и короче, чем у нормостеников. Средостение изменяет форму и размеры при разных фазах дыхания и перемене положения тела: на вдохе отмечается умеренное уменьшение поперечного размера средостения, при выдохе - некоторое расширение его.
При дыхании срединная тень, изменяя свой поперечный размер, не совершает заметных боковых смещений. Боковые толчкообразные смещения срединной тени при быстром и глубоком вдохе - один из признаков нарушения бронхиальной проходимости.
При исследовании горизонтальном положении поперечный размер средостения больше, чем вертикальном. При наклоне туловища и исследовании на боку наблюдается боковое смещение средостения до 2-3 см.
Это следует иметь в виду при определении глубины томографического среза в боковой проекции. Достаточная смещаемость средостения свидетельствует об отсутствии сращений и прорастания опухолью средостения.

Рис. 230. Схематическое изображение топографии увеличенных внутригрудных лимфатических узлов.
Боковая проекция. При исследовании в боковой проекции органы средостения вследствие меньшего проекционного наслоения и естественной контрастности видны более отчетливо, чем в прямой проекции. В этой проекции четко видны границы средостения: спереди - грудина, сзади - грудные поз онки, снизу - диафрагма, сверху - верхнее отверстие грудной клетки.
Рентгенологически при исследовании в боковой проекции можно пров ести границы соответственно условному делению средостения на переднее, среднее, заднее, верхнее и нижнее.
Разделение средостения на указанные отделы осуществляют проведением двух фронтальных плоскостей соответственно передней и задней стенке трахеи и одной горизонтальной - книзу от раздвоения трахеи.
Такое подразделение средостения имеет практическое значение при дифференциальной диагностике различных патологических процессов, так как уточнение локализации выявляемых образований суживает круг заболеваний, которые необходимо учитывать в каждом конкретном случае.
Переднее средостение в рентгеновском изображении проецируется между задней пов ерхностью грудины и вертикалью, проведенной по передней стенке трахеи. В верхнем отделе его у взрослых видна тень восходящей аорты, передний контур которой несколько выбухает кпереди, четко очерчен, направлен кверху и кзади и переходит в тень дуги аорты. У детей кпереди от восходящей аорты расположена вилочковая железа. На переднее средостение кпереди от восходящей аорты проецируются переднекраевые отделы обоих легких, в связи с чем прозрачность его увеличивается. Участок просв етления треугольной формы, отграниченный спереди грудиной, снизу сердцем, сзади - восходящей аортой, называют ретростернальным пространством. На фоне его прослеживаются сосуды передних сегментов верхних долей. Высокую прозрачность ретростернального пространств а следует учитывать при распознавании патологических процессов переднего средостения, так как даже массивные патологические образования (увеличенные преваскулярные лимфатические узлы, опухоли и кисты средостения) могут давать тени небольшой интенсивности в результате «ослабляющего» эффекта проецирующейся воздушной легочной ткани.
Нижний отдел переднего средостения занят тенью сердца, на фоне которого проецируются сосуды средней доли и язычковых сегментов.
Среднее средостение в верхнем отделе имеет неоднородную структуру, в следств ие четкого изображения в воздушного столба трахеи, книзу от которой на средостение проецируются тени корней легких. Нижний отдел среднего средостения так же занят сердцем. В заднем сердечно-диафрагмальном углу идна тень нижней полой вены.
Заднее средостение проецируется между задней стенкой трахеи и передней поверхностью тел грудных позвонков. В рентгеновском изображении оно имеет вид продольно расположенной полосы просветления, на фоне которой у лиц пожилого возраста видна вертикально расположенная тень нисходящей аорты шириною около 2,5-3 см. Интенсивность тени аорты постепенно уменьшается книзу.
Верхний отдел заднего средостения перекрыт мышцами верхнего плечевого пояса и лопатками, в силу чего он имеет пониженную прозрачность.
В результате проекционного суммирования тени лопатки и аорты (на уровне перехода дуги нисходящую аорту) часто определяется треугольной формы интенсивная однородная тень с четким передним контуром, соответственно задней стенке трахеи, и менее четким и выпуклым верхним контуром дуги аорты. Иногда эту тень, обусловленную указанными анатомическими образованиями, ошибочно принимают за увеличение лимфатических узлов или опухоль заднего средостения.
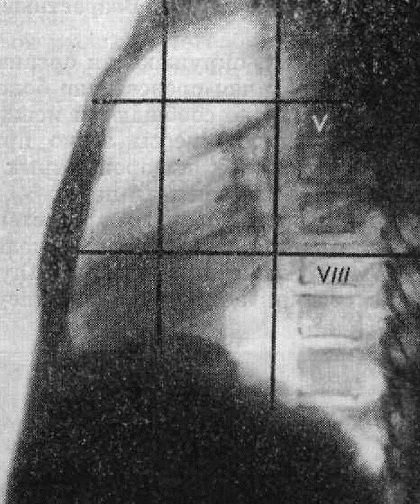
Рис. 231. Схематическое деление средостения на рентгенограмме в боков ой проекции (по Thwing).
Нижний отдел заднего средостения, отграниченный сердцем, диафрагмой и позвонками, имеет большую прозрачность и носит название ретрокардиального пространства. На фоне последнего проецируются сосуды основных сегментов легких.
В норме прозрачность ретростернального и ретрокардиального пространств в нижнем его отделе почти одинаков а. Полное или частичное затемнение ретростернального и ретрокардиального пространств, а также появление дополнительных теней на уровне органов средостения(сердце, аорта, трахея) свидетельствуют о наличии патологического процесса. Таким образом, оптимальной для рентгенологического изучения средостения является боковая проекция.
Thwining (1939) предложил еще более детальное деление средостенияна 9 частей. Это схематическое деление достигают путем проведения двух вертикальных линий во фронтальной и двух - горизонтальной плоскостях (рис. 231).
Границу между передним и средним средостением проводят по вертикальной линии, соединяющей грудино-ключичный сустав и передний отдел диафрагмы месте его проекционного пересечения с пле рой косой щели. Заднее средостение отделяется от среднего фронтальной плоскостью, проходящей несколько кзади от трахеи. Разграничительная линия между верхним и средним средостением проходит горизонтальной плоскости на уровне тела V грудного позвонка, а между средним и нижним - по горизонтали, проводимой на уровне тела VIII или IX грудного позвонка.
Рентгеноанатомия органов средостения: сердца и крупных сосудов, трахеи и главных бронхов, пищевода и вилочковой железы представлена в соответствующих разделах руководства.
Теги: средостение, срединная тень, лимфатические узлы, укладка, боковая проекция
Начало активности (дата): 22.02.2017 12:36:00
Кем создан (ID): 645
Ключевые слова: средостение, срединная тень, лимфатические узлы, укладка
Опухоли и кисты средостения являются большой и разнородной группой новообразований. Новообразования в средостении могут формироваться из тканей и органов, расположенных в нем в норме, а также из тканей, которые смещаются в средостение при нарушениях эмбрионального развития. В этой статье кратко рассмотрены только образования, имеющие наибольшее значение в практике врача. Для удобства изложения в этой статье рассмотрены патологические нарушения в медиастинальных лимфатических узлах и некоторые другие нарушения.
Клинические признаки опухолей и кист средостения могут быть разными и зависят от размеров, характера (доброкачественное или злокачественное), локализации новообразования. Часть новообразований средостения не проявляет никаких клинических признаков (например, кисты средостения) и обнаруживается при профилактическом обследовании. В других случаях пациенты могут жаловаться на одышку, кашель, боли в области грудной клетки. Так, тимома (опухоль вилочковой железы) может сочетаться с миастенией . При злокачественных новообразованиях больной жалуется на слабость, резкое снижение массы тела. В случае развития крупных новообразований средостения может возникать синдром сдавления верхней полой вены (цианоз верхней половины тела, одышка, расширение вен верхних конечностей и шеи), а также могут наблюдаться симптомы сдавления пищевода и верхних дыхательных путей. Поражение возвратных нервов проявляется дисфагией (нарушение акта глотания), поражение диафрагмальных нервов сопровождается релаксацией диафрагмы , а если в процесс вовлекается симпатический ствол , возникает синдром Горнера (птоз, миоз, энофтальм). Кроме этого могут возникать симптомы поражения спинного мозга. Нагноение кист средостения вызывает воспалительный синдром , повышение температуры тела.
Сегодня в диагностике образований средостения ведущую роль играет рентгеновская компьютерная томография (РКТ), а задачей традиционной рентгенографии является обнаружение подозрительных в отношении патологии средостения изменений рентгенологической картины.
В первую очередь нужно рассмотреть некоторые вопросы анатомии средостения. С детальным описанием анатомии средостения можно ознакомиться в руководствах по РКТ, в традиционной рентгенографии используют несколько упрощенную схему.
На рентгенограмме в боковой проекции средостение делят на 3 отдела:
- Переднее средостение - от задней поверхности грудины до передней поверхности аорты и сердца
- Центральное средостение - образовано сердцем, аортой и дугой аорты, трахеей, к центральному средостению также относятся корни легких
- Заднее средостение - расположено позади задней поверхности сердца и позади трахеи, также включает нисходящую аорту и пищевод
Также средостение делят на верхний этаж (расположен выше бифуркации трахеи) и нижний этаж (располагается ниже бифуркации трахеи). Либо средостения разделяют на три этажа:
- Верхний - выше уровня V грудного позвонка
- Средний - располагается на уровне от V грудного позвонка (находится примерно на уровне бифуркации трахеи) до VIII грудного позвонка
- Нижний - ниже уровня VIII грудного позвонка
Наиболее распространенный рентгенологический признак наличия новообразования в средостении - расширение срединной тени . При этом на рентгенограмме в прямой проекции отмечается сглаживание дуг, образованных в норме аортой и сердечной тенью. Расширение средостения также сопровождается образованием «выпячиваний» (дополнительных теней полукруглой, полуовальной или неправильной формы) по контуру средостения (с одной или с обеих сторон), широкое основание которых сливается со срединной тенью (рисунок 1, 2). Контуры расширенной срединной тени бывают четкими и ровными, а в случае развития злокачественных новообразований - нечеткими и бугристыми.

Рисунок 1. Новообразование в средостении (схематическое изображение рентгенограммы в прямой и боковой проекциях). На данном изображении новообразование относится к переднему средостению

Рисунок 2. Объемное образование средостения. А - расширение тени средостения влево в среднем этаже, обусловленное новообразованием (см стрелка). Б - рентгенограмма другого пациента: на снимке определяется расширение тени средостения с полициклическим контуром вправо в верхнем этаже, также отмечается расширение (в меньшей степени) тени средостения влево (см стрелки)
Установить «принадлежность» патологической тени к средостению можно следующим способом: если на рентгенограмме в прямой проекции мысленно продлить контуры тени до полного круга или овала, то «центр» тени будет расположен за пределами легочного поля, в средостении (рисунок 3), а «углы» между контуром средостения и тенью новообразования будут тупые. Также тени, обусловленные новообразованиями в средостении, не соответствуют долям и сегментам легкого, могут проецироваться на несколько долей одновременно (как и другие внелегочные образования, например, осумкованные выпоты; см статью ). Нужно обратить внимание на тот факт, что эти признаки «работают» не во всех случаях (например, при нейрогенных опухолях, которые локализуются в заднем средостении возле тени позвоночника, «центр» тени новообразования часто проецируется не на средостение, а на легочное поле).

Рисунок 3. Разница проецирования тени новообразования (схематическое изображение рентгенограммы в прямой проекции). А - проецирование новообразования в средостение; Б - внутрилегочное образование
На рентгенограмме в боковой проекции в соответствующем отделе средостения может определяться дополнительная тень, однако она не всегда четко визуализируется, особенно если новообразование локализовано в верхнем средостении. Необходимо уделять должное внимание анализу ретростернального пространства - в случае поражения переднего средостения оно затеняется. Если изменения средостения определяются только на рентгенограмме в прямой проекции, а на снимке в боковой проекции патологические изменения достоверно не обнаруживаются, пациенту необходимо провести дополнительное исследование на РКТ.
Самые распространенные новообразования средостения
Расширение верхнего средостения часто обусловлено увеличением щитовидной железы - внутригрудным зобом, который на рентгенограмме в прямой проекции определяется как расширение верхнего этажа средостения за счет дополнительной тени полуовальной или полуокруглой формы с обычно четкими и ровными контурами, основание которой сливается с тенью средостения. Часто такое расширение тени средостения происходит вправо, поскольку дуга аорты отклоняет зоб вправо (рисунок 4), однако тень средостения может расширятся в обе стороны (рисунок 5), особенно если зоб значительных размеров (рисунок 6).

Рисунок 4. Внутригрудной зоб. А - рентгенограмма в прямой проекции: средостение в верхнем этаже расширено вправо за счет дополнительного образования с четким и ровным контуром (см стрелка); образование значительно смещает трахею влево (см указатели). Б - рентгенограмма в правой боковой проекции: зоб (см стрелки) расположен позади трахеи - в заднем средостении

Рисунок 5. Внутригрудной зоб. Определяется расширение средостения в верхнем этаже в обе стороны, контуры тени четкие и ровные (см стрелки)

Рисунок 6. Большой внутригрудной зоб. Зоб расширяет тень средостения в обе стороны; трахея смещена вправо (см стрелки)
При расположении зоба в верхнем этаже заднего средостения обычно происходит смещение трахеи вперед, что может определяться на рентгенограмме в боковой проекции. В некоторых случаях на снимке в боковой проекции тень зоба четко не визуализируется. В ряде случаев тень расширенного верхнего средостения продолжается кверху в тень мягких тканей шеи. Также в структуре зоба могут отмечаться кальцинаты (глыбчатые, или в виде диффузного обызвествления либо ободка). Отметим, что внутригрудной зоб часто вызывает сдавление верхней полой вены, сужение и смещение пищевода и трахеи (рисунок 7).

Рисунок 7. Смещение контрастированного пищевода и трахеи влево внутригрудным зобом. Тень средостения расширена за счет зоба вправо в верхнем отделе (см стрелка)
Липомы
Липомы часто локализуются в переднем средостении, в нижнем этаже. Липома средостения на рентгенограмме обычно определяется как образование неправильно-округлой формы, прилегающее к сердцу, передней стенки грудной клетки и диафрагме. В некоторых случаях тень липомы может сливаться с сердечной тенью, тем самым «симулировать» увеличение размеров сердца.
Абдомино-медиастинальные липомы
Так называемые абдомино-медиастинальные липомы обнаруживаются довольно часто. По сути, это не новообразование, а пролабирование жировой предбрюшинной клетчатки в средостение через щели в диафрагме. Рентгенологическая картина абдомино-медиастинальных липом характеризуется дополнительными тенями полуокруглой, полуовальной или неправильной формы в нижнем этаже переднего средостения, локализованные в области кардиодиафрагмальных синусов, часто справа. На рентгенограмме в прямой проекции абдомино-медиастинальные липомы прилегают к сердечной тени и диафрагме; на рентгенограмме в боковой проекции определяются тупые «углы», образованные этой липомой с диафрагмой и передней стенкой грудной клетки (рисунок 8, 9).

Рисунок 8. Абдомино-медиастинальная липома (схематическое изображение)

Рисунок 9. Абдомино-медиастинальная липома в правом кардио-диафрагмальном синусе. А - рентгенограмма в прямой проекции, Б - рентгенограмма в правой боковой проекции
Целомические кисты перикарда
Целомические кисты перикарда по рентгенологическим признакам напоминают абдомино-медиастинальные липомы, но встречаются реже и локализуются в кардиодиафрагмальных синусах. На рентгенограмме целомические кисты перикарда определяются как тень полуокруглой или полуовальной формы. Специалисты отмечают, что на рентгенограмме в боковой проекции «углы», образованные целомической кистой с диафрагмой и передней стенкой грудной клетки - острые (рисунок 10, 11).

Рисунок 10. Целомическая киста перикарда (схематическое изображение)

Рисунок 11. Целомическая киста перикарда. А - увеличенный фрагмент рентгенограммы в прямой проекции: справа в проекции кардиодиафрагмального синуса определяется плохо различимая дополнительная тень полуовальной формы с ровным контуром (см стрелка). Б - рентгенограмма в правой боковой проекции: хорошо определяется тень кисты над диафрагмой, расположенная не строго в кардиодиафрагмальном синусе, а немного кзади (см стрелки)
Точную дифференциальную диагностику абдомино-медиастинальных липом и целомических кист перикарда можно позволяет проведение РКТ (РКТ позволяет определить как скопление жировой ткани, так и кисту с жидкостным содержимым). Часто в кардиодиафрагмальных синусах обнаруживаются дополнительные тени, обусловленные швартами (массивными фиброзными наслоениями на плевре). Для шварт характерны менее выпуклые контуры, а их форма похожа на треугольную (см статью и )
Тимома
Тимома - опухоль вилочковой железы. На рентгенограмме тимома обнаруживается обычно в переднем средостении, в среднем этаже. Тимома образует тень грушевидной или овальной формы с ровными, иногда волнистыми контурами. Специалисты полагают, что на рентгенограмме в прямой проекции доброкачественные тимомы обычно расширяют тень средостения только в одну сторону, а на рентгенограмме в боковой проекции тень может не определяться, поскольку тимома имеет плоскую конфигурацию и обладает малой интенсивностью тени. Злокачественные тимомы часто определяются на рентгенограмме в боковой проекции; контуры тени злокачественной тимомы нечеткие, бугристые. Рентгенологическая картина злокачественных тимом напоминает лимфому (см статью ).
Тератодермоидные образования
К тератодермоидным образованиям относятся тератома и дермоидные кисты - новообразования средостения, образованные вследствие нарушения развития тканей и органов в период эмбрионального развития, в которых содержатся ткани, не характерные для данной анатомической области. На рентгенограмме такие образования локализуются в переднем средостении, в среднем этаже (редко - в верхнем этаже) в виде дополнительной тени с четким и ровным контуром. В тератодермоидных образованиях могут определяться кальцинаты, жировая ткать, кистозный компонент с жидкостным содержимым, костные включения (фрагменты костей, зубы). При проведении обычной рентгенографии такие включения обнаруживаются редко, то есть, дифференцировать тератодермоидные образования от других новообразования средостения в большинстве случаев невозможно. Дермоидные кисты иногда прорываются в пищевод или бронх (в этом случае на рентгенограмме в образовании определяется горизонтальный уровень жидкость/газ). Если тератодермоидные образования имеют злокачественный характер, контуры тени имеют нечеткие, бугристые контуры; однако точный характер образования можно определить только путем проведения биопсии и дальнейшего гистологического исследования полученного биоптата.
Кисты
Кисты в средостении могут быть бронхогенные (бронхиального происхождения) и энтерогенные (возникают вследствие нарушения пищеварительного канала). Иногда дифференцировать эти виды кист можно только путем проведения гистологического анализа. Обнаружить кисты средостения при проведении обычно рентгенографии часто очень трудно, поскольку тени этих кист могут не выходить за контур срединной линии. Как правило кисты средостения заполнены содержимым (на рентгенограмме определяются в виде овальных или округлых однородных теней), а в стенке бронхогенных кист могут определяться обызвествления по типу «скорлупы».
Бронхогенные кисты часто локализуются в центральном средостении, в верхнем или среднем этаже, возле бифуркации трахеи или под ней, а также близко к главным бронхам. При этом на рентгенограмме отмечается на ограниченном участке расширение срединной тени с четким дугообразным контуром.
Энтерогенные кисты часто располагаются в заднем средостении (точнее - в той части заднего средостения, которая находится кпереди от позвоночника - в пространстве Гольцкнехта), в нижнем этаже, близко к пищеводу.
Кисты средостения могут сдавливать и смещать трахею и пищевод. В случае прорыва кисты в пищевод, бронх или трахею на рентгенограмме определяется тонкостенная полость с горизонтальным уровнем содержимого жидкость/газ.
Нейрогенные опухоли
Нейрогенные опухоли формируются в средостении из оболочек периферических нервов (нейрофиброма, шваннома ), а также из симпатических и парасимпатических ганглиев (нейробластомы, ганглионевромы ). Такие новообразования локализованы в паравертебральном пространстве - реберно-позвоночной борозде, - традиционно принадлежат к заднему средостению и могут обнаруживаться в любом этаже (верхнем, среднем, нижнем).
На рентгенограмме нейрогенные опухоли определяются в виде дополнительных теней овальной (полуовальной) или округлой (полуокруглой) формы с четкими ровными контурами. На поздних стадиях развития опухоли контуры тени могут становиться нечеткими и неровными (бугристыми). В некоторых нейрогенных опухолях могут определяться обызвествления. Помимо расширения срединной тени на рентгенограммах в прямой и боковой проекциях определяется дополнительная тень, которая визуализируется на фоне позвоночника либо прилегает к позвоночнику. Иногда трудно дифференцировать нейрогенные опухоли с внутрилегочными новообразованиями, поскольку при росте нейрогенной опухоли в направлении легкого она проецируется преимущественно на легочное поле. Нейрогенные опухоли также способны вызывать изменения прилегающих костных структур - деформация и узурация ребер и позвонков за счет давления, расширение межпозвонковых отверстий.
В случае подозрения на объемное образование средостения пациенту необходимо назначить РКТ, чтобы уточнить локализацию и структуру образования (наличие в образовании жидкости, косной ткани, обызвествлений, жировой ткани, кистозного компонента), определить признаки злокачественного процесса, обнаружить увеличение лимфатических узлов в средостении.
Другие причины расширения тени средостения
Дивертикулы пищевода
Дивертикулы пищевода встречаются в любом его отделе и могут быть причиной расширения срединной тени. «Шейные» (ценкеровские) дивертикулы пищевода локализуются в верхнем отделе средостения. Диагностика дивертикулов путем проведения рентгенографии требует контрастного исследования пищевода.
Аневризма аорты
Аневризма аорты может обуславливать расширение срединной тени. При аневризме восходящей аорты срединная тень расширяется вправо, при аневризме нисходящей аорты срединная тень расширяется влево (рисунок 12, 13)

Рисунок 12. Аневризма нисходящей аорты (см стрелка). А - рентгенограмма в прямой проекции; Б - рентгенограмма в левой боковой проекции.

Рисунок 13. Аневризма нисходящей аорты. А - рентгенограмма в прямой проекции: отмечается значительное расширение срединной тени влево за счет аорты. Б - рентгенограмма в левой боковой проекции: определяется расширение всей нисходящей аорты
Отметим, что аневризма нисходящей аорты в ее нижнем отделе (над диафрагмой) на рентгенограмме может симулировать изменения в легком (дополнительное округлое образование) или грыжу пищеводного отверстия диафрагмы (см рисунок 14).

Рисунок 14. Аневризма нисходящей аорты, расположенная наддиафрагмально. А - рентгенограмма в прямой проекции: в нижнем отделе средостение расширено влево за счет дополнительной тени, которая частично определяется за сердцем (см стрелка). Б - рентгенограмма в левой боковой проекции: над диафрагмой определяется дополнительная тень, которая является «продолжением» тени нисходящей аорты (см стрелки)
Обратим внимание на то, что на рентгенограмме расслоение аорты не всегда определяется как расширение аорты, поскольку в ряде случаев расслоение случается при отсутствии аневризмы аорты. Имеющаяся аневризма аорты также может осложниться расслоением. В случае подозрения на расслоение аорты, пациенту необходимо провести мультиспиральную РКТ с ангиографией .
Такие аномалии расположения аорты, как праволежащая аорта, могут стать причиной расширения срединной тени вправо. При этом дуга аорты и нисходящая аорта в типичном месте (по левому контуру срединной тени) не определяются, так как они расположены справа (рисунок 15)

Рисунок 15. Праволежащая аорта. А - рентгенограмма в прямой проекции: в верхнем отделе определяется расширение тени средостения вправо, в типичном месте расположения слева дуга аорты не визуализируется. Б - рентгенограмма в правой боковой проекции: позади трахеи определяется дуга аорты (см стрелка)
Грыжи пищеводного отверстия диафрагмы
Крупные грыжи пищеводного отверстия диафрагмы могут вызывать расширение срединной тени в нижнем отделе. На рентгенограмме в боковой проекции такие грыжи выявляются позади тени сердца в виде дополнительных образований округлой формы (редко неправильно-округлой формы) с четкими контурами. Как правило в них определяется горизонтальный уровень содержимого, который находится в желудке, реже этот уровень не определяется. Диагностика грыж пищеводного отверстия диафрагмы проводится путем контрастного исследования пищевода и желудка (рисунок 16).

Рисунок 16. Внутригрудное расположение желудка. А - рентгенограмма в прямой проекции: в нижнем отделе средостения определяется расширение тени средостения вправо (см стрелка). Б - рентгенограмма в правой боковой проекции: определяется дополнительная тень позади сердца (см стрелки); это несколько нетипичная картина, так как не визуализируется типичный для желудка уровень жидкость/газ. В - контрастное исследование желудка: желудок почти полностью расположен к грудной полости (это обусловлено «коротким пищеводом»)

Рисунок 17. Расширение средостения за счет гигантской аневризмы аберрантной подключичной артерии справа

Рисунок 18. А - рентгенограмма, выполненная в положении лежа: определяется расширение тени средостения в верхнем отделе вправо. Б - рентгенограмма того же пациента в положении стоя: тень средостения не расширена
Позволяет выявить не только тонкости патологических процессов в грудной клетке, но и изучить влияние заболевания на окружающие ткани (в пределах разрезающей способности метода).
При анализе рентген-снимка необходимо понимать, что изображение сформировано расходящимися пучками x-лучей, поэтому полученные размеры объектов не соответствуют действительным. Вследствие этого специалисты лучевой диагностики анализируют обширный перечень затемнений, просветлений и других рентгенологических симптомов, прежде чем выдать заключение.
Как правильно расшифровать рентген легких
Чтобы расшифровка рентгена легких получилась правильной, следует создать алгоритм анализа.
В классических случаях специалисты изучают следующие особенности снимка:
- качество выполнения;
- теневую картину органов грудной клетки (легочные поля, мягкие ткани, костную систему, расположение диафрагмы, органы средостения).
Оценка качества предполагает выявление особенностей укладки и режима, которые могут повлиять на трактовку рентгенологической картины:
- Несимметричное положение тела. Оно оценивается по расположению грудино-ключичных сочленений. Если его не учитывать, можно выявить ротацию позвонков грудного отдела, но это будет неверно.
- Жесткость или мягкость изображения.
- Дополнительные тени (артефакты).
- Наличие сопутствующих заболеваний влияющих на грудную клетку.
- Полноту охвата (нормальный снимок легких должен включать верхушки легочных полей вверху и реберно-диафрагмальные синусы снизу).
- На правильном снимке легких лопатки должны располагаться кнаружи от грудной клетки, иначе они будут создавать искажения при оценке интенсивности рентгенологических симптомов (просветления и затемнения).
- Четкость определяется по наличию одноконтурных изображений передних отрезков ребер. Если наблюдается динамическая нерезкость их контуров, очевидно, что пациент дышал при экспозиции.
- Контраст рентгенограммы определяется наличием цветовых оттенков черного и белого. То есть при расшифровке необходимо сравнить интенсивность анатомических структур, дающих затемнение, с теми, которые создают просветление (легочные поля). Разница между оттенками свидетельствует об уровне контрастности.
Необходимо также учитывать возможные искажения изображения при исследовании человека под различным направлением рентгеновских лучей (см. рисунок).
Рисунок: искаженное изображение шара при исследовании прямым лучом (а) и при косом расположении приемника (б)
Протокол описания рентгенограммы легких врачом
Начинается протокол расшифровки снимка органов грудной клетки описанием: «на представленной рентгенограмме ОГК в прямой проекции ». Прямая (задне-передняя или передне-задняя) проекция предполагает выполнение рентгенограммы при стоянии пациента лицом или спиной к лучевой трубке с центральным ходом лучей.
Дальше продолжаем описание: «в легких без видимых очаговых и инфильтративных теней ». Это стандартная фраза свидетельствуют об отсутствии дополнительных теней, вызванных патологическими состояниями. Очаговые тени возникают при:
- опухолях;
- профессиональных заболеваниях (силикоз, талькоз, асбестоз).
Инфильтративные затемнения свидетельствуют о заболеваниях, сопровождающихся воспалительными изменениями легких. К ним можно отнести:
- пневмонию;
- отек;
- глистные инвазии.
Легочной рисунок не деформирован, четкий – такая фраза свидетельствует об отсутствии нарушений со стороны кровоснабжения, а также патогенетических механизмов, обуславливающих деформацию сосудов:
- нарушения циркуляции по малому и большому кругу;
- полостные и кистозные рентгенонегативные образования;
- застойные явления.
Корни легких структурны, не расширены – данное описание снимка ОГК свидетельствует о том, что в области корней врач-рентгенолог не видит дополнительных теней, способных изменить ход легочной артерии, увеличить лимфатические узлы средостения.
Малоструктурность и деформация корней легких наблюдается при:
- саркоидозе;
- увеличении лимфатических узлов;
- опухолях средостения;
- застое в малом круге кровообращения.
Если тень средостения без особенностей , значит, врач не выявил дополнительных образований, выходящих из-за грудины.
Отсутствие «плюс теней» на прямом рентген-снимке легких не означает отсутствие опухолей. Следует понимать, что рентгеновское изображение является суммирующим и формируется на основе интенсивности многих анатомических структур, которые накладываются друг на друга. Если опухоль небольших размеров и не из костной структуры, она перекрывается не только грудиной, но и сердцем. В такой ситуации выявить ее нельзя даже на боковом снимке.
Диафрагма не изменена, реберно-диафрагмальные синусы свободны – финальный этап описательной части расшифровки рентген-снимка легких.
Остается лишь заключение: «в легких без видимой патологии ».
Выше мы привели подробное описание рентгенограммы легких в норме, чтобы читатели имели представление о том, что врач видит на снимке и на чем базируется протокол его заключения.
Ниже расположен пример расшифровки при наличии у пациента опухоли легких.
Описание рентгена легких при опухоли
 Схематическое изображение узла в сегменте S3 левого легкого
Схематическое изображение узла в сегменте S3 левого легкого На обзорной р-грамме органов грудной клетки визуализируется узловое образование в верхней доле левого легкого (сегмент S3) на фоне деформированного легочного рисунка около 3 см в диаметре полигональной формы с волнистыми четкими контурами. От узла прослеживается дорожка к левому корню и тяжи к междолевой плевре. По структуре образование неоднородно, что обусловлено наличием очагов распада. Корни структурны, правый несколько расширен, вероятно, за счет увеличенных лимфатических узлов. Сердечная тень без особенностей. Синусы свободны, диафрагма не изменена.
Заключение: рентген картина периферического рака в S3 левого легкого.
Таким образом, чтобы расшифровать рентгенограмму грудной клетки, врачу-рентгенологу приходится анализировать множество симптомов и воссоединять их в единую картину, которая приводит к формированию окончательного заключения.
Особенности анализа легочных полей
Правильный анализ легочных полей создает возможности для выявления множества патологических изменений. Отсутствие затемнений и просветлений еще не исключает заболеваний легких. Тем не менее для грамотной расшифровки снимка органов грудной клетки (ОГК) врач должен знать многочисленные анатомические составляющие рентген-симптома «легочное поле».
Особенности анализа легочных полей на рентгенограмме:
- правое поле широкое и короткое, левое – длинное и узкое;
- срединная тень физиологически расширена влево за счет сердца;
- для правильного описания легочные поля разделяют на 3 пояса: нижний, средний и верхний. Аналогично можно выделить 3 зоны: внутреннюю, среднюю и наружную;
- степень прозрачности определяется воздухо- и кровенаполнением, а также объемом паренхиматозной ткани легкого;
- на интенсивность влияет наложение структур мягких тканей;
- у женщин изображение может перекрываться молочными железами;
- индивидуальность и сложность хода легочного рисунка требует высокой квалификации врача;
- в норме легочная плевра не прослеживается. Ее утолщение наблюдается при воспалениях или росте опухоли. Более четко плевральные листы визуализируются на боковой рентгенограмме;
- каждая доля состоит из сегментов. Их выделяют на основе особого строения бронхососудистого пучка, который ветвится в каждой доле отдельно. В правом легком – 10 сегментов, в левом – 9.

Таким образом, расшифровка рентгена легких – это сложное занятие, требующее обширных знаний и длительного практического опыта. Если у вас есть рентгенограмма, которую необходимо описать, обращайтесь к нашим врачам-рентгенологам. Будем рады помочь!
6340 0
Примером типичной ретгенологической картины при изолированном медиастинальном лимфогранулематозе может служить следующее наблюдение.
Больная У., 30 лет, поступила в клинику 25/IV 1962 г. с диагнозом: опухоль средостения.
При многоосевой рентгеноскопии и на рентгенограммах в двух стандартных проекциях в передне-верхнем средостении слева определяется крупная патологическая тень с удвоенным полициклическим контуром и увеличенными лимфоузлами в корне легкого, более четко вырисовывающимися на боковых и прямых томограммах.
Рентгенологическое заключение медиастинальной формы лимфогранулематоза было подтверждено гистологическим исследованием.
При ретикуло- и лимфосаркомах рентгенологически определяется расширение тени средостения. Парамедиастинальные тени при саркомах имеют неправильные очертания, зазубренность краев. При динамическом исследовании односторонний процесс вскоре становится двусторонним. Очень часто саркома проявляется экссудацией в плевру, прогрессирующим нарастанием синдрома сдавления верхней полой вены, шейным лимфостазом.
Больной К., 27 лет, поступил в клинику 11/VI 1966 г. с подозрением на левосторонний экссудативный плеврит.
Заболел остро 20/V 1966 г., когда на фоне полного благополучия поднялась высокая температура, появились боли в левой половине грудной клетки, сухой кашель, потеря аппетита, выраженная слабость. При рентгенологическом исследовании слева и справа, парамедиастинально определяется интенсивное, неоднородное затемнение без четких границ. Срединная тень неравномерно расширена. Легочный рисунок усилен, выражена фиброзная тяжистость. Тень сердца не дифференцируется из-за массивных изменений в корнях легких и медиастинальном пространстве. Вскоре развился верхний кавасиндром, сочетающийся с шейным лимфостазом и двусторонним хилотораксом. Спустя 5 месяцев от начала заболевания наступила смерть.
На секции выявлена обширная лимфосаркома переднего средостения с прорастанием в крупные сосуды средостения, легкие, перикард и грудную стенку.
Как при лимфогранулематозе, так и саркомах средостения на рентгенограммах в боковой проекции патологическая тень располагается кпереди от корня легкого, диффузно заполняя переднее средостение.
Медиастинальная форма рака легкого имеет отличительные особенности. Расширение тени средостения чаще имеет односторонний характер. Патологическая тень имеет форму полудиска, обращенного к средней части средостения с типичными лучистыми полициклическими контурами.
На томограммах определяются гомогенные тени, муфтообразно охватывающие трахею, бифуркацию, главные бронхи с переходом на противоположную сторону. Характерна деформация бронхов, сужение просвета без изменений слизистой, что хорошо видно при бронхоскопии. Эти данные совпадают с клинико-рентгенологическими исследованиями А. Е. Барановой (1959).
Больной М., 52 лет, поступил в клинику 4/VI 1966 г. с жалобами на кашель с отделением мокроты до 100 см3 в сутки, слабость, недомогание, периодическое повышение температуры до субфебрильных цифр, ноющие боли в поясничной области.
Считает себя больным с марта 1966 г. В течение последних 2 месяцев похудел на 14 кг. Общее состояние средней тяжести. Больной истощен, выраженная одышка в покое. Периферические лимфоузлы не увеличены. Рентгенологически легочные поля эмфизематозные, легочный рисунок усилен, деформирован. Справа в прикорневой зоне от I ребра до диафрагмы — интенсивное негомогенное затемнение без четких границ, сливается с срединной тенью. Правый корень легкого и правый контур сердца не дифференцируются.
На томограммах бронхов правый стволовой бронх неравномерно сужен, верхний его контур неровный, верхне-долевой бронх сужен. В правом корне — крупные лимфоузлы. Во время бронхоскопии слизистая правого стволового бронха отечная, гиперемирована, просвет бронха сужен, угол бифуркации трахеи тупой. Диагностирована медиастинальная форма рака легкого в иноперабельной стадии. 26/VI 1966 г. переведен в больницу по месту жительства.
Дифференциальная диагностика доброкачественных и злокачественных опухолей с помощью рентгенотерапии не нашла широкого применения, что связано с малой радиочувствительностью новообразований средостения (И. А. Переслегин, 1959).
Для распознавания злокачественных опухолей в последние годы нашло значительное распространение использование медиастиноскопии (Б. К. Осипов, В. Л. Маневич, 1965; Reynders, 1963; Fiynn с соавт., 1967, и др.).
Диагностика патоморфологической сущности представляет большие трудности. В зарубежной литературе этот вид диагностики известен под названием «этиопатогенетический диагноз» (Воrek, Teichmann, 1960). Распознаванию патоморфологии патологической тени придается большое значение (Б. Я. Лукьянченко, 1958; Б. К. Осипов, 1960; Е. А. Немиро, 1962, и мн. др.).
Наши данные, полученные при использовании диагностического пневмоторакса, со всей убедительностью показали значение последнего в дифференциальной диагностике нейрогенных опухолей с новообразованиями другой гистоморфологической структуры. Отсутствие изменений в положении и форме опухоли, обладающей четкими контурами и исходящей из заднего средостения, на фоне большого диагностического аневмоторакса, несомненно, свидетельствует о нейрогенной природе опухоли. Если патологическая тень смещается под влиянием диагностического пневмоторакса, то диагноз нейрогенной опухоли исключается.
Больной Р., 22 лет, поступил в клинику 24/1 1964 г. с диагнозом: опухоль заднего средостения. Жалобы на ноющие боли в грудной клетке, усиливающиеся после физической нагрузки, общую слабость.
Болеет около 8 лет. В 1956 г. рентгенологически выше корня левого легкого была обнаружена патологическая тень, трактовавшаяся как туберкулезный бронхоаденит. До 1963 г. систематически получал противотуберкулезное лечение, не оказавшее положительного эффекта, в связи с чем диагноз туберкулеза легких был исключен. Общее состояние больного хорошее. При рентгенологическом исследовании слева в области задне-среднего средостения определяется овальной формы интенсивное однородное образование размером 6x3 см, с четкими верхне-наружными контурами. Заподозрена нейрогенная опухоль средостения. С дифференциально-диагностической целью 23/1 1964 г. наложен большой (4000 см) диагностический левосторонний пневмоторакс. На пневмотораксграмме виден полный коллапс левого легкого. Сердечнососудистая тень смещена вправо. Патологическая тень, локализующаяся в задне-верхнем средостении, также заметно сместилась вправо, так что только левый край этого тенеобразования несколько выступал из-за левого края позвоночника. На основании того, что патологическая медиастинальная тень изменила свою форму и положение под влиянием максимального пневмоторакса, диагностирована тонкостенная киста задне-верхнего средостения.
На операции 10/IIП 1964 г. диагноз подтвержден; при гистологическом исследовании стенки кисты установлена зрелая тератома. Выздоровление.

Особенно сложно распознать патоморфологическую сущность редких опухолей средостения — фибромы, хондромы и др.
Диагноз целомических кист перикарда ряда больных можно установить (И. И. Неймарк, 1963; И. Д. Кузнецов с соавт., 1967), учитывая характерное расположение кист в перйкардио-диафрагмальном углу, наличие передаточной пульсации, изменение формы и положения при диагностическом пневмомедиастинуме или пневмотораксе. Накопление материалов по патоморфологической диагностике опухолей и кист средостения, особенно данных функциональной рентгенодиагностики, позволило более достоверно оценить полученные симптомы. Определенное значение придается чрескожной азигографии и флебографии системы верхней полой вены. В качестве примера приводим одно из наших наблюдений.
Больная Ж., 39 лет, поступила в клинику 13/1 1964 г. с диагнозом: опухоль заднего средостения.
Месяц назад появились боли в левой подлопаточной области, сухой кашель. Общее состояние больной удовлетворительное. Периферические лимфоузлы не увеличены. Рентгенологически слева в задне-верхнем средостении определяется интенсивное, четко очерченное тенеобразование, размером 12X8 см. На томограммах изменений в трахее и бронхах не выявлено, патологическая тень однородная. На пневмомедиастинограмме видна полоска газа по наружному контуру дополнительной тени. Для определения вовлечения в патологический процесс непарной и полунепарной вен произведена чрезреберная азиго-гемиазигография. На рентгенограмме видна контрастированная вена X ребра и равномерно выполненная контрастным веществом вена, впадающая в верхнюю полую вену на уровне IV грудного позвонка.
Слева заполнены контрастным веществом вены VIII—IX и X межреберных промежутков. Полунепарная вена конграстирована на протяжении от XI до VIII грудного позвонка. Кроме того, выявлен рефлюкс в поясничные вены. Заполнение контрастным веществом трех межреберных вен слева и рефлюкс в поясничные вены наводили на мысль о значительном сдавлении полунепарной вены опухолью. Во время операции выявлена больших размеров опухоль заднего средостения, прорастающая крупные венозные стволы и ткань легкого. Опухоль оказалась неоперабельной.
Гистологическое исследование удаленного кусочка опухоли позволило установить ганглионевробластому. После заживления раны больную выписали для химиотерапии.
Ценные данные для определения операбельности могут быть получены при контрастном исследовании системы верхней полой вены. К достоверным симптомам иноперабельности следует отнести следующие: 1) эктазия верхней полой и безымянных вен при наличии сужения ее устья; 2) наличие дефектов заполнения верхней полой вены; 3) развитие большой сети коллатеральных венозных стволов с наличием рефлюксов контрастного вещества в интрамаммарные и другие вены.
Больной Р., 59 лет, поступил в клинику 9/V 1964 г. с диагнозом: опухоль правого легкого.
Около 2 месяцев назад появились давящие боли в грудной клетке, одышка. Состояние прогрессивно ухудшалось, быстро нарастали явления кавасиндрома. Рентгенологически: легочные поля без патологических изменений. Справа от I до III ребра, примыкая к срединной тени, определяется интенсивное, гомогенное, с четкими овальными контурами образование, локализующееся в передне-верхнем средостении справа.
Для решения вопроса об операбельности медиастинальной опухоли 28/V 1964 г. произведена верхняя каваграфия. На каваграмме четко определяется дефект наполнения верхней полой вены, что свидетельствует о прорастании ее опухолью. Больной признан ияоперабельным. Назначена химиотерапия.
Одной из разновидностей каваграфических данных у больных со злокачественными медиастинальными опухолями является следующее наше наблюдение.
Больная Ш., 22 лет, поступила в клинику 10/VII 1965 г. с подозрением на загрудинный зоб.
Жалобы на давящие боли за грудиной, выраженную одышку даже при небольшом физическом напряжении, при ходьбе. Считала себя больной около 3 месяцев. Общее состояние удовлетворительное. Обращает внимание одутловатость лица, шеи, расширенная подкожная венозная сеть в области верхней половины тела. Кожные покровы и видимые слизистые цианотичны. При рентгенологическом исследовании определяется справа от купола плевры до III ребра интенсивное, гомогенное затемнение, тесно сливающееся со срединной тенью. Патологическая тень бугристая, оттесняет трахею и пищевод влево и кзади. На каваграмме видно резкое расширение луковицы правой подключичной вены с отходящими от нее в большом количестве коллатералями. Правая безымянная и верхняя полая вены значительно истончены, деформированы, слабо контрастируются. По наружному контуру тенеобразования прослеживается обходная сосудистая коллатераль, соединяющая луковицу подключичной вены с проксимальным отделом верхней полой вены. Слева четко видна хорошо контрастированная безымянная вена с ровными контурами, диаметром до 1 см. Диагноз: злокачественная опухоль передне-верхнего средостения, сдавливающая верхнюю полую вену.
На операции 16/VII 1965 г. выявлена больших размеров (18X14 см) опухоль, исходящая из верхних межреберно-позвоночных отделов, распространяющаяся на переднее средостение, резко сдавливая верхнюю полую вену. С некоторыми техническими трудностями медиастинальная опухоль удалена. Сразу же заполнилась кровью верхняя полая вена и заняла свое нормальное положение. Гистологически удаленная опухоль представляет собой нейросаркому.
Больная выписана с улучшением, однако спустя 7 месяцев после операции погибла от рецидива и метастазов опухоли.
Успешная клинико-рентгенологическая диагностика опухолей и кист средостения стала возможной благодаря внедрению дополнительных дифференциально-диагностических методов рентгенодиагностики.
К.Т. Овнатанян, В.М. Кравец
При затемнениях в области средостения
практически должны учитываться следующие процессы.
- Внутригрудная струма
. Обычно удается проследить связь с расположенным над ключицей образованием (струма). Оттеснение и сужение трахеи также говорят о struma thoracica. Несмотря на это, ставить диагноз только на основании данных рентгенограммы иногда довольно трудно. Результаты просвечивания очень ценны, если при акте глотания удается наблюдать смещение затемнения вверх. Клинические явления внутригрудной струмы настолько атипичны (одышка и т.д.), что они не позволяют отличить ее от других процессов. Нарушения обмена веществ, обусловлен ные щитовидной железой (тиреотоксикоз и гипотиреоз), обычно отсутствуют.
- Аневризма аорты . Если аневризма не выпячивается в виде мешка, а является диффузной, то каких-либо значительных дифференциально - диагностических трудностей не возникает, так как форма аорты остается постоянной и тем самым отличается от ограниченных опухолей. Труднее дифференцировать от опухоли локальное расширение аорты. Пульсацию надо расценивать с известной осторожностью, так как, с одной стороны, мешкообразные аневризмы могут, хотя и слабо, пульсировать, а с другой стороны, пульсация аорты обычно передается также и опухоли.
Правило Тома - Кинбёк (Thoma - Kienbock) гласит, что ограниченные сифилитические аневризмы аорты обычно сопровождаются расширением аорты и на остальном ее протяжении, что надо учитывать при дифференциальной диагностике. Если ставится диагноз сифилитического мезаортита, то следует помнить, что при этом заболевании реакция Вассермана не всегда бывает положительной. Если клинически установлена аортальная недостаточность или рентгенологически аортальная конфигурация сердца, то это, конечно, говорит в пользу аневризмы.
Не только сифилитические аневризмы
, но также обусловленные атеросклерозом в более пожилом возрасте аневризмы аорты ведут к аортальной недостаточ ности.
Диагнозу помогает иногда симптом Оливер-Кардарелли
(Oliver- Cardarelli): если расширение в области аортальной дуги особенно выражено, то вследствие положения расширенной аорты верхом на бронхиальном дереве при каждом пульсовом ударе наблюдается некоторое опускание трахеи.
Картины, трудные для истолкования при фронтальных снимках , обычно становятся ясными при просвечивании или на боковых рентгенограммах (в первом или втором косом положении).
В поздних стадиях аневризмы аорты при рентгенологическом исследовании отмечаются узуры на позвонках и ребрах, что имеет диагностическое значение. При других процессах в средостении они вряд ли наблюдаются.
Отличить склероз аорты от сифилитического аортита во многих случаях возможно рентгенологически на основании кальцинатов.
- Опухоли средостения . Лимфосаркомы выступают особенно часто под картиной изолированной медиастинальной опухоли. Обычно общие симптомы болезни при этом настолько выражены, что уже сама клиническая картина с большой вероятностью говорит о наличии опухоли. РОЭ резко ускорена. Легкая анемия наблюдается уже в первой стадии. Рано отмечается характерный застой в сфере притока крови: сильное расширение вен, необъяснимое данными со стороны сердца.
Однако уверенно поставить диагноз можно только с помощью пробной биопсии маленького лимфатического узла, обычно имеющегося над ключицей. В настоящее время, однако, пробная биопси я непосредственно из средостения уже не представляет трудностей, так что должна проводиться во всех диагностически неясных случаях.
Дифференцировать лимфогранулематоз от лимфосаркоматоза рентгенологически невозможно. Однако общее состояние при лимфогранулематозе обычно нарушено значительно меньше, чем при лимфосаркоме.
Диагностировать лейкемические медиастинальные опухоли обычно не трудно по картине крови, так как речь идет о хронически текущих формах с типичными изменениями крови. Но медиастинальные опухоли наблюдаются также при остром паралейкобластическом лейкозе, диагностировать который значительно труднее.
Зобная железа : сохранившаяся зобная железа также дает затемнения с резкими очертаниями, но в большинстве случаев менее интенсивные, чем даваемые опухолями. При гиперплазии зобной железы часто находят признаки миастении, легко диагностируемые по характерным для нее паралитическим явлениям, которые моментально снимаются простигмином.
- Натечный абсцесс, флегмона средостения . При медиастинальных опухолях с лихорадочным состоянием надо всегда помнить о возможности высоко расположенного натечного абсцесса или медиастинальной флегмоны.
В то время как медиастинальная флегмона дает тяжелые картины болезни (в крови лейкоцитоз, в большинстве случаев с токсически измененными нейтрофилами), натечные абсцессы иногда трудно отличить от опухолей.
Туберкулезный спондилит
, устанавливаемый рентгенологически, позволяет выяснить дело.
Картину абсцедирующего туберкулеза
лимфатических узлов недавно описал Grieder. Абсцессы возникают после первичного инфицирования туберкулезных прикорневых лимфатических узлов, могут протекать очень медленно или остро, прорываясь в окружающие органы. Так как они возникают у молодых лиц, то обычно ставится неправильный диагноз лимфогранулематоза. Пробная биопсия лимфатического узла по Daniels позволяет обычно поставить правильный диагноз. Правда, лимфогранулематоз может комбинироваться с туберкулезом, однако лимфогранулематоз лишь в поздних стадиях осложняется туберкулезом.
Изредка встречаются двусторонние обширные затемнения в средостении симулируемые megaoesophagus, который, как и другие мегаорганы, возникает несомненно на конституциональной почве. На первом плане здесь стоят затруднения глотания, но они могут нередко отсутствовать. Выявление при рентгенологическом исследовании пищевода всегда точно определяет причину медиастинального затемнения.





