Цитомегаловирусная инфекция клиника диагностика лечение. Клиника цмв-инфекции
(ЦМВ-мононуклеоз, ЦМВ-синдром). Приобретенная ЦМВ-инфекция по своим клиническим проявлениям напоминает инфекционный мононуклеоз, но с отрицательными реакциями гетерогемаглютинации (реакции Пауля-Буннеля, Ловрика-Вольнера, Гоффа-Бауэра, Ли-Давидсона). Инкубационный период при этой форме достаточно длительный – от 20 до 60 дней. Повышается температура тела до высоких цифр, часто с ознобом, температурная кривая неправильного типа; общая слабость, головная боль, миалгии, артралгии, выраженный тонзиллит. Возможно увеличение селезенки.
В периферической крови относительный лимфоцитоз, количество атипичных мононуклеаров больше 5 -10%. Количество лейкоцитов может быть нормальным, чаще пониженным и реже незначительно повышенным. Часто присутствует тромбоцитопения (менше 100 000 в 1 мкл). Может умеренно повышаться активность печеночных трансаминаз (АЛТ, АСТ). Заболевание длится 2-6 недель. После острой формы в течение нескольких недель сохраняется астенизация, вегето-сосудистые расстройства.
Клиника генерализованных форм ЦМВ-инфекции.
По тяжести течения ЦМВ-энцефалит в большинстве случаев требует первичного лечения больных в отделениях реанимации и интенсивной терапии (ОРиТ).
Среди неврологических проявлений регистрируются: общемозговые (до развития отека мозга и коматозного состояния) и ликворногипертензивные симптомы (до развития декомпенсированной гидроцефалии) при острых формах, или обострениях хронического процесса; поражения черепных нервов; парезы конечностей (как парапарезы, так и по гемитипу) до плегии; синдромы поражения пирамидной и экстрапирамидной систем (с формированием гиперкинетического синдрома, синдрома БАС) судорожный синдром; мозжечковые расстройства; диэнцефальный синдром; нарушение высшей нервной деятельности; корковый синдром; бульбарный синдром (с необходимостью искусственной поддержки деятельности витальных функций).
В редких случаях ЦМВ-панэнцефалит может приводить к апаллическому синдрому (состоянию).
При подостром и хроническом течении ЦМВ-энцефалита часто общеинфекционная или менингеальная симптоматика не отмечается. У таких больных очаговая неврологическая симптоматика развивается постепенно и первоначально проявляется корковым синдромом. В широком плане под корковым синдромом следует понимать различные сочетания продуктивных и непродуктивных форм расстройств сознания, высших интегративных функций с формированием очаговых церебральных симптомов поражения тех или иных долей головного мозга (лобных, височных, теменных).
При этом находят элементы различных видов афазии или агнозии, нарушение схемы тела и праксиса, восприятия, мышления и памяти, что свидетельствует о локальном, мозаичном поражении коры головного мозга.
В клинической картине псевдофункциональних нарушений у таких больных отмечаются эмоционально-волевые и астено-депрессивные психопатологические феномены. В период обострения ЦМВ-энцефалита на фоне выраженной астении, снижения физической и психической активности, нарушения формулы сна и поведения возникают эпилептические пароксизмы. При этом чаще наблюдаются простые абсансы без потери сознания.
Однако с течением времени эпилептические припадки трансформируются в парциальные или в генерализованные судороги. Достаточно редко ЦМВ-энцефалит может манифестировать генерализованными припадками при относительно удовлетворительном самочувствии пациентов без предварительных предвестников (ауры).
У большинства больных ЦМВ-энцефалитом отмечаются простые или миоклонические абсансы, которые по мере прогрессирования воспалительного процесса часто трансформируются в парциальные формы эпилепсии. Последние наблюдаются в виде джексоновской и ее двигательной и сенсорной разновидностях, что обусловлено особенностями анатомо-топического расположения очагов. Выявляются генерализованные приступы, при которых фокальный компонент отсутствует. Джексоновские приступы и абсансы чаще сопровождают подострое или хронически-рецидивирующее течение ЦМВ-энцефалита, генерализованные судороги — при остром варианте.
Эпендимит (вентрикулит) — развивается вследствие воспаления эпендимы желудочков мезга (ткани, выстилающей внутримозговые полости) и попадании крови в желудочки мозга в результате геморрагического компонента воспаления в зоне желудочков, или из очагов кровоизлияний в участках подкорковых ядер или зрительного бугра. Развивается коматозное состояние, появляются горметония и защитные рефлексы.
Отмечается рвота, нарушение функции сфинктеров, гиперемия кожи, гипертермия, брадикардия, шумное дыхание, расходящееся косоглазие, маятникообразный нистагм, миоз, отсутствие роговичных рефлексов, менингеальные симптомы, лейкоцитоз. Постепенно явления горметонии исчезают, однако асинапсия растёт, развивается мышечная гипотония, дыхание Чейн-Стокса, тахикардия, исчезают сухожильные рефлексы.
При миелите поражение спинного мозга имеет диффузный характер с развитием спастической тетраплегии или пареза нижних конечностей, пирамидных патологических рефлексов, значительного снижения чувствительности в дистальных отделах ног, вовлечением в процесс мозжечковых систем, тяжелого расстройства функций тазовых органов по центральному или периферическому типу.
Наиболее характерные признаки поражения ЦМВ нервных стволов нижних конечностей — онемение, сильная ломота, резкое снижение болевой, тактильной и глубокой мышечно-суставной чувствительности в стопах, парестезии, каузалгии и гиперпатии. В результате в клинической картине у больных цитомегаловирусной инфекцией нередко наблюдается сенситивная, псевдотабетическая или мозжечково-сенситивная атаксия.
Синдром Гийена-Барре (СГБ): первыми признаками являются парестезии и парезы в нижних конечностях с последующим распространением в восходящем направлении, захватывая мышцы ног, нижнего пояса, туловища, шеи, дыхательной мускулатуры. В большинстве случаев имеют место поражения двигательных ядер лицевых, бульбарных и глазодвигательных нервов.
Симптомы прогрессируют в течение одной-двух недель, но в исключениях тетраплегия может развиться в течение нескольких часов или суток. При этом особое беспокойство вызывает дыхательная недостаточность: развитие парадоксального дыхания при парезе диафрагмального нерва и снижение экскурсии грудной клетки при парезе межреберных мышц, что нередко требует перевода больных на ИВЛ и зондовое питание.
Выраженные вегетативные расстройства с вовлечением в процесс вегетативного аппарата сердца приводят к аритмии, ортостатической гипотензии и часто к остановке сердца. При синдроме Гийена-Барре, особенно его остром развитии, выраженный болевой синдром — миалгии, невралгии. Чаще болевой синдром представлен радикулярными симптомами натяжения, болезненностью нервных стволов. Чаще в процесс вовлекаются филогенетически молодые нервы — малоберцовый и лучевой, в результате чего развиваются «висячие» стопа и кисть.
Поражение печени при ЦМВ-инфекции.
Параллельно с поражением ЦНС у больных в патологический процесс вовлекается чаще всего печень (СМV-гепатит диагностируется в 30-50% случаев генерализованной ЦМВ-инфекции с поражением ЦНС). Отмечается умеренно выраженный гепатолиенальный синдром (пальпаторно, по результатам УЗИ и КТ брюшной полости), экстрапечёночные аномалии, склонность к кровотечениям (десневым, носовым).
Показатели функции печени (билковосинтезирующая, ферментативная, желчегонная и другие) умеренно меняются. Маркеры вирусных гепатитов (НВV, НСV) при этом отрицательные. Поражение печени при ЦМВ-инфекции наступает вследствие прямого гепатоцитопатического действия ЦМВ и за счет развития аутоиммунных процессов, о чем свидетельствуют значительно повышенные уровни ЦИК, наличие антимитохондриальных, антинуклеарных антител и аутоантител к ткани печени. Может развиться склерозирующий холангит.
Отмечается спленомегалия (у 15% больных) с явлениями гиперспленизма (до диагностики ЦМВ-инфекции некоторым больным предлагалась даже спленэктомия).
Поражение органов желудочно-кишечного тракта.
Клиническая картина поражения органов ЖКТ у больных цитомегаловирусной инфекцией может быть весьма разнообразной: хронический сиаладенит с нарушением слюноотделения, эзофагит (катаральный, эрозивный, язвенный), эрозивно-язвенный гастродуоденит, полипоз желудка (чаще поражается антральный отдел), язвенно-некротический энтероколит, язвенный колит, васкулит толстой кишки. Среди осложнений вышеназванной патологии возможны осложнения в виде профузного кровотечения, асцита, перфоративных процессов, перитонита и др.
Поражение органа зрения.
В виде хориоретинита, ретинита, конъюнктивита, катаракты, иногда двусторонней, атрофии зрительных нервов. Основные симптомы ретинита: «плавающие» пятна, точки, мигающие вспышки, скотома. Больные жалуются на расплывчатость контуров окружающих предметов, снижение остроты зрения или дефекты полей зрения, при этом один глаз поражен больше второго. На глазном дне выявляются очаги ретинального некроза вдоль крупных сосудов, сопровождающиеся геморрагиями в сетчатку.
Следствие ЦМВ-ретинита — хориоретинальная атрофия и пролиферация пигментного эпителия. Ретинит может осложняться атрофией зрительного нерва, отслоением сетчатки. При прогрессировании процесс становится двусторонним и может завершиться амаврозом. Лимфаденопатия регистрируется у трети больных, увеличение периферических лимфатических узлов может быть разной степени, болезненность их обычно умеренная.
Пневмония — интерстициальная или сегментарная, плевропневмония иногда даже с развитием спонтанного пневмоторакса; часто с вялым затяжным течением.
Также могут диагностироваться: миокардит, артрит, острый нефрит , иногда с острой почечной недостаточностью, сыпь на половых органах, которая напоминает герпетическую. Реакция со стороны системы крови бывает разной: отмечена мононуклеарная реакция, тромбоцитопения, характерные для ЦМВ-синдрома, а также гиперлейкоцитоз, гиперэозинофилия, анемия.
Спинномозговая жидкость при ЦМВ-энцефалите в большинстве случаев прозрачная, без цвета, ликворное давление может быть очень высоким, плеоцитоз — чаще двузначный, иногда трехзначный (до 1000 клеток/мкл), преобладают лимфоциты; белок СМЖ чаще в пределах нормы или умеренно повышен, иногда может быть незначительная белково-клеточная диссоциация. При осложнении ЦМВ-энцефалита субарахноидальном кровоизлиянии — СМЖ геморрагического характера.
У всех больных ЦМВ-инфекцией с поражением ЦНС существенно снижается количество и функциональная активность Т-лимфоцитов, поглощающая активность нейтрофилов, существенно увеличиваются общие IgМ и IgА без существенного снижения IgG; наблюдается дисбаланс СD4 и CD8 клеток в сторону существенного уменьшения СD4. Нарушения в иммунной системе саме крупнные в остром периоде болезни.
Отметим некоторые особенности клиники ЦМВ-энцефалита : частое поражение белого вещества, преимущественно в перивентрикулярных участках, выраженная внутричерепная ликворная гипертензия. Особенности течения: высокая летальность, значительная инвалидизация. Часто (50%) имеется развитие «доброкачественного» гепатита, генерализованной лимфаденопатии, патологических изменений в системе крови (гиперлейкоцитоз, тромбоцитопения, анемия).
Химиотерапия по поводу злокачественных новообразований, иммуносупрессивная терапия при трансплантации внутренних органов) ЦМВ вызывает тяжелые заболевания (поражение глаз, легких, пищеварительной системы и головного мозга), которые могут приводить к смерти.
Распространенность и пути заражения цитомегаловирусом
- в быту: воздушно-капельным путем и контактным - со слюной при поцелуях
- половым путем: контактным - со спермой, слизью канала шейки матки
- при переливании крови и трансплантации донорских органов
- трансплацентарный путь - внутриутробное инфицирование плода
- инфицирование ребенка в родах
- инфицирование ребенка в послеродовом периоде через грудное молоко от больной матери.
Клинические проявления цитомегаловирусом
Длительность инкубационного периода цитомегаловируса составляет от 20 до 60 дней. Острая фаза болезни длится от 2 до 6 недель: повышение температуры тела и появление признаков общей интоксикации, ознобы, слабость, головная боль, боли в мышцах явления бронхита. В ответ на первичное внедрение развивается иммунная перестройка организма. После острой фазы в течение многих недель сохраняется астенизация, иногда вегетативно-сосудистые расстройства. Множественное поражение внутренних органов.
Наиболее часто ЦМВ-инфекция проявляется как:
- ОРВИ (острая респираторная вирусная инфекция). В этом случае больные жалуются на слабость, общее недомогание, быструю утомляемость, головные боли, насморк, воспаление и увеличение слюнных желез, с обильным отделением слюны и белесоватыми налетами на деснах и языке.
- Генерализованная форма ЦМВ-инфекции с поражение внутренних (паренхиматозных) органов. Наблюдается воспаление печеночной ткани, надпочечников, селезенки, поджелудочной железы, почек. Это сопровождается частыми "беспричинными" пневмониями, бронхитами, плохо поддающимися антибиотикотерапии; отмечается снижение иммунного статуса, уменьшается количество тромбоцитов в периферической крови. Нередки поражение сосудов глаза, стенок кишечника, головного мозга и периферических нервов. Увеличение околоушных и подчелюстных слюнных желез, воспаление суставов, кожная сыпь.
- Поражение органов мочеполовой системы у мужчин и женщин проявляется симптомами хронического неспецифического воспаления. Если не установлена вирусная природа имеющейся патологи - заболевания плохо поддаются антибиотикотерапии.
Патология беременности, плода и новорожденного - наиболее серьезные осложнения ЦМВ-инфекции. Максимальный риск развития этой патологии возникает при инфицировании плода во время беременности. Однако, необходимо помнить, что проблемы нередко возникают и у беременных с активацией латентной инфекции с развитием вирусемии (выход вируса в кровь) с последующим заражением плода. Цитомегаловирус - одна из наиболее частых причин невынашивания беременности.
Внутриутробная ЦМВ-инфекция плода приводит к развитию тяжелых заболеваний и поражений центральной нервной системы (отставание в умственном развитии, тугоухость). В 20-30% случаев ребенок погибает.
Диагностика ЦМВ-инфекции
Диагностика герпесвирусных (ВПГ и ЦМВ) инфекций:
- Диагноз ВПГ и ЦМВ - инфекции можно ставить (особенно при малосимптомной, атипичной и скрытой формах герпеса) только на основании выявления вируса в биологических жидкостях организма (кровь, моча, слюна, отделяемое половых путей) методом ПЦР или при специальном посеве на культуру клеток. ПЦР отвечает на вопрос: вирус обнаружен или нет, но не дает ответа об активности вируса.
- Посев на культуре клеток не только выявляет вирус, но и дает информацию о его активности (агрессивности). Анализ результатов посева на фоне лечения позволяет делать заключение об эффективности проводимой терапии.
- Антитела IgM могут свидетельствовать или о первичной инфекции или об обострении хронической инфекции.
- Антитела IgG - говорят только о том, что человек с вирусом встречался, инфицирование произошло. IgG при герпесвирусных инфекциях сохраняются пожизненно (в отличии, например, от хламидиоза). Есть ситуации, в которых IgG имеют диагностическое значение.
Лечение цитомегаловируса
ПЕРВИЧНАЯ КОНСУЛЬТАЦИЯ
от 2 100 руб
ЗАПИСАТЬСЯ НА ПРИЕМ
Лечение должно быть комплексным, включать в себя иммунную и противовирусную терапию. Цитомегаловирус довольно быстро уходит с периферии и перестает выделяться из биологических жидкостей (кровь, слюна, грудное молоко) - наступает латентная фаза инфекции, - качественно проведенная иммунотерапия активирует защитные механизмы организма, которые контролируют в дальнейшем активацию латентной ЦМВ-инфекции.
Цитомегаловирусная инфекция (ЦМВИ, цитомегалия) - распространенная вирусная болезнь, вызываемая цитомегаловирусом (ЦМВ), характеризующаяся разнообразием проявлений от бессимптомного течения до тяжелых генералезированных форм с поражением внутренних органов и ЦНС, особенно при наличии иммунодефицита.
Впервые клетки необычно больших размеров обнаружил и назвал их "тельцами, подобными простейших" немецкий патолог Г. Рибберт в 1881 г., когда исследовал почки детей, умерших от различных болезней. В дальнейшем такие "тельца" проявляли в других органах, особенно часто в слюнных железах. Вирус, который это вызывал, независимо друг от друга выделили американские исследователи: патолог М.Смит - из слюнных желез умершего ребенка (1955), вирусолог В.Роув - из лимфоидной ткани человека (1956), выдающийся педиатр и вирусолог, лауреат Нобелевской премии Т.Г.Веллер - у больного с подозрением на токсоплазмоз (1957). Именно Т.Г.Веллер дал название вируса по вызванным им эффектом в клетках - цитомегалия.
По данным ВОЗ, после 35 лет у каждого третьего жителя планеты обнаруживают антитела к ЦМВ. В разных странах частота инфицирования вирусом варьирует от 45 до 98%; высокая она в развивающихся странах, и в регионах с низким социально-экономическим статусом. Актуальность ЦМВ-инфекдии обусловлена ее значительной распространенностью среди новорожденных и детей раннего возраста, высокой смертностью, трудностями интерпретации танатогенеза, особенно в случаях генерализации инфекционного процесса, ролью в течении ВИЧ-инфекции как ВИЧ-ассоциированной болезни.
ЦМВ относится к роду Cytomegalovirus, подсемейства Betaherpesvirinae, семьи Herpesviridae. На сегодня известно 2 серовара вируса и множество штаммов, что, возможно, приводит к заболеваемости различного потенциала. ЦМВ хорошо сохраняется при комнатной температуре, чувствителен к дезинфекционным растворам и нагреванию. Вирус растет только в человеческих клетках, лучше - в культуре фибробластов и, как другие герпесвирусы, способен вызывать характерный феномен цитомегалии - увеличение размеров клеток с включением в их структуру самих вирусов в виде глаза совы.
цитомегаловирусРезервуаром ЦМВ в природе является исключительно человек, больной или вирусоноситель. Вирус обнаруживают в крови, моче, испражнениях, секретах и биоптатах почти из всех тканей организма. Для заражения в естественных условиях требуется довольно тесный контакт с источником инфекции. Механизмы передачи ЦМВ:
воздушно-капельный (со слюной, контактно-бытовой путь);
гемоконтактный;
контактный (половой путь);
вертикальный (трансплацентарно, от больной матери к ребенку во время родов и грудного вскармливания).
Так, примерно у 10% серопозитивных беременных ЦМВ обнаруживают в половых путях, а во время родов инфицируется половина новорожденных. В 30-70% серопозитивных матерей вирус выделяется с грудным молоком, что вызывает инфицирование до 50% младенцев. К категории риска заражения ЦМВ относятся:
новорожденные;
люди, работающие в детских заведениях;
лица, имеющие большое количество половых партнеров;
реципиенты различных тканей и крови;
больные с иммунодефицитными состояниями.
В месте внедрения вирусов реакция отсутствует. В дальнейшем часто формируется бессимптомная персистенция. У части зараженных ЦМВ, попадая в кровь, инфицирует лимфоциты и моноциты.
Влияния вируса на иммуноциты по своей разрушительности уступают только ВИЧ. Как и для ВИЧ-инфекции и туберкулеза, для цитомегалии характерно резкое угнетение функции Т-хелперов при сохранении или повышении активности Т-супрессоров. Пораженные клетки резко меняются, образуются типичные цитомегаличные клетки с большими внутриядерными включениями. В разные органы-мишени ЦМВ попадает из крови и непосредственно из макрофагов, занесенных в эти органы. Нейтрализующие противовирусные антитела не способны защитить организм. Вирусоспецифические ІgМ обнаруживают почти сразу после инфицирования и еще в течение 3-4 месяцев спустя, сохраняются в течение всей последующей жизни.
Единой общепринятой классификации ЦМВ-инфекции на сегодняшний день не существует. Нередко клинически выделяют:
ЦМВ-латенции - без клинических признаков поражения любого органа, однако при наличии специфических антител без нарастания их титра
врожденная
приобретенная
ЦМВ-болезни - со специфическими органными поражениями
локализованная
генерализированная
острая (при первичном инфицировании)
хроническая (с рецидивами).
У иммунокомпетентных взрослых инфекция, как правило, имеет безсимптомное течение. В отдельных случаях клиническая картина напоминает инфекционный мононуклеоз (ЦМВ-мононуклеоз) с теми же симптомами, что и при ВЭБ-инфекционном мононуклеозе. На этом фоне могут возникать гранулематозный ЦМВ-гепатит с лихорадкой, тошнотой, рвотой, желтухой, ЦМВ-панкреатит, ЦМВ-интерстициальная пневмония, миокардит, протекающие нетяжело.
У иммунокомпрометированных лиц ЦМВ-инфекция всегда имеет генерализированный характер и может поражать различные органы и системы с развитием тяжелой пневмонии, миокардита, энцефалита, асептического менингита, тромбоцитопении, гемолитической анемии, гастрита, гепатита, ретинита т.д. Нередко развивается диссеминированная форма ЦМВ. Частым ее проявлением при ВИЧ-инфекции является ретинит, реже - эзофагит, колит, полирадикулопатия, энцефалит.
Как лечить цитомегаловирусную инфекцию?
Вирусоносительство и мононуклеозоподобный синдром у лиц с нормальным иммунитетом лечения не требует. Лечение назначают при выявлении различных генерализированных форм инфекции. Эффективное лечение цитомегаловирусной инфекции обеспечивается лишь одновременным применением противовирусных средств и коррекции клеточного звена иммунного ответа. Для лечения поражений ЦНС и генерализированного течения ЦМВ-инфекции назначают ганцикловир или валацикловир, но их эффективность оценивается скептически. При ЦМВ-ретинита допустимо применение валганцикловира. Применяют также лефлуномид. В развитых странах популярностью пользуются фоскарнет и цидофовир. Такого рода противовирусные препараты оцениваются как высокотоксичные и обладают массой осложнений, поэтому они назначаются только по жизненным показаниям. Специфические анти-ЦМВ иммуноглобулины применяют, как правило, при выраженных иммунодефицитных состояниях (у ВИЧ-инфицированных соединяются антиретровирусной терапией) или в случае невозможности проведения этиотропной и иммуностимулирующей терапии (у беременных).
С какими заболеваниями может быть связано
При генерализированной форме цитомегалические метаморфозы испытывают клетки эпителия почти всех органов и систем. В результате развиваются:
очаговая или интерстициальная пневмония,
подострый холестатический гепатит,
очаговый нефрит,
катаральный или язвенный энтероколит,
возможно формирование пороков развития кишечника и других внутренних органов,
при поражении головного мозга возникают очаговые некрозы и кальцификаты.
Периодически наблюдается реактивация инфекционного процесса. Как правило, это обусловлено снижением киллерной функции лимфоцитов и/или продукции интерферона. При резком угнетении активности естественных киллеров возможны быстрое распространение вирусов с кровью и лимфой в различные органы и ткани, генерализация инфекции и даже развитие септических состояний.
Кроме того, взаимное сочетание инфекций (цитомегалия, ВИЧ-инфекция, туберкулез) приводит к осложнению течения каждой из них и углублению иммуносупрессии.
ЦМВ-болезнь рассматривают как классическую "оппортунистическую" инфекцию, то есть такую, что активируется только на фоне иммунодефицита. Эта патология является ВИЧ-ассоциированной (у всех больных с ВИЧ-инфекцией выявляют нарастание титра антител к вирусу цитомегалии). Реактивация ЦМВ также может быть свидетельством и других выраженных иммунодефицитов - как первичных, так и вторичных (лучевая болезнь, злокачественные опухоли, особенно на фоне химио- или лучевой терапии, медикаментозная иммуносупрессия и пр.).
У иммунокомпетентных лиц осложнения возникают редко. Однако наблюдаются кожная сыпь, артриты, гемолитическая анемия, тромбоцитопения. У больных с иммунодефицитом, кроме того, могут развиваться пневмония, плеврит, кишечные кровотечения, слепота, сепсис. После перенесенной острой ЦМВ-инфекции возможна персистенция инфекции и переход ее в латентную форму, которая может активизироваться в случае угнетения иммунитета. Так, для больных с иммунодефицитом генерализированная ЦМВ-болезнь может иметь летальный исход.
Лечение ЦМВИ обычно проводится в условиях стационара. В каждом индивидуальном случае назначается еще и поддерживающая терапия. Пациентам рекомендуется во всем следовать врачебным назначениям. Самолечение не допускается.
Какими препаратами лечить цитомегаловирусная инфекция?
Валацикловир - в дозе 2-3 г в сутки,
Валганцикловир - по 0,9 г в сутки (1 или 2 раза в сутки) в течение 21 дня,
Ганцикловир - 0,005-0,01 г/кг массы тела в сутки,
Лефлуномид - по 0,2 г в сутки в течение 7 дней, а затем по 0,04-0,06 г в сутки,
Фоскарнет,
Цидофовир.
Лечение цитомегаловирусной инфекции во время беременности
Анализ на наличие цитомеголовируса рекомендуется делать при планировании беременности, его же осуществляют уже беременным женщинам. Цитомегаловирус не подвергают лечению у беременных женщин, которым он диагностируется. поскольку прогноз такой беременности при любых обстоятельствах оценивается как неблагоприятный.
Следует осуществлять контроль за беременными в течение трех триместров, в случае необходимости (высокий риск инфицирования) - назначать специфический иммуноглобулин.
У беременных цитомегалия имеет различные клинические формы. Как правило, женщины жалуются на головную боль, утомляемость, выделения из половых органов беловато-серого цвета, увеличение и болезненность подчелюстных слюнных желез. Некоторые характерные для инфекции симптомы возникают в комплексе:
резистентность к проводимой терапии,
гипертонус тела матки,
вагинит, кольпит,
гипертрофия, кисты и преждевременное старение плаценты,
многоводие.
При этом часто наблюдаются:
интимное прикрепление хориальной ткани плаценты,
преждевременная отслойка нормально расположенной плаценты,
кровопотеря в родах (1% и более от массы тела женщины),
скрытый послеродовой эндометрит,
впоследствии - нарушение менструального цикла.
При острой инфекции могут поражаться печень, легкие, мозг. В основном ЦМВ-инфекция у беременных протекает как латентная инфекция с периодическими обострениями. При установлении диагноза решающее значение имеют результаты лабораторного исследования. Вспомогательную роль играют наличие отягощенного акушерского анамнеза, угроза прерывания предыдущей беременности или преждевременных родов, рождения детей с пороками развития.
У женщин с хронической ЦМВИ часто наблюдают псевдоэрозии шейки матки, эндометрит, дисфункцию яичников, экстрагенитальные заболевания (гепатит, хронический холецистит, панкреатит, мочекаменную болезнь, хронический гайморит, пневмонию, хронические заболевания подчелюстных и околоушных слюнных желез). Врожденная ЦМВ-болезнь может протекать как генерализировано, так и локально. Выделяют острую, подострую и хроническую стадии. На ранних этапах онтогенеза плод чувствительный к действию ЦМВ, так как вирус проявляет тропность к клеткам с высоким уровнем обменных процессов. Плод может погибнуть или формируются пороки развития внутренних органов и головного мозга. При этом острая и подострая стадии инфекции протекают внутриутробно, дети рождаются с проявлениями хронической цитомегалии. У них преобладают такие пороки:
голопрозэнцефалия,
микроцефалия,
спинномозговая грыжа,
гидроцефалия, колобома,
катаракта,
недоразвитие глазного яблока,
синдактилия,
кистофиброз поджелудочной железы,
хейлосхизис ("заячья губа"),
палатосхиз ("волчья пасть") др.
При инфицировании в позднем фетальном периоде или во время родов дети рождаются с проявлениями острой стадии ЦМВ-инфекции, характерным признаком которой является генерализация процесса. Генерализированное течение часто напоминает таковое при гемолитической болезни новорожденных, в частности ее пренатальной форме. Ведущий симптом - желтуха. Рано появляется гепатоспленомегалия. В сыворотке крови определяют высокие уровни непрямого и прямого билирубина, повышенная активность аминотрансфераз. Выраженные общие признаки интоксикации. ЦМВ-гепатит характеризуется поражением желчных проток, клинически не проявляется холестазом, далее - развитием печеночной недостаточности и портальной гипертензии. Изменения в печени часто сопровождаются симптомами менингоэнцефалита.
Присущи и такие локальные проявления ЦМВ-инфекции, как респираторный дистресс-синдром, полихромная анемия (с ретикулоцитозом, нормобластозом, тромбоцитопенией). Развивается геморрагический синдром в виде петехий, экхимозов, носовых, пупочных кровотечений, мелены. Желтуха на фоне гепатоспленомегалии, анемии, геморрагического синдрома и менингоэнцефалита - типичное проявление генерализированной внутриутробной цитомегалии.
Для локальных поражений характерны нарушения зрения вплоть до полной слепоты, поражения пищеварительного канала, печени, эндокринных желез (надпочечников, гипофиза), а также дыхательной системы (интерстициальная затяжная пневмония, обструктивный бронхит). При вовлечении в процесс мелких бронхов и бронхиол развивается перибронхит, при переходе в хроническую стадию - фиброз и пневмосклероз.
Прогноз у детей с врожденной ЦМВ-инфекцией неблагоприятный, смертность достигает 60-80%. Более чем у 90% детей, которые выжили, наблюдаются задержка интеллектуального и речевого развития, нарушение психомоторных реакций, глухота, хориоретиниты с атрофией зрительного нерва, нарушения развития зубов, сахарный диабет.
В последние годы всё чаще говорят об этиологической роли цитомегаловируса в возникновении ряда заболеваний детей раннего возраста, а иногда и взрослых – интерстициальной пневмонии, гепатита, токсической диспепсии, менингоэнцефалита, миокардита, спленомегалии и др. Кроме того, появляется всё больше сообщений о выделении ЦМВ при некоторых опухолях системы крови- лейкозах, системном мононуклеозе.
В современной классификации вирусов ЦМВ человека под видовым названием Cytomegalovirus hominis был отнесён к подцарству Deoxyvira, классу Deoxycubica, порядку Halpovirides и входит вместе с вирусом герпеса простого в семейство Herpesvirudae, род Cytomegalovirus.
Эпидемиология
ЦМВ выделяется со слюной, мочой, материнским молоком, передаётся контактным и респираторными способами.
Цитомегаловирусная инфекция может поражать некоторые отделы мочеполового тракта мужчин. Обнаружение ЦМВ в сперме ставит вопрос о распространении этой инфекции по типу венерических заболеваний. Это заставляет также считаться с возможностью вертикальной передачи вируса (от матери плоду).
Результатом проникновения ЦМВ через плаценту является внутриутробная инфекция плода, приводящая к формированию тяжёлых пороков развития. Заражение ребёнка может происходить и во время родов в случае наличия цитомегаловирусной инфекции шейки матки у рожениц. В результате этого может развиваться хроническая генерализованная цитомегалия у детей раннего возраста и первых лет жизни. Выделение огромного количества ЦМВ с мочой и слюной делает таких детей опасным источником инфекции для окружающих, которые могут заражаться алиментарным (через пищу, воду) или респираторным (воздушно-капельным) путём. При перенаселённости, плохих гигиенических условиях инфекция передаётся легко и приобретается в раннем возрасте.
Врожденная цитомегаловирусная появляется, когда от инфицированной матери вирус передается плоду через плаценту. Рожденные младенцы характерны сыпью, большой селезенкой или печенью, желтухой, воспалением сетчатки и маленькой головой.
Если девочка инфицируется до детородного возраста, то можно думать, что к моменту родов у неё уже выработаны антитела, которые предупреждают инфекцию плода. Если же женщина избежала заражения, а в её окружении имеются люди, инфицированные ЦМВ , то родится ребёнок, не имеющий антител к ЦМВ , который может приобрести инфекцию в детском возрасте. В этом случае инфекция протекает в форме острого или подострого заболевания.
Результаты исследований свидетельствуют о том, что ЦМВ способен долго сохраняться, а возможно, и размножаться в лейкоцитах циркулирующей крови внешне здоровых людей. Эта форма жизни вируса, связана с опасностью развития цитомегаловирусного мононуклеоза у людей, которым переливают кровь таких доноров.
Малая известность вируса
Согласно исследованиям , только 22% женщин в США слышали про ЦМВ , в то время как 97% опрошенных слышали про синдром Дауна и 98% знают про ВИЧ /СПИД (данные за июль 2006 года). Более поздние опросы показали, что лишь 14% женщин слышали про ЦМВ (2008 год). Кроме того, при анализе данных выяснилось, что менее половины гинекологов рассказывают беременными пациентами про цитомегаловирусы.
Цитомегаловирус и беременность
ЦМВ передается от человека к человеку при близком контакте с биологическими жидкостями, такими, как кровь, моча, слюна, сперма, вагинальная жидкость и грудное молоко. После попадания ЦМВ в организм человека, она остается там на всю жизнь. Большинство людей, которые инфицированы ЦМВ имеют слабые, похожие на грипп симптомы или могут не иметь их вовсе; исключение составляют младенцы с врожденными инфекциями или люди, которые имеют ослабленную иммунную систему.
Для беременных женщин, половые контакты – частый источник ЦМВ . Ограничение числа половых партнеров и практикование безопасного секса может уменьшить риск заражения ЦМВ .
Другим распространенным источником инфекции для беременной женщины является контакт с мочой или слюной маленьких детей, которые инфицированы ЦМВ и распостраняют вирус. Родители детей, которые заражены ЦМВ вирусом, имеют в несколько раз больше шансов заразиться цитомегаловирусом, чем родители, чьи малолетние дети не заражены вирусом. Тем не менее, ЦМВ не распространяется столь легко – менее 1 из 5 родителей, чьи дети заражены ЦМВ ,сами заразились в течении года.
Хотя беременная женщина не может полностью исключить риск заражения ЦМВ от маленьких детей, она может снизить вероятность заражения не допуская попадания детской мочи или слюны в глаза, нос или рот.
Лечение
В связи с всё более широким внедрением в практику лечения некоторых заболеваний кортикостероидных и химиотерапевтических препаратов возникла проблема так называемого ятрогенного цитомегаловирусного заболевания, в основе которого лежит активация латентной («дремлющей») инфекции. Аналогичная проблема встала и перед трансплантологией. Применение иммунодепрессивных препаратов в практике пересадок почек приблизительно в 90% случаев приводит к активации латентной цитомегаловирусной инфекции. Вряд ли можно сомневаться в том, что такое же осложнение возникнет при пересадке других органов. Открытие онкогенности у некоторых герпес-вирусов животных ставит вопрос также и о изучении этих свойств у ЦМВ .
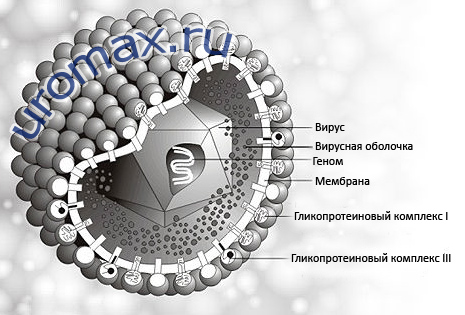
Строение ЦМВ
ЦМВ почти не чувствителен к действию интерферона, что, по-видимому, является важным фактором, определяющим значительную частоту латентной цитомегаловирусной инфекции. Вместе с тем ЦМВ препятствует продукции интерферона в условиях смешанной инфекции, одним из компонентов которой является вирус, обладающий интерфероногенной активностью при моноинфекции. В этой связи возникает проблема изучения специфических особенностей вирусных заболеваний, развивающихся на фоне цитомегаловирусной инфекции.
Клинические проявления цитомегаловирусной инфекции
Клинические проявления цитомегаловирусной инфекции многообразны. Поскольку вирус поражает почти все органы в различных сочетаниях, заболевание может протекать как в очень легкой, так и в тяжёлой форме с токсикозом и заканчиваться летальным исходом.
Цитомегаловирусная инфекция может приводить к развитию как системных заболеваний (цитомегаловирусный мононуклеоз, генерализованная цитомегалия), так и поражений некоторых органов (печень, лёгкие, головной мозг, сердце и др.). Цитомегаловирусы иногда вызывают местное разрастание лимфоидной ткани, что приводит к поражению аденоидов и миндалин, а в некоторых случаях и к развитию мезентериального лимфаденита, являющегося причиной непроходимости кишечника. В этом случае больной попадает в руки хирурга, так как возникает необходимость срочной лапаротомии.
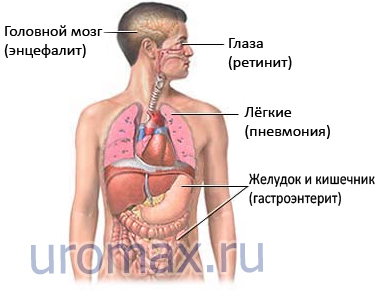
Цитомегаловирус – крупный часто встречающийся герпес-вирус, который может вызвать серьезные инфекции у лиц с ослабленным иммунитетом. Инфекция может привести к пневмонии, гастроэнтериту, ретиниту и энцефалиту. Противовирусные препараты могут остановить размножение вируса, но не уничтожить его.
Известную трудность представляет вопрос классификации цитомегаловирусной инфекции. В 1950 г. Wyatt указал на необходимость различать при этом заболевании локализованную форму вирусной инфекции, к которой отнёс случаи, когда инфицировались только слюнные железы, и, если были поражены внутренние органы – “генерализованную вирусную инфекцию слюнных желез”.
Клиническая картина цитомегалии в зависимости от возраста
Следует признать, что клиника цитомегалии весьма разнообразна и не имеет постоянных классических симптомов. Однако можно разделить все многообразие клиники цитомегаловирусной инфекции новорождённых с учётом наиболее часто сочетающихся симптомов на следующие формы:
- Желтушная форма цитомегалии новорождённых.
- Гемолитический вариант: желтуха с момента рождения или в первые часы после рождения; геморрагический синдром (кровоизлияния в кожу, кровавая рвота); гепатомегалия, повышение уровня билирубина в сыворотке крови, увеличение активности трансаминазы, анемия, тромбоцитопения, эритробластоз.
- Гепато-лиенальный вариант: желтуха с момента рождения или в первые две недели после рождения; геморрагический синдром (редко); гепатоспленомегалия, гипербилирубинемия, анемия, гипотрофия, ретикулоцитоз, эритробластоз (редко).
- Мозговой вариант: желтуха с энцефалическим синдромом, микроцефалия, кальцификаты в перивентрикулярной зоне мозга (по данным рентгенографии), судороги, гипотрофия.
- Безжелтушная форма.
- Гепато-лиенальный вариант: увеличение печени и селезёнки, анемия, тромбоцитопения, иногда ретикулоцитоз, гипотрофия.
- Почечный вариант: подострый нефрит , анемия, гипотрофия.
- Лёгочный вариант: интерстициальная пневмония, бронхит, анемия.
У подростков выделяют также надпочечниковую форму с кровоизлияниями в надпочечники и синдромом Уотерхауса-Фридриксена (острая надпочечниковая недостаточность, часто приводящая к смерти).
Клинико-анатомические формы цитомегалии у взрослых
Резюмируя данные литературы, можно выделить следующие клинико-анатомические формы цитомегалии у взрослых:
- Гриппоподобная : субфебрильная температура, часто назофарингит, длительный кашель, иногда кратковременная желтушность, часто наблюдается у беременных. Цитомегалы обнаруживаются в осадках слюны и мочи.
- Лёгочная : длительная лихорадка интермитирующего типа, упорный кашель, клиническая симптоматика интерстициальной пневмонии; часто приводит к летальному исходу при сочетании с заболеваниями кроветворной системы, диабетом, Цитомегалы обнаруживаются в лёгких (альвеолы, эпителий бронхов) и других внутренних органах. Обнаружение цитомегалов в мокроте важно для постановки прижизненного диагноза.
- Желудочно-кишечная : клинически проявляется как язвенная болезнь желудка, язвенный колит, полипоз прямой кишки, язвенный энтерит. Цитомегалы обнаруживаются в слизистой оболочке желудка, тонкой и толстой кишки, полипах прямой кишки. Цитомегалы могут быть выявлены в осадке промывных вод желудка.
- Печёночная : наблюдается клиническая симптоматика хронического гепатита, иногда с переходом в цирроз печени. Может заканчиваться летальным исходом. Цитомегалические клетки чаще обнаруживаются в эпителии желчных ходов, реже в клетках паренхимы печени. Важное для диагностики значение имеет пункционная биопсия печени.
- Почечная : полиурия, полидипсия, протеинурия, гипоизостенурия, микрогематурия, уремия; часто приводит к летальному исходу. Цитомегалические клетки обнаруживаются в осадке мочи, что помогает установить прижизненный диагноз. При гистологическом исследовании биопсии почек или органа после вскрытия цитомегалы выявляются в эпителии извитых канальцев; иногда наблюдается нефросклероз.
- Глазная : протекает с клинической симптоматикой хориоретинита, хориоидита, увеита. Могут наблюдаться помутнение хрусталика, рубцовые изменения роговицы.
- Гематологические : развивается типичная клиническая симптоматика мононуклеоза (часто при переливании крови при хирургическом вмешательствах).
Классификация ЦИЧ
Linzenmeier в 1952 г. предложил следующую классификацию ЦИЧ :
- Острая форма с тяжёлым поражением гемато-поэтической системы, многих внутренних органов и головного мозга. ЦМВ может быть причиной мертворождённости, недоношенности или гибели детей в первые 10-12 нед. после рождения.
- Подострая форма встречается у детей в возрасте до 2 лет; для неё наиболее характерна атипичная интерстициальная пневмония с образованием цитомегалических клеток в лёгких.
- Хроническая форма протекает бессимптомно и выявляется лишь после смерти во время вскрытия. Эта форма проявляется у детей в возрасте от 2 до 3 лет.
Многие отечественные авторы считают деление цитомегалии на локализованную и генерализованную формы условным, так как по данным их исследований существенной разницы между этими формами ни по клиническим проявлениям, ни по морфологическим изменениям в органах не отмечалось.
Отдельное место занимает цитомегаловирусная инфекция, обнаруженная у взрослых. Она встречается значительно реже, чем у детей; однако за последние годы в связи с расширением вирусологической и серологической диагностики она стала не столь редкой находкой. Значительную долю среди взрослых больных, составляют лица, пострадавшие в результате заражения через перелитые препараты крови и трансплантированные ткани и органы.
Ряд авторов указывают на особенную опасность цитомегаловирусной инфекции для беременных, у которых она может вызывать плацентит, кальцификацию плаценты и вызывать самопроизвольные аборты и преждевременные роды.
Nelson и Wyatt (1959) предложили следующую классификацию цитомегаловирусной инфекции у взрослых:
- Лёгочная форма (мононуклеарные пневмонии).
- Печёночно-надпочечниковый некротический синдром.
- Смешанная органная инфекция.
- Гематологическая форма.
Таким образом, цитомегаловирусная инфекция у взрослых отличается от цитомегалии у детей. Во-первых, у взрослых не наблюдается поражения слюнных желез, во-вторых, у них часто поражаются лёгкие, реже печень и надпочечники и очень редко другие органы, не наблюдается поражений головного мозга.
Наконец, у женщин детородного возраста цитомегалия часто протекает как латентная инфекция с поражением эндометрия, желез цервикального канала, плаценты с развитием плацентарного хореоамнионита и базального децидуита, что, как уже говорилось, приводит к невынашиванию беременности и инфицированию плода.
Цитомегаловирусная инфекция и злокачественные новообразования
В литературе имеются сообщения о нередком выделении ЦМВ от детей старшего возраста и взрослых со злокачественными новообразованиями. Вирус выделяли из мочи, слюны и мокроты на культурах фибробластов эмбриона человека. По данным большинства авторов, ЦМВ чаще выделяется у больных с гипогаммаглобулинемией или у больных, подвергшимся кортикостероидной терапии.
У погибших от лейкоза цитомегалические клетки, как правило, обнаруживают в таких органах, как лёгкие, почки, печень, и др. По мнению некоторых авторов генерализованная цитомегалия может служить основной причиной смерти. В пользу этой точки зрения свидетельствует то, что у больных к моменту смерти не было обострения лейкемического процесса. Выделение ЦМВ больными с лейкозом может быть результатом как внесения вируса при гемотрансфузии, так и активации латентной инфекции под влиянием основного патологического процесса.
То обстоятельство, что присутствие в периферической крови антител не препятствует циркуляции ЦМВ , свидетельствует о ведущем патогенетическом значении инфицированности лейкоцитов этим агентом в развитии генерализованной цитомегаловирусной инфекции. Можно предположить, что локализация ЦМВ в лейкоцитах не только защищала его от действия антител периферической крови, но и способствовала его размножению в этих элементах крови. Данных, достоверно свидетельствующих о том, ЦМВ может сам служить пусковым фактором неопластических процессов, на настоящее время нет.
1. Этиология
Цитомегаловирус (ЦМВ)
1. Предрасполагающие факторы и патогенез
Примерно в 50 % случаев плод инфицируется от матери с первичной ЦМВИ.
В 10% случаев инфицирование плода происходит при рецидиве или обострении инфекции у матери во врем: беременности.
Тяжелые неврологические осложнения у детей встречаются только при первичной ЦМВИ у матери.
ЦМВИ, приобретенная во время родов, грудного вскармливания, после переливания препаратов крови и & компонентов, не приводит к тяжелым неврологическим нарушениям.
Вероятность того, что у женщины, предрасположенной к ЦМВИ разовьется первичная инфекция в течение данно! беременности, составляет менее 1 на 100. Если у беременной женщины все же возникает первичная ЦМВИ, то; каждой второй женщины происходит инфицирование плода. Если у новорожденного имеется врожденная ЦМВИ вероятность неврологических осложнений составляет 1/14.
Клиника
В большинстве случаев инфекция протекает бессимптомно. Такие поздние проявления ЦМВИ, как сенсорная
глухота, трудности в обучении и другие минимальные мозговые дисфункции могут развиваться в 10-15 % случаеЕ
клинически не выраженной инфекции
Синдром врожденной ЦМВИ (цитомегалия, инклюзионная болезнь) встречается редко. Типичными для данногс
синдрома являются: низкая масса тела при рождении, геморрагическая сыпь, тромбоцитопения, анемия, желтуха.
гепатоспленомегалия, микроцефалия и хориоретинит
Более широко распространенным симптомокомплексом, выявляемым у новорожденных с ЦМВИ, является
сочетание низкой массы тела при рождении с гепатоспленомегалией и персистирующей желтухой.
Интра- или постнатальное заражение как правило, приводит к латентной инфекции, которая клинически проявляется
на фоне сниженного иммунитета. Инкубационный период составляет как минимум три недели, по истечении
которых у новорожденного могут появиться гепатоспленомегалия, лимфаденопатия и пневмония. При клиническом
анализе крови могут быть выявлены атипичные лимфоциты. Тяжелая интерстициальная пневмония или ЦМВИ в
результате гемотрансфузии могут привести к летальному исходу у недоношенных новорожденных.
Диагностика.
У детей с врожденной ЦМВИ цитомегаловирус в высоких титрах выделяется с мочой и слюной, что позволяет легко и быстро его обнаружить с помощью вирусологического исследования.
Для выявления вируса необходимо собрать слюну в емкость с культуральной средой. Мочу и другие биологические жидкости посылают в лабораторию на льду (при температуре 0-4°С). Замораживание собранного материала приводит к инактивации вируса.
Диагностическое значение может иметь определение специфических IgM к ЦМВ в сыворотке пуповинной и
периферической крови новорожденного с помощью ИФА (иммуноферментый анализ).
Частицы вируса могут быть обнаружены при электронной микроскопии слюны, осадка мочи или биоптата печени.
При цитологическом исследовании осадка мочи или тканей печени в ряде случаев можно определить типичные
гигантские клетки с включениями ("совиный глаз").
Для обнаружения ДНК вируса должна использоваться ПЦР (полимеразная цепная реакция)
Наличие постоянно высоких титров специфических анти-ЦМВ антител класса IgG в возрасте от 6 до 12 недель
жизни ретроспективно подтверждает диагноз врожденной ЦМВИ.
Для установления тяжести ЦМВИ необходимо провести дополнительные диагностические исследования,
включающие нейросонографию, рентгенографию черепа или компьютерную томографию (для выявления
внутричерепных кальцификатов), рентгенографию трубчатых костей и грудной клетки, биохимическое
исследование функций печени.





